Kieferorthopädie 16.05.2022
Digitalisierung als Mehrwert für Patient und Behandler
share
Zweifellos spielt ein positives äußeres Erscheinungsbild für die meisten Menschen eine wichtige Rolle im Leben und wird daher nicht selten mit einem größeren (beruflichen) Erfolg und höheren Selbstbewusstsein in Verbindung gebracht.
So überrascht es auch nicht, dass bei vielen erwachsenen Patienten mit komplexen Zahn- und Kieferfehlstellungen neben funktionellen Aspekten vor allem auch der Wunsch nach einer Verbesserung der Gesichtsästhetik den wichtigsten Antrieb dafür darstellt, warum sie sich einer kieferorthopädisch-kieferchirurgischen Kombinationstherapie unterziehen.
Der folgende Artikel stellt einen klinischen Erwachsenenfall mit deutlicher Beeinträchtigung der Gesichtsästhetik vor, der durch Kooperation von Kieferorthopädie, Mund-Kiefer-Gesichtschirurgie sowie begleitender Physiotherapie erfolgreich behandelt wurde. Die Planung der bignathen Umstellungsosteotomie erfolgte hierbei digital.
Klinischer Fall
Die dreißigjährige Patientin stellte sich in unserer KFO-Praxis vor. Sie war mit dem Wunsch nach einer Verbesserung ihres Gesichtsprofils, welches durch ein fliehendes Kinn gekennzeichnet war, überwiesen worden. Bereits im Jugendalter hatte sich die Patientin einer kieferorthopädischen Behandlung unterzogen, bei der mithilfe einer festsitzenden Multibracketapparatur die Ausformung beider Zahnbögen erfolgte. Dabei konnte die deutlich ausgeprägte skelettale Klasse II/1 mit mandibulärer Retrognathie nicht ausreichend korrigiert werden, so dass eine vergrößerte sagittale Frontzahnstufe und eine Distalbisslage mit Gummy Smile und Tiefbiss verblieben waren. Im Laufe der Jahre hatten sich außerdem in beiden Kiefern die Kleberetainer gelöst, wo durch es zu einem Rezidiv des frontalen Engstands in Ober- und Unterkiefer gekommen war (Abb. 1a–i). Allgemeinanamnestisch wurden seitens der Patientin die Diagnosen Multiple Sklerose, Heuschnupfen, Aspirin-Unverträglichkeit, Kopfschmerzen und Zustand nach Appendektomie angegeben.
Nach Erstellung der diagnostischen Anfangsunterlagen in unserer Praxis stellte sich die Patientin in den Göppinger Alb-Fils-Kliniken in der Abteilung für Mund- , Kiefer- und Gesichtschirurgie bei Chefarzt Dr. Dr. Dr. Winfried Kretschmer zur klinischen Beratung vor. Nach zusätzlicher Magnetresonanztomografie (MRT) beider Kiefergelenke, welche in der Radiologischen Abteilung der medius-Klinik Ostfildern-Ruit durchgeführt wurde, konnten letztlich degenerative Veränderungen mit deutlich abgeflachten Kiefergelenkköpfchen und nach ventral dislozierte Disciarticulares ohne Reposition diagnostiziert werden.
Prächirurgische Kieferorthopädie
Nach der Begutachtung und Genehmigung der geplanten kombiniert kieferorthopädisch kieferchirurgischen Therapie durch die gesetzliche Krankenkasse konnten wir mit der kieferorthopädischen Ausformung von oberem und unterem Zahnbogen mittels Multibracketapparatur (22''er Slotgröße, MBT Prescription) beginnen. Um in Vorbereitung der geplanten bignathen Umstellungsosteotomie hierbei eine optimale Ausgangslage zu erreichen, wurden in enger Zusammenarbeit mit OÄ Dr. Caroline Fedder von der Abteilung für MKG-Chirurgie regelmäßig digitale Zwischenbefunde ausgetauscht. Dabei wurde diskutiert, ob der Oberkiefer während des chirurgischen Eingriffs zwei oder dreigeteilt werden sollte. So mussten für die vorgesehene Dreiteilung des OK die Wurzeln der oberen seitlichen Schneidezähne und Eckzähne weit genug auseinander stehen, um eine Gefährdung der Wurzeln bei der interdentalen Osteotomie zu vermeiden. Die kieferorthopädische Dekompensation der Klasse II erfolgte komplikationsfrei innerhalb eines Zeitraums von ca. sechs Monaten. Dabei kamen im Ober- und Unterkiefer folgende Bogensequenzen zur Anwendung: .014'' HANT, .016'' HANT, .016'' x .022'' HANT, .018'' x .025'' HANT und .017'' x .025'' SS. Präoperativ wurden zusätzlich Haken für die postoperativen in termaxillären Gummizüge auf die Stahlbögen aufgekrimpt. Sechs Wochen vor der geplanten Operation erfolgten bei der Patientin dann keine aktiven Zahnbewegungen mehr. In den Abbildungen 2a–g ist die präoperative Situation nach Ausformung der Zahnbögen im Ober- und Unterkiefer, Dekompensation der Klasse II und Engstandsbeseitigung zu sehen.
In unserer kieferorthopädischen Praxis haben wir gute Erfahrungen mit dem kabellosen TRIOS® Intraoralscanner (Fa. 3Shape) gemacht, den wir bereits seit vielen Jahren einsetzen. Zudem drucken wir Modelle inhouse, und zwar mit dem Filamentdrucker Raise 3D (Fa. Raise 3D Technologies, Inc.). Präoperativ können wir somit die Vorverlagerung des Unterkiefers digital und konventionell durch Vorsetzen des Unterkiefermodells simulieren, wo durch störende Frühkontakte und Zahnbogendiskrepanzen erkannt und kieferorthopädisch ausgeglichen werden können.
OP-Planung
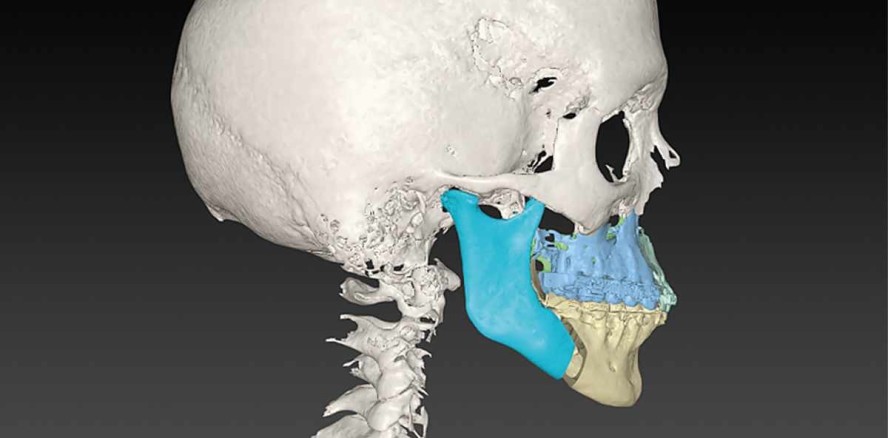
Parallel zu unserer Planung erfolgte durch den MKG-Chirurgen Dr. Dr. Dr. Winfried Kretschmer eine umfangreiche klinische und radiologisch gestützte zweidimensionale und dreidimensionale Operationsplanung inklusive OP-Splint-Herstellung im CAD/CAM-Verfahren und ergänzender konventioneller Modelloperation. Da im vorliegenden Fall noch ein Störkontakt an Zahn 13 vorlag, entschieden sich die Operateure für eine Dreiteilung des Oberkiefers, um beide Kiefer optimal aufeinandersetzen zu können.
Die Vorgehensweise der Chirurgen bei der virtuellen 3D-Planung und Erstellung der Operationssplinte ist in den Abbildungen 3a bis f sowie 4a bis i dargestellt. In Vorbereitung der 3D-OP-Planung erfolgte bei der Patientin zunächst ein 3D-Scan des Ober- und Unterkiefers und der Okklusion in arbiträr zentrischer Kondylenposition. Zudem wurde eine digitale Volumentomografie (DVT) in arbiträr zentrischer Kondylenposition (durch Ausgangs splint gesichert) durchgeführt. Des Weiteren wurde ein 3D-Scan der Zielokklusion (ggf. mit Mehrteilung des Oberkiefers) anhand von laborgefertigten Gipsmodellen erstellt. Sämtliche Daten wurden dann in das 3D-Planungsprogramm eingelesen, sodass auf dessen Grundlage die virtuelle OP-Planung und Erstellung der Operationssplinte erfolgen konnte.
Während der Zwischensplint mit dem 3D-Drucker realisiert und nach folgend laborseitig ausgearbeitet wird, erfolgt die Anfertigung des Zielsplints durch den Zahntechniker, da somit z.B. bei einem segmentierten Oberkiefer noch ein TPA in den Splint eingefügt werden kann. Der vom Zahntechniker gefertigte Zielsplint ist derzeit noch präziser und individuell besser anpassbar als der vom 3D-Planungsprogramm gedruckte Splint.
In den Abbildungen 6a bis f ist die präoperative Situation mit Ausgangssplint in arbiträrer Kondylenposition dargestellt. Der nur am Oberkiefer befestigte Splint ist von den Patienten zu tragen, um sich an die korrekte Kiefergelenkposition zu gewöhnen. Der Zielsplint wird in der OP am Oberkiefer befestigt, wobei nicht notwendigerweise in termaxilläre Gummizüge getragen werden müssen.
Chirurgischer Eingriff
Die bignathe Umstellungsosteotomie mit dreigeteiltem Oberkiefer wurde bei der Patientin in Intubationsnarkose (ITN) und einem an schließenden fünftägigen stationären Aufenthalt erfolgreich durchgeführt. Der postoperative Verlauf war unter kontinuierlicher Kühlung mit Hilotherm und intravenös antibiotischer Therapie mittels Ampicillin zeitgerecht. Die Abbildungen 5a bis d zeigen die postoperative DVT-Aufnahme sowie den Vergleich der geplanten und postoperativen Situation.
Postchirurgische Behandlung
Der bei der Patientin intraoperativ einligierte Oberkiefersplint sollte postoperativ insgesamt sechs Wochen in situ belassen werden. In dieser Zeit trug die Patientin lockere Führungsgummis (Dwight), die sie täglich wechselte, um sich leichter an die neue Unterkieferstellung zu gewöhnen. Da die Mundöffnung nach der OP durch die Gesichtsschwellung zunächst noch deutlich eingeschränkt war (Abb. 6g–i), wurden die Zähne durch patientenseitige tägliche Chlorhexamed-Spülungen (0,2 %) und regelmäßige Ultraschallzahnreingungen durch den Hauszahnarzt versäubert. Weiterhin wurde der Patientin empfohlen, eine post-operative Sportpause von drei Monaten einzuhalten und bis zur Splintentfernung ausschließlich weiche Kost zu sich zu nehmen. Parallel wurde eine Physiotherapie zur Dehnung der suprahyoidalen Muskulatur und Lymphdrainage zur Abschwellung der Gesichtsweichteile verordnet.
Wichtig zu erwähnen scheint an dieser Stelle, dass im Zuge der Oberkieferdreiteilung der einligierte Stahlbogen durch die Chirurgen durchtrennt wurde. Sobald es Mundöffnung und Schmerztoleranz der Patientin zuließen, haben wir den durchtrennten durch einen vollständigen Bogen ersetzt, um das Frontzahnsegment zu stabilisieren. Wir sind hinsichtlich Bogenstärke dabei zunächst auf einen .018'' NiTi Bogen mit individuellen Biegungen zurückgegangen. Die Abbildungen 7a bis g zeigen den Zwischenbefund bei vorliegen der Neutralokklusion und skelettaler Klasse I.
Insgesamt hat die Patientin die Operation trotz ihrer Grunderkrankung (MS) einwandfrei und ohne Komplikationen überstanden. Das Behandlungsergebnis (Abb. 8a–g) zeigt eine sehr schöne maximale Interkuspidation bei skelettaler Klasse I sowie eine deutliche Bisshebung mit Reduktion des ursprünglichen Gummy Smile.
Die minimale dentale Mittenverschiebung in der Front fällt der Patientin nicht weiter auf und hätte mit Gummizügen sicherlich noch behoben werden können. Jedoch wünschte die Patientin ein halbes Jahr nach der Kieferoperation die Entfernung der Multibracketapparatur. Zur Langzeitstabilisierung haben wir einen laborgefertigten Sechspunktretainer (Multifrex) im OK/UK sowie eine Vorschubdoppelplatte eingesetzt.
Mit der erheblichen Profilverbesserung und der damit einhergehen den Weichteilstraffung des Unterkiefers ist die Patientin äußerst zu frieden (Abb. 9a und b, Abb. 10a–d). Auf eine in einer zweiten Operation optional angedachte Kinnplastik konnte daher verzichtet werden. Die Osteosynthesematerialien werden postoperativ nach einem Jahr entfernt.
Die Mundöffnung der Patientin ist mit 45 mm maximal möglich. Zudem gibt es beim Sprechen, Abbeißen und Kauen mittlerweile keine Beschwerden mehr. Die präoperativen Kopfschmerzen sind nach Angaben der Patientin auch verschwunden.
Fazit
Zusammenfassend lässt sich sagen, dass die interdisziplinäre Zusammenarbeit zwischen Kieferorthopädie und Mund-Kiefer-Gesichtschirurgie einwandfrei funktioniert hat und der digitale Planungsaustausch zwischen den beiden Fachgruppen eine Verbesserung in der Kommunikation darstellt. Nicht zuletzt profitiert auch der Patient von einer solch guten Vorbereitung, sodass die Digitalisierung in solchen Fällen zweifellos als eine Entwicklung in die richtige Richtung angesehen werden kann.
Vielen Dank an Dr. Caroline Fedder und Dr. Dr. Dr. Winfried Kretschmer für die hervorragende Zusammenarbeit und die zur Verfügungstellung des Bildmaterials für die Umsetzung dieses Artikels.
Dieser Beitrag erschien in den KN Kieferorthopädie Nachrichten.