Parodontologie 16.12.2013
Parodontitis: Was brauchen wir als Grundlage unserer Therapie?
share
Welche Ansatzpunkte gibt es, der parodontologischen Zahnerhaltung einen größeren Stellenwert zu vermitteln und die parodontale Behandlungslast stärker zu reduzieren?
In Deutschland sind ca. 20 Prozent der Bevölkerung stark und weitere 20 bis 30 Prozent mäßig parodontal erkrankt. Wie gut sind wir Zahnärzte in der Lage, diese Krankheit erfolgreich zu behandeln? Glockmann und Kollegen haben deutschlandweit 599 Kollegen, die über 10.000 Zähne extrahiert haben, befragt, weshalb sie diese Zähne entfernt haben. Ca. 30 Prozent der Zähne wurden aus parodontalen und ebenso viele aus Kariesgründen und weitere 12 Prozent sowohl aus kariologischen als auch parodontalen Gründen extrahiert.
Bei den Patienten über 45 Jahre überwogen die parodontalen Begründungen. Die Vierte Deutsche Mundgesundheitsstudie zeigt, dass die meisten unserer Patienten nur wenige Taschen 6 mm und tiefer haben und dass nur sehr wenige Patienten an sehr vielen Zähnen diese tiefen Taschen aufweisen. Durch eine systematische Auswertung von Röntgenbildern wurde gezeigt, dass die Prävalenz von tiefen Knochentaschen über ≥ 3 mm gering ist. Aus vergleichenden epidemiologischen Studien ist bekannt, dass Deutschland im Mittelfeld der europäischen Länder in Bezug auf Zahnverlust und Parodontalerkrankungen liegt. Weshalb gelingt es uns nicht, die parodontale Behandlungslast stärker zu reduzieren? Sind parodontale Behandlungen zu kompliziert, obwohl tiefe Taschen über 6 mm nicht in zu großer Zahl vorkommen?
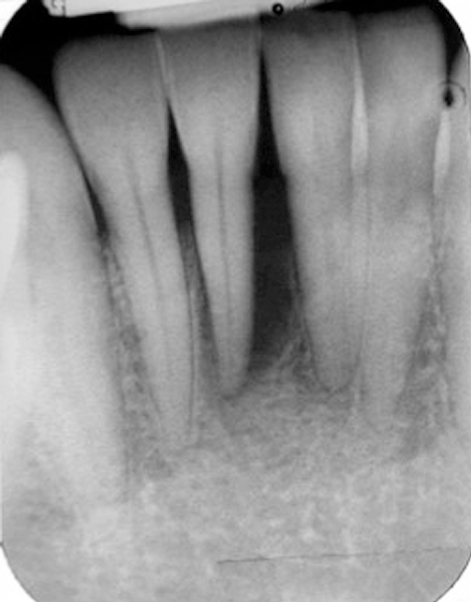
Fallbeispiel: Behandlung admodum Axelsson. Mann, Nichtraucher, geb. 1960. – Abb. 1a: Vor OP, 39 Jahre alt.
Deep Scaling
Zahlreiche klinische Studien zeigen, dass ein Deep Scaling langfristig zu einer vergleichbaren Reduktion der klinischen Sondierungstiefen bzw. einem ähnlichen Attachmentgewinn wie eine Lappenoperation führt. Insbesondere beim horizontalen Knochenabbau schrumpft die entzündete Gingiva stark. Parodontale Lappenoperationen von Molar zu Molar, wie sie in den 1980er- und 1990er-Jahren durchgeführt wurden, gibt es heute so gut wie nicht mehr. Bei den meisten unserer parodontal erkrankten Patienten kann ein Deep Scaling zum Erfolg führen. Deep Scaling ist eine Tätigkeit, die mit Sicherheit Zeit und manuelles Geschick braucht, die aber nicht zu den kompliziertesten Eingriffen in der Zahnmedizin gehört. Studien aus den 1980er-Jahren zeigten, dass Dentalhygieniker/-innen dieselben Wundheilungsergebnisse erzielen können wie Zahnärzte.
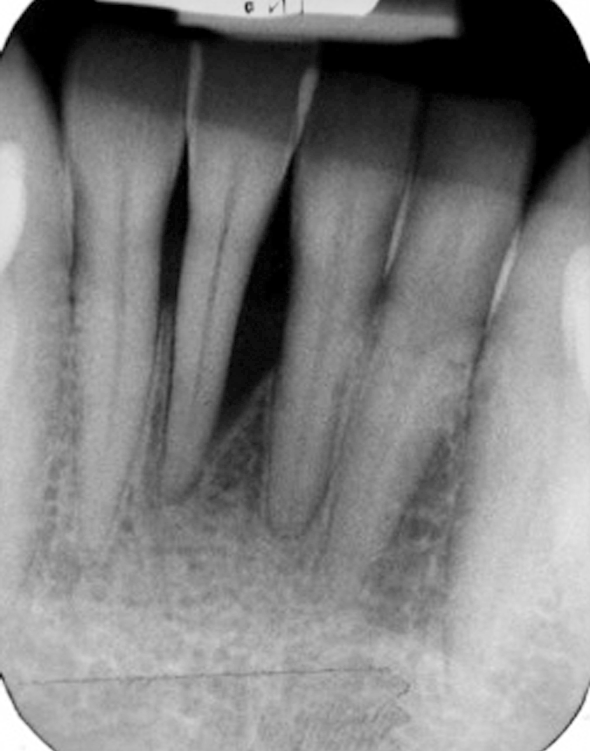
Fallbeispiel: Behandlung admodum Axelsson. Mann, Nichtraucher, geb. 1960. – Abb. 1c: 2 Jahre nach OP
Thema Zahnerhalt
Für unsere Prophylaxehelfer/-innen stehen die supragingivale Plaquekontrolle oder der Gingivitisindex im Mittelpunkt ihres täglichen Handelns; die parodontologisch tätigen Zahnärzte messen den Behandlungserfolg in der Regel in der Taschentiefenreduktion oder dem Attachmentgewinn. Sie müssen sich aber stets bewusst sein, dass für Patienten nicht die supragingivale Plaque, das blutende Zahnfleisch oder die Zahnfleischtasche, sondern der erhaltene Zahn im Mittelpunkt steht. In der parodontologischen Literatur liegen leider keine randomisierten, kontrollierten Studien zum Thema Zahnerhalt vor, es gibt einige ältere Studien, die sich mit diesem wichtigsten Thema der Parodontologie beschäftigt haben und die zeigen, dass durch Parodontalbehandlungen Zähne erhalten werden können. Sicherlich am bekanntesten sind dazu die Studien von Axelsson.
Die berühmten Karlstad-Studien in den 1980er-Jahren zeigten, dass gut motivierte und instruierte, parodontal gesunde Patienten, die sich regelmäßig einer professionellen Zahnreinigung unterzogen, in sehr geringem Umfang weitere kariöse Läsionen entwickelten oder Attachment- und Zahnverluste erlitten. Vergleichbare Ergebnisse erzielte Axelsson et al. auch bei der Behandlung parodontal erkrankter Patienten. Diese Studien erfüllen aber nicht mehr die wissenschaftlichen Standards der heutigen Zeit, sodass bei Übersichtsarbeiten ihre Validität in Zweifel gezogen wird und sie bei Metaanalysen nicht einbezogen werden.
Letztendlich bestätigen aber retrospektive Studien aus vielen Praxen, und unter anderem aus den Zahnkliniken in Frankfurt am Main und Kiel, dass parodontal erkrankte Patienten im Durchschnitt jährlich 0,1 bis 0,15 Zähne verlieren, wenn der Patient sich einer systematischen Parodontalbehandlung unterzieht und er kontinuierlich eine unterstützende Parodontaltherapie wahrnimmt.
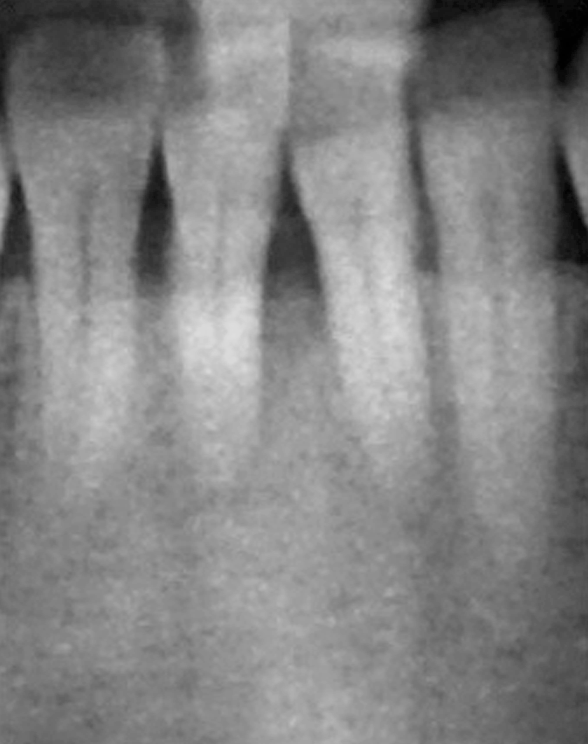
Fallbeispiel: Behandlung admodum Axelsson. Mann, Nichtraucher, geb. 1960. – Abb. 1d: 50 Jahre alt.
Und die Zahnverlustrate?
Eine bisher nicht ausreichend beantwortete Frage ist, ob diese geringe Zahnverlustrate auch im Versorgungsalltag realisiert wird. Eine indirekte Antwort darauf gibt die Study of Health in Pomerania (SHIP), in der über zehn Jahre ca. 2.700 Probanden nachuntersucht wurden. Eine vorläufige Auswertung zeigt, dass das am stärksten parodontal erkrankte Viertel der Bevölkerung innerhalb von zehn Jahren durchschnittlich vier Zähne und die restlichen Probanden maximal zwei Zähnen verlieren.
Sicherlich kann der jährliche Verlust von 0,15 Zähnen bei parodontal in Schwerpunktpraxen behandelten Patienten nur mit großer Einschränkung mit den 0,4 jährlich verlorenen Zähnen bei parodontal erkrankten Vorpommern verglichen werden. Aber dieses Zahlenverhältnis von 1:2 oder 1:3 (Zahnverlust bei parodontal Behandelten vs. parodontal Unbehandelten) findet sich auch in einer Auswertung eines Patientenregisters einer amerikanischen Versicherung.
Aus dem Vergleich dieser Zahlen ergibt sich die Frage, ob Parodontalbehandlungen nicht in ausreichendem Umfang und mit entsprechender Qualität in Deutschland durchgeführt werden, und wenn ja, wie kann dieser Umstand verbessert werden.
Attachmentverlust bezogen auf das Alter
Wahrscheinlich ist die Progression des Attachmentverlustes über die Lebensspanne hinweg nicht linear, sondern sie ist stärker ausgeprägt in jüngerem und in höherem Lebensalter. Die Konsequenz für den Alltag ist, dass wir auch bei den 30- bis 40-Jährigen nach Konkrementen tasten sollten. Diese Patientengruppe mit ihren blutenden 4 bis 5 mm tiefen Taschen im Approximalraum betrachten wir nicht als richtig parodontal erkrankt und als unsere Parodontalpatienten.
Bei diesen Patienten genügen mit Sicherheit zwei professionelle Zahnreinigungen zur Motivation, Instruktion und Konkremententfernung und dann im jährlichen Abstand eine professionelle Zahnreinigung, sofern sie nicht Raucher oder Diabetiker sind. Ähnlich sollte auch mit Senioren verfahren werden, bei denen im Alter vermutlich die Abwehrkraft nachlässt.
Da ältere Patienten in der Regel weniger Zähne haben und meist auch keine Molaren, sollten Parodontalbehandlungen ohne großes Problem durchzuführen sein. Diese Behandlungen können größtenteils delegiert werden, aber dafür brauchen wir gut ausgebildetes Personal. Wenn wir Qualität erreichen wollen, muss diese Qualität auch kontrolliert und gegebenenfalls durch entsprechende weitere Ausbildungen verbessert werden.
Verteilung des Budgets
Mit Sicherheit trägt auch die Verteilung des zahnärztlichen Budgets der gesetzlichen Krankenversicherung das ihre zu diesem Ungleichgewicht bei, denn in der GKV wurden 2012 von den ca. 11 Milliarden des Gesamtbudgets 355 Millionen für parodontologische Behandlungen ausgegeben. Sogar für die Position Kieferbruch wurde genauso viel und für die kieferorthopädische Behandlung ungefähr das Doppelte wie für parodontologische Behandlungen ausgegeben. Ein großer Teil der parodontologischen Behandlungen wird in Deutschland privat abgerechnet, aber diese GKV-Verhältnisse widerspiegeln den Stellenwert, den wir als Berufsorganisation dem parodontologischen Zahnerhalt zumessen. Es besteht ein eklatantes Missverhältnis zwischen der parodontalen Erkrankungslast in der Bevölkerung und der Verteilung der GKV-Ressourcen. Dieses Missverhältnis zeigt, dass es nur einen geringen Anreiz gibt, Parodontalbehandlungen durchzuführen.
Das Bonusheft als Chance
Mit dem Bonusheft für gesetzlich Krankenversicherte haben wir ein Werkzeug, das von der Bevölkerung gut angenommen wird. Die allermeisten unserer Patienten bringen dieses regelmäßig zum Abstempeln in unsere Praxis mit. Leider ist das regelmäßig geführte Bonusheft mit der Reduktion von Zahnersatzkosten verbunden und wird nicht bei parodontal erkrankten Patienten als Anreiz eingesetzt, Recallbesuche zu motivieren und zu unterstützen. Dieses Bonusheft bietet unserem Berufsstand eine große Chance auf Bevölkerungsebene, die wir bisher nicht ergriffen haben und um die wir uns kümmern sollten.
Universitäten
Die universitäre Ausbildung in Parodontologie trägt derzeit aus meiner Sicht auch nicht viel zum parodontologischen Qualitätsbewusstsein unserer Studenten bei. Es gibt in Deutschland nur sechs eigenständige, parodontologische Abteilungen (Münster, Gießen, Frankfurt am Main, Marburg, Dresden, Witten/ Herdecke) und zwei Zahnerhaltungen unter parodontologischer Führung (Bonn und Kiel).
Unsere Studenten werden in der Vorklinik mit der Herstellung von Zahnersatz in die Zahnmedizin eingeführt, und dort werden die präventiven Aspekte der Zahnheilkunde nur theoretisch und nicht praktisch vermittelt. Werden zum Beispiel alle Lehrveranstaltungen in der Klinik ohne Gewichtung bezüglich Vorlesung, Kurs oder Seminar in Greifswald oder Frankfurt aufsummiert, so ist in der klinischen Ausbildung die Parodontologie für ca. 10 Prozent des Unterrichts verantwortlich. Damit ist auch für Studenten klar, wo sie ihre Schwerpunkte setzen müssen, und vermutlich prägen wir sie damit für ihr weiteres Zahnarztleben.










