Prophylaxe 26.04.2016
Mukositis und Periimplantitis
share
Bei Zahnverlust wird die Versorgung durch Implantate immer beliebter. So versprechen sie eine ästhetische Optik, einen festen Sitz und langen Halt. Doch selbst nach dem Setzen des „neuen Zahns“ sollte eine regelmäßige Nachsorge nicht außer Acht gelassen werden. Auch periimplantäres Gewebe kann sich entzünden und zu einer Mukositis oder Periimplantitis führen. Der folgende Artikel beschäftigt sich mit möglichen Risikofaktoren eingesetzter Implantate und der Bedeutung einer intensiven Nachsorge.
Die Prävalenz der parodontalen Erkrankungen ist trotz steigender Prophylaxemaßnahmen und entsprechender Aufklärung durch Zahnärzte in Deutschland relativ hoch. Dabei sind es vor allem die älteren Patienten, die an einer Parodontitis erkranken. Im Rahmen der Vierten Deutschen Mundgesundheitsstudie (DMS IV, 2006) lag die Prävalenz für Parodontitis in der Gruppe der 65- bis 74-Jährigen sogar bei 88 Prozent.1 Dies ist vermutlich darauf zurückzuführen, dass weniger Zähne durch Karies verloren gehen und somit mehr Senioren ihre natürlichen Zähne behalten, mit zunehmendem Alter jedoch auch das Risiko für parodontale Erkrankungen steigt.
Doch nicht nur die parodontalen Gewebe natürlicher Zähne können erkranken. In der heutigen Zeit wünschen sich mehr und mehr Patienten eine Versorgung mit Implantaten, was dazu führt, dass die Versorgung zahnloser Kieferabschnitte mit Implantaten stetig zunimmt.1 Dass sich auch das periimplantäre Gewebe entzünden kann, ist einigen Patienten jedoch zum Zeitpunkt der Implantation nicht bewusst und eine regelmäßige Nachsorge wird vernachlässigt oder bleibt von vornherein aus. Studien belegen, dass 80 Prozent der Patienten bzw. 50 Prozent der Implantate an einer Mukositis, also einer Entzündung der periimplantären Weichgewebe, und ca. 28 Prozent der Patienten bzw. 56 Prozent der Implantate an einer mit Knochenabbau einhergehenden Entzündung, der Periimplantitis, leiden.2,3 Trotz dieser alarmierenden Zahlen haben Implantate im Durchschnitt im ersten Jahr eine Überlebensrate von 97,5 Prozent und eine 10-Jahres-Überlebensrate von 82–94 Prozent4 und stellen eine sinnvolle Therapieoption dar, wenn bestimmte Voraussetzungen (z. B. Compliance seitens des Patienten, Ausschluss von Risikofaktoren, entzündungsfreie Verhältnisse etc.) erfüllt sind.
Biologie
Das periimplantäre Weichgewebe besteht aus einem epithelialen und einem bindegewebigen Anteil, ähnlich wie beim natürlichen Zahn.5 Ein Saumepithel ist genauso wie am natürlichen Zahn vorhanden. Das periimplantäre Bindegewebe enthält jedoch weniger Fibroblasten und Gefäße, dafür aber mehr kollagene Fasern als das den natürlichen Zahn umgebende supraalveoläre Bindegewebe. Die kollagenen Fasern sind überwiegend parallel zum Implantat angeordnet6 und inserieren nicht wie am natürlichen Zahn in unterschiedlicher Ausrichtung am Implantatkörper, was eine geringere bindegewebige Anhaftung mit sich bringt. Durch die Osseointegration des Implantats – im Lichtmikroskop ist ein direkter Kontakt von Knochen und Implantatoberfläche zu erkennen7 – fehlt der desmodontale Spalt mit den in das Wurzelzement inserierenden Sharpey’-schen Fasern sowie Gefäßen und Nerven, was mit einer verminderten Vaskularisierung als am natürlichen Zahn einhergeht. Diese strukturellen Unterschiede gehen mit einem geschwächten Abwehrmechanismus gegen bakterielle Einflüsse am Implantat einher und führen folglich zu einem schnelleren Verlauf der Entzündungsreaktion im Gegensatz zu vergleichbaren Entzündungen des Parodonts.
Diagnostik
Die Mukositis ist vergleichbar mit der Gingivitis und wird als eine reversible entzündliche Reaktion der periimplantären Mukosa ohne Anzeichen von periimplantärem Knochenverlust beschrieben8 und liegt vor, wenn im Vergleich zur Ausgangssondierungstiefe keine erhöhten Taschensondierungstiefen vorliegen, Entzündungszeichen wie Sondierungsblutung bzw. Pusaustritt vorhanden sind, jedoch radiologisch kein Knochenabbau zu verzeichnen ist.9 Bei einer Periimplantitis als Äquivalent zur Parodontitis handelt es sich um das Fortschreiten der entzündlichen Prozesse mit einhergehendem irreversiblem Abbau periimplantären Knochens.8 Von einer Periimplantitis spricht man per definitionem, wenn zusätzlich zu den Entzündungszeichen die Taschensondierungstiefen 4 mm und mehr betragen und ein radiologischer Knochenabbau von mehr als 2–3 mm zu verzeichnen ist.9 Eine fehlende Sondierungsblutung ist ein guter Prädiktor für periimplantäre Gesundheit.
Die Sondierung am Implantat ist in der Handhabung aufgrund der meist bauchigen Suprakonstruktion auf dem vergleichsweise schmalen Implantat schwieriger als die Sondierung am natürlichen Zahn. Es empfiehlt sich daher im Allgemeinen die Verwendung einer Kunststoffsonde, da diese aufgrund der Flexibilität einfacher unterhalb der Suprakonstruktion in die Tasche einzuführen ist. Des Weiteren ist die periimplantäre Sondierung – verglichen mit dem Zahn – mehr vom Sondierungsdruck abhängig. Es sollten daher nicht höhere Sondierungskräfte als 0,25–0,30 N angewandt werden.
Risikofaktoren
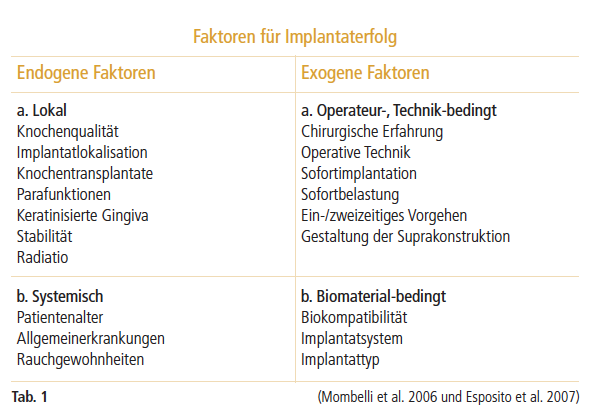
In zahlreichen Übersichtsstudien wurde der Langzeiterfolg von Implantaten belegt.10 Dabei beeinflussen unterschiedliche Faktoren den Erfolg einer Implantation (Tab. 1). Sowohl die periimplantäre Mukositis als auch die Periimplantitis sind biofilmassoziierte Erkrankungen, die durch iatrogene Faktoren, wie zum Beispiel submuköse Zementreste, verblockte prothetische Restaurationen, nicht hygienefähige prothetische Suprakonstruktionen oder durch ungünstige Implantatpositionen begünstigt werden können. Auch lokale Faktoren, wie zum Beispiel Knochenqualität, Lokalisation des Implantats oder das Fehlen keratinisierter Gingiva11,12 beeinflussen den Erfolg einer Implantation. Darüber hinaus können systemische Faktoren wie Patientenalter, Rauchgewohnheiten oder Allgemeinerkrankungen eine Periimplantitis begünstigen. Maßgeblich für eine erfolgreiche Implantation ist natürlich auch die Erfahrung des Chirurgen, das gewählte operative Verfahren (Sofortimplantation, Sofortbelastung, ein- oder zweizeitiges Vorgehen) sowie die Wahl der prothetischen Suprakonstruktion. Parodontitispatienten haben zwar ein signifikant höheres Risiko (OR: 3,1– 4,7) für Implantatverlust,13 jedoch ist die Versorgung mit Implantaten bei Patienten mit Parodontitis nicht grundsätzlich kontraindiziert. Nach entsprechender Indikationsstellung und unter der Voraussetzung eines weitestgehend entzündungsfreien Parodonts sowie einer hohen Compliance seitens des Patienten, kann die Implantation durchaus die Therapie der ersten Wahl sein. Vor allem sollte die aktive antiinfektiöse Parodontitistherapie abgeschlossen sein. Insbesondere Resttaschen von über 5 mm stellen einen Risikofaktor für das Entstehen von Periimplantitis und gegebenenfalls einem nachfolgenden Implantatverlust dar.14 Regelmäßige Nachsorgen im Rahmen der unterstützenden Parodontitistherapie sind daher maßgeblich für den Erhalt der Implantate. Generell unterscheidet man einen frühen Implantatverlust von einem späten Implantatverlust. Eine gestörte Wundheilung, Infektionen, chirurgische Traumata oder eine zu frühe Belastung des Implantates durch die prothetische Versorgung können beispielsweise zu einem frühen Implantatverlust (< 2 Jahre) führen, während eine Überbelastung und Periimplantitis zu einem späten Implantatverlust führen (> 2 Jahre).15 Darüber hinaus kann es auch durch Weichgewebsdefizite zum Implantatverlust kommen, da die Dicke des periimplantären Weichgewebes das Ausmaß der Knochenresorption beeinflusst. Bei der Planung der Implantation sollte überprüft werden, ob ausreichend keratinisierte Gingiva vorhanden ist. Die Keratinisierung der periimplantären Mukosa ist für die Ästhetik, eine optimale Mundhygiene und die prothetische Rekonstruktion wichtig. Eine fehlende Keratinisierung begünstigt Rezessionen und gegebenenfalls Periimplantitis.16,17 Deshalb sollte bei fehlender oder unzureichender keratinisierter Gingiva vor der Implantation ein freies Schleimhauttransplantat in Betracht gezogen werden.
Nachsorge
Nach erfolgter Implantatinsertion sollte bei regelmäßigen Nachkontrollen geprüft werden, ob der Patient über persistierende subjektive Beschwerden wie Schmerzen oder Dysästhesien berichtet. Des Weiteren sollte die periimplantäre Mukosa auf das Vorhandensein bzw. Fehlen von Entzündungszeichen wie Sondierungsblutung und Pusaustritt überprüft werden und die Taschensondierungstiefen erhoben werden. Außerdem werden regelmäßige Röntgenaufnahmen der Implantate empfohlen. Ein Knochenverlust von 1,5 mm im ersten Jahr nach der Implantation ist durchaus physiologisch. In den Folgejahren sollte sich der knöcherne Abbau jedoch auf maximal 0,2 mm pro Jahr beschränken. Die periimplantäre Sondiertiefe sowie der knöcherne Abbau sollte bei der Befundung immer mit der Ausgangssituation, am besten einige Wochen (ca. zwei Monate) nach prothetischer Versorgung, nämlich nach abschließenden Adaptationsvorgängen des periimplantären Gewebes, verglichen werden.
Per definitionem sprechen für eine periimplantäre Gesundheit das Ausbleiben einer Sondierungsblutung, kein Pus, kein radiologischer Knochenverlust und Taschensondierungstiefen von bis zu 3 mm.9 Eine ständige Nachsorge ist daher maßgeblich für den Erfolg einer Implantation. Bei beschwerdefreien Patienten wird im ersten Jahr nach der Implantation ein Nachsorgeintervall von drei Monaten empfohlen, im zweiten Jahr eine halbjährliche Nachsorge und in den Folgejahren sollte eine jährliche Kontrolle erfolgen. Bei mangelnder Mundhygiene oder bestehenden Taschensondierungstiefen von über 4 mm sollten die Intervalle individuell patientenbezogen auf drei Monate oder sogar auf bis zu vier Wochen reduziert werden.
Therapie
Voraussetzung für eine erfolgreiche Therapie sowohl der Mukositis als auch der Periimplantitis ist eine gute häusliche Mundhygiene und die Bereitschaft zur regelmäßigen Nachsorge bzw. unterstützenden Implantattherapie. Generell stehen unterschiedliche Methoden zur Therapie der Mukositis bzw. Periimplantits zur Verfügung, wobei zwischen offenen und geschlossenen Verfahren unterschieden werden kann. Eine mechanische Reinigung der Implantatoberfläche durch subgingivales Debridement und gegebenenfalls zusätzlicher adjuvanter antibakterieller Therapie führt zu einer Reduktion der Entzündungszeichen bei der Mukositis.18–22 Das subgingivale Debridement kann sowohl mit Handinstrumenten (Carbon- oder Titanküretten) als auch mit Schall- oder Ultraschallgeräten mit Kunststoffansatz durchgeführt und gegebenenfalls mit Luft-Pulver-Wasserstrahl-Geräten kombiniert werden. Zwecks adjuvanter antibakterieller Therapie stehen antibakterielle Spüllösungen oder Gele (z.B. Chlorhexidin) und lokale Antibiotika (z.B. Ligosan®, Arestin®) zur Verfügung. Auch die Photodynamische Therapie (z.B. Fa. HELBO®) eignet sich unterstützend in der nichtchirurgischen Therapie (Abb. 1 und 2).23
Die Behandlungsmöglichkeiten bei Periimplantitis sind vielfältig, allerdings liegen bislang nur wenige gesicherte wissenschaftliche Daten vor, um die Entscheidung für oder gegen eine Therapieoption zu treffen. Zurzeit ist es deshalb schwierig, vorhersagbare Auskünfte über den Langzeiterfolg einer Therapie zu geben.24,25 Die Therapie der Periimplantitis kann sowohl geschlossen analog zur Therapie der Mukositis als auch in einem offenen chirurgischen Verfahren erfolgen. Im Rahmen eines offenen Verfahrens kann die Oberflächenbearbeitung des Implantats mit resektiven oder regenerativen Techniken kombiniert werden. Eine Glättung bzw. Einebnung der Implantatoberfläche (Implantatplastik) ermöglicht eine verbesserte Hygieenefähigkeit des Implantats und führt somit zu einer Reduktion der periimplantären Entzündung.26 Jedoch muss der Patient über eine mögliche Implantatexposition aufgeklärt werden, die zu ästhetischen Einbußen führen kann.27 Regenerative Verfahren mit Verwendung von Knochenersatzmaterialien und Membranen können ebenfalls langfristig zu stabilen periimplantären Verhältnissen führen. Hier sollte jedoch die Art des knöchernen Defektes berücksichtigt werden.
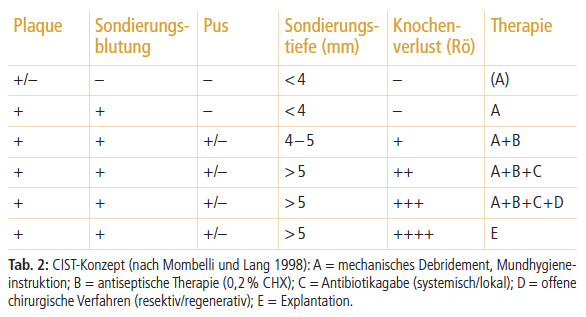
Lang und Mombelli entwickelten 1998 ein stufenweises Modell zur Therapie von periimplantären Erkrankungen (Cumulative Interceptive Supportive Therapy, CIST, siehe Tabelle 2). Dieses Modell unterstützt den praktisch tätigen Zahnarzt bei der Entscheidungsfindung der Therapie.28
Schlussfolgerung
Noch immer fehlen Langzeitstudien mit evidenten Therapiekonzepten, sodass es nach heutigem Wissensstand noch keine vorhersagbare Therapie der Periimplantitis gibt. Im Vordergrund sollte daher vor allem die Prävention der Periimplantitis stehen. Insbesondere durch den Ausschluss von Risikofaktoren bzw. durch Einstellen bestehender Risikofaktoren wie zum Beispiel das Schaffen einer parodontal stabilen Situation lassen sich Misserfolge in der Implantattherapie minimieren. Eine umfangreiche Befundung mit Erhebung sämtlicher klinischer Parameter wie Sondierungsblutung, Plaqueindizes und Taschensondierungstiefen sowie die Anfertigung und Befundung von Röntgenaufnahmen im Rahmen der Nachsorge sind für einen langfristigen Therapieerfolg nahezu unumgänglich.
Eie ausführliche Literaturliste finden sie hier.




















