Cosmetic Dentistry 30.09.2016
Ästhetischer Lückenschluss der Oberkieferfrontzähne mithilfe keramischer Veneers
share
Heutzutage stehen dem Behandler diverse Versorgungsmöglichkeiten zur Verfügung, um den Ästhetikwunsch des Patienten zu erfüllen, wie etwa direkte Kompositrestaurationen, vorgefertigte Kompositveneers oder keramische Veneers mit den jeweiligen Vor- und Nachteilen. Sowohl Komposit- als auch Keramikveneers können im non- bzw. minimalinvasiven Präparationsverfahren hergestellt werden.
Anhand eines Fallbeispiels soll verdeutlicht werden, welche einzelnen Schritte bei der Versorgung mit Keramikveneers absolviert und Besonderheiten beachtet werden müssen, um zu einem ästhetischen Endergebnis in Einklang mit dem Patienten zu gelangen.
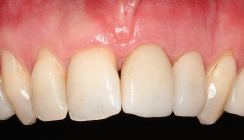
Am 16. Februar 2015 stellte sich ein 30-jähriger Mann mit dem Wunsch nach Lückenschluss der oberen Frontzähne in unserer Klinik vor. Die allgemeinmedizinische Anamnese war unauffällig. Speziell anamnestisch imponierte die lückige Oberkieferfront (Abb. 1a–d). Die Mundhygiene war suffizient, die Zähne kariesfrei, das Parodont intakt. Das angefertigte OPG offenbarte impaktierte verlagerte untere Weisheitszähne (Abb. 2), bestätigte sonst jedoch den oralen Befund. In der anschließenden Beratung wurden die verschiedenen Möglichkeiten des Lückenschlusses der Oberkieferfront diskutiert. Eine kieferorthopädische Regulierung lehnte der Patient aufgrund der Dauer der Therapie kategorisch ab. Aufgrund der ästhetischen und funktionalen Überlegenheit sowie der Langlebigkeit entschied sich der Patient für Keramikveneers und gegen Kunststoffveneers und Non-Prep-Veneers. Dafür war er bereit, minimalinvasiv Zahnhartsubstanz zu „opfern“ für ein maximal ästhetisches Endresultat. Des Weiteren wurde dem Patienten empfohlen, die verlagerten vollretinierten unteren Weisheitszähne entfernen zu lassen, was der Patient jedoch ablehnte.
Therapieplanung
Um dem Patienten eine Vorstellung über das mögliche Endresultat zu eröffnen, wurden nach der professionellen Zahnreinigung bimaxillär Alginatabdrücke zur Anfertigung eines Wax-ups genommen. Das Labor sollte, losgelöst von Zahnangaben, im Oberkiefer den Zahnbogen harmonisieren und die Lücken schließen (Abb. 3). Hierfür wurde von 15-25 Wachs auf das Modell angetragen. Der Patient war mit dem Vorschlag sehr zufrieden und wollte es so umgesetzt bekommen.
Das Wax-up wirkt in Fällen wie dem vorgestellten sehr motivierend auf die Patienten, die sich oft das mögliche Endresultat nicht vorstellen können. Für den Behandler liefert es wichtige Informationen über notwendige Präparationstiefen. Das Labor kann einen Präparationsschlüssel anfertigen, um maximale Substanzschonung zu ermöglichen. Darüber hinaus kann der Patient vor der eigentlichen Behandlung am Modell besser seine Wünsche über Form und Oberflächenbeschaffenheit der Veneers kommunizieren, was den Arbeitsablauf effizienter gestaltet. Über das Wax-up wurde ein Silikonabdruck genommen, welcher als Vorlage für die Herstellung des Provisoriums diente (Abb. 4).
Aufgrund der transluzenten Eigenschaften keramischer Veneers muss mit dem Patienten vorab die Zahnwunschfarbe besprochen werden und eventuell mindestens drei Tage vor der Präparation ein Bleaching durchgeführt werden. Der Patient im vorgestellten Fall hat die Ausgangsfarbe B1 und wünscht sich BL4. Farbunterschiede von ein bis zwei Stufen sind meist unproblematisch und bedürfen keines Bleachings vorab.
Der Zahnfleischverlauf im Oberkieferfrontbereich entsprach ästhetischen Ansprüchen und bedurfte keiner Korrektur. Der Patient entschied sich für die Versorgung mit zehn keramischen Veneers von 15-25.
Präparation und Abdruck
Dem Patienten wurden palatinal bilateral Regio 15 und 25 apikal je eine Ampulle Anästhetikum (Septanest, Septodont) injiziert. Diese Form der Anästhesie ermöglicht eine profunde Nervblockade im Frontzahnbereich, ohne das vestibuläre Weichgewebe und die Lippen zu betäuben. Das hat u. a. den Vorteil, den Lippenverlauf und Lippenbewegung ungestört nach der Herstellung des Provisoriums zu erfassen, um Rückschlüsse über Schneidekantenlänge und -verlauf zu erhalten.
Zur Schonung der Gingiva wird vor der Präparation ein Faden gelegt (Gingi-Plain, Gingi-Pak). Durch die Retraktion wird zum einen das Zahnfleisch bei der Präparation geschützt, zum anderen wird so automatisch die Präparationsgrenze leicht subgingival gelegt. Die Zähne 15-25 wurden minimalinvasiv präpariert (Abb. 5a und b), dabei liefert das Wax-up-Modell wichtige Informationen über den nötigen Substanzabtrag.
Mithilfe eines 0,3-mm-Tiefenanschlagsschleifkörpers wurden vestibuläre Tiefenmarkierungen angebracht und der Schmelz um diesen Anteil reduziert. Die Schneidekanten wurden um 1 mm gekürzt, um dem Techniker genügend Platz zur transluzenten Schneidekantengestaltung zu geben. Die Zahnoberflächen wurden anschließend mit Sof-Lex Polierdiscs geglättet. Dem zusätzlichen Einbringen eines weiteren Retraktionsfadens im Sinne der Doppelfadentechnik stehen wir eher zurückhaltend gegenüber, da die Gefahr einer Gingivatraumatisierung durch Überstopfen des Sulkus dem Benefit einer Wurzeloberflächendarstellung über die Präparationsgrenze hinaus aus unserer Sicht übergeordnet ist.
Die Abformung selbst geschieht im Doppelmischverfahren und mit individuellem Abformlöffel. Die Darstellung der Präparationsgrenze wird immer unter Verwendung der Lupenbrille evaluiert. Dem Techniker darf in diesem Bereich kein Raum für Interpretationen gegeben werden! Gegenbiss aus Alginat und Bissregistrat (Kanibite quick, Kanidenta) werden angefertigt.
Provisorienherstellung
Die Herstellung von Veneerprovisorien kann mitunter aufwendig und frustrierend sein. Durch das minimalinvasive Präparieren wird zwar viel Zahnhartsubstanz geschont, die Provisorien sind aber mitunter so dünn, dass sie nicht bearbeitbar sind wie z. B. normale Kronenprovisorien, leicht brechen und kaum am Zahn halten. Für die Herstellung gibt es unterschiedliche Verfahren. Bei Einzelveneers kann auf die polierte Zahnoberfläche mit Komposit frei modelliert werden mit anschließender Lichthärtung. Danach kann das Kompositveneer abgenommen werden, die Innenfläche wird geätzt, gebondet und ausgehärtet. Auf den Zahn wird punktuell Bonding aufgetragen und nicht ausgehärtet, sondern das Kompositveneer mit etwas Flow an den Zahn gedrückt, Überschüsse entfernt und dann ausgehärtet. Diese Methode ermöglicht zumeist eine gute Haftung zwischen Provisorium und Zahn und ist trotzdem leicht entfernbar. Bei mehreren Veneers, wie im vorgestellten Fall, ist das Freihandmodellieren unpraktikabel und zeitaufwendig. Hierfür wird über das Wax-up-Modell eine Doppelmischabformung genommen und diese als Provisoriumsabdruck genutzt. In Situationen wie der vorgestellten, wenn die Interdentalräume offen sind, halten die Provisorien allein aufgrund von Verkeilung.
Ansonsten wird punktuell auf die Zahnoberflächen Bonding aufgetragen und dann mithilfe des Silikonschlüssels das Provisorium hergestellt (Abb. 6). Als Material verwenden wir Bis-GMA-Acrylat (Protemp™4, 3M ESPE) der Farbe „Bleach Shade“. Überschüsse werden vorsichtig mit einem feinen Diamanten entfernt und anpoliert. Zur Rezessionsvermeidung wird besonders viel Wert auf freie Interdentalpapillen gelegt.
Einprobe und Befestigung
Im Labor werden im Cut-back-Verfahren die e.max®-Veneers (Ivoclar Vivadent) hergestellt. Die e.max®-Keramik ist im Vergleich zum Empress®-Verfahren deutlich stabiler (360 MPa vs. 120 MPa Biegefestigkeit), gegenüber Zirkon aufgrund der transluzenten Eigenschaft ästhetisch überlegen. Nach fünf Arbeitstagen im Labor lagen die Veneers 15-25 zur Einprobe bereit (Abb. 7a und b).
Im Anschluss an eine erneute palatinale Anästhesie und des Entfernen des Provisoriums wurde zur relativen Trockenlegung OptraGate (Ivoclar Vivadent) eingebracht. Zur Retraktion der Gingiva wurden Fäden gelegt, um die Präparationsgrenzen darzustellen. Die Zahnoberflächen wurden mit fluoridfreier Polierpaste (Proxyt, Ivoclar Vivadent) gereinigt und die Veneers einzeln einprobiert. Danach wurden die Approximalkontakte überprüft. Die Passung war sehr gut, somit wurden alle Veneers mit transluzenter „Try-In“ Paste (Multilink Automix Try-In, Ivoclar Vivadent) eingesetzt und dem Patienten präsentiert. Der Patient war mit dem Resultat sehr zufrieden und wollte es so eingeklebt haben. Die Try-In Paste wurde mit Polierpaste und -kelch und genügend Wasser entfernt.
Das Kleben von mehreren Veneers bedarf aus unserer Erfahrung Geduld. Es ist ratsam, immer erst die mittleren Schneidezähne zu versorgen, da sie für das ästhetische Erscheinungsbild prägend sind. Die Nachbarzähne werden mit Teflonstreifen bedeckt zur Isolierung. Nach dem Anhärten des Befestigungskomposites (Panavia F2.0, Kuraray Dental) werden die Überreste entfernt, der Approximalraum durchgängig gemacht, Glyceringel (Oxyguard II, Kuraray Dental) aufgetragen und endgehärtet. Nicht selten erscheinen die Approximalkontakte bei der Einprobe in Ordnung, beim Kleben zu straff und das korrekte Platzieren der Veneers ist in Gefahr. Deshalb kleben wir ausschließlich in Zweier-Sektionen. Demzufolge werden immer nur zwei Veneers zum Kleben vorbereitet. Den Umgang mit Flusssäure in der Praxis halten wir für kritisch und lassen deshalb im Zahntechniklabor die Glaskeramikarbeiten anätzen. Nach der Einprobe am Patienten wird die Klebefläche mit 37%iger Phosphorsäure eine Minute gereinigt und mit Alkohol und Luft getrocknet. Anschließend wird die Oberfläche silanisiert (Monobond Plus, Ivoclar Vivadent), parallel dazu wird der Schmelzanteil der Veneerzähne mit 37%iger Phophorsäure 30 Sekunden geätzt. Als Befestigungskomposit verwenden wir Panavia 2.0 (Kuraray Dental). Das Bonding wird zusammengemischt und auf die angeätzte Zahnoberfläche aufgetragen. Das Zweikomponenten-Pastensystem wird angemischt und auf die Veneerinnenseite aufgetragen.
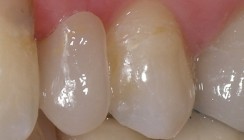
Nachdem alle Veneers eingeklebt sind, werden die Übergänge mit Kompositpolierer poliert und der Biss mit Blaupapier (Bausch) und Shimstockfolie (Coltene) überprüft. Dabei muss sichergestellt werden, dass bei der dynamischen Okklusion keine Frühkontakte existieren, um Keramikfrakturen vorzubeugen. Standardmäßig bekommen unsere Patienten bei neuen prothetischen Versorgungen eine adjustierte Knirscherschiene. Der Patient und seine Lebensgefährtin, selbst Zahnärztin, waren mit dem Resultat sehr zufrieden (Abb. 8a–d und 9a–c).
Diskussion
In der heutigen Gesellschaft spielt ein harmonisches Gesamterscheinungsbild eine immer wichtigere Rolle. In diesem Zusammenhang steigt auch die Nachfrage nach ästhetischen zahnärztlichen Behandlungskonzepten. Studien zufolge sind über die Hälfte der Befragten (52,8 %) unzufrieden mit ihrem dentalen Erscheinungsbild1–3 in Bezug auf ihre Zahnstellung, Zahnfarbe und -form, speziell im Frontzahnbereich.4 Des Weiteren spielen Faktoren wie Frontzahntraumata mit Zahnfrakturen und Karies eine Rolle in Hinblick auf die Notwendigkeit ästhetischer Restauration.5 Historisch betrachtet konnte durch Kronen den ästhetischen Ansprüchen Folge geleistet werden. Durch den stetigen Fortschritt in der Zahnmedizin und der einhergehenden Entwicklung adhäsiver Befestigungsmöglichkeiten verschoben sich die Behandlungskonzepte in Richtung minimal- bis hin zu noninvasiv.
Heutzutage stehen dem Behandler diverse Versorgungsmöglichkeiten zur Verfügung, wie etwa direkte Kompositrestaurationen, vorgefertigte Kompositveneers oder keramische Veneers6 mit den jeweiligen Vor- und Nachteilen. Sowohl Komposit- als auch Keramikveneers können im non- bzw. minimalinvasiven Präparationsverfahren hergestellt werden. Wie der Name suggeriert, ist der Unterschied zwischen non- und minimalinvasiven Präparationen der Erhalt gesunder Zahnhartsubstanz.7
Direkte und indirekte Kompositveneers kosten weniger im Vergleich zu den Keramikveneers, sind leichter zu reparieren und besonders für junge Patienten geeignet.8,9 Jedoch unterliegen Komposite der Polarisationsschrumpfung, besitzen eine geringere Endhärte im Vergleich zu Keramik und verfärben sich mit der Zeit.10,11 Die Überlebensrate von Kompositveneers variiert stark zwischen 25-86 % in den ersten drei Jahren.12–14
Keramikveneers hingegen sind farbstabil und besitzen eine hervorragende permanente Oberflächentextur.10 Gründe für Misserfolge können unsachgemäßes adhäsives Befestigen, Frakturen, Chipping oder marginale Defekte sein.15,16 Letztendlich hängt der langfristige Erfolg der Restauration von der perfekten Kombination vom Restaurationsmaterial und dem Zementierungsprozedere ab.17
Bei sachgerechter Handhabung haben Keramikveneers eine Überlebensrate zwischen 64-100 % innerhalb von 16 Jahren16 in Abhängigkeit vom verwendeten keramischen Material.18,19 Die Patientenzufriedenheit unmittelbar nach Behandlungsabschluss ist sowohl bei Kompositveneers als auch bei keramischen Veneers gleich hoch. Nach zwei Jahren Tragedauer jedoch sind die Patienten mit keramischen Veneers signifikant zufriedener mit dem ästhetischen Erscheinungsbild.20
Keramikveneers benötigen eine Mindeststärke von 0,2-0,3 mm.21 Ist eine Zahnfarbänderung gewünscht, müssen die Veneers entweder dicker gestaltet werden, oder aber der Zahn wird vorab gebleicht, bis die Wunschfarbe erreicht ist. Das diagnostische Wax-up und das Mock-up liefern entscheidende Informationen zum einen für den Behandler über die Notwendigkeit, ob und wie viel Zahnhartsubstanz präpariert werden muss22, um das gewünschte ästhetische Resultat zu erzielen, zum anderen für den Patienten, der vor Behandlungsbeginn eine genaue Vorstellung über das Endresultat bekommt.
Mithilfe keramischer Veneers kann zeiteffizient und substanzschonend den Wünschen der Patienten nach ästhetischem Zahnersatz Folge geleistet werden. Die gemeinsame Planung und Besprechung des möglichen Endresultates schafft Vertrauen und erhöht sowohl den Wunsch der Umsetzung als auch die Patientenbindung.
Die vollständige Literaturliste gibt es hier.
Weiterer Autor: CA Prof. Dr. Dr. Stefan Schermer