Implantologie 28.02.2011
Zahnärztliche Prothetik und Psychosomatik
share
Gibt es den psychologischen Misserfolg?
Die Frage, ob ein Misserfolg im zahnmedizinischen Bereich einen psychologischen Hintergrund haben kann, mag den ein oder anderen erstaunen, und dennoch ist es gerade diese stark durch das subjektive Erleben beeinflusste Komponente, die das Behandlungsverhältnis im Streit enden lässt.
Auslöser können das Nichterreichen der Beschwerdefreiheit sein oder aber das erstmalige Auftreten von Beschwerden durch oder nach der Behandlung. Letztere vordergründig unerwartete Phänomene treten vielfach nach prothetischer Versorgung auf. Im Unterschied zur Behandlung von akuten Beschwerden zielt die Erwartung der prothetisch zu versorgenden Patienten angesichts eines oft hohen Zeit- und Kostenaufwands nicht nur auf das Erreichen der Beschwerdefreiheit ab, sondern auch auf ein verbessertes orales funktionelles und ästhetisches Wohlempfinden.
Laienpresse und Werbung tragen einen großen Teil dazu bei, dass teils unrealistische Erwartungshaltungen aufgebaut werden. Werden diese im Vorfeld gar nicht erst eruiert und nicht erfüllt - und sie können vielfach nicht erfüllt werden -, ist das Risiko groß, dass Patienten mit Beschwerden reagieren, die dann nicht oder nur schwer objektivierbar sind, sodass so mancher Zahnarzt einer solchen Situation hilflos gegenübersteht.
Einleitung
Das Ziel der Prothetik allgemein ist der künstliche Ersatz fehlender bzw. verlorener Organe und Körperteile. Das bedeutet für die Betroffenen, dass der Verlust ersetzt werden kann. Eine an sich positive Tatsache. Dieses wird jedoch nur dann positiv erlebt, wenn die Einsicht besteht, dass Ersatz hinsichtlich Funktion und gegebenenfalls auch Ästhetik immer mit individuell mehr oder weniger ausgeprägten Kompromissen behaftet sein kann. Eine 100%ige Kopie des Originals gelingt in keinem Fall.
Was angesichts einer Hüft- oder einer Kniegelenkprothese offensichtlich akzeptiert wird, scheint in der zahnmedizinischen Prothetik in zunehmendem Maße problembelastet. Aus zahnmedizinischer Sicht fragt man sich natürlich, welche Gründe für dieses unterschiedliche Erleben verantwortlich sind. Bei Hüft- und Kniegelenkerkrankungen ist an erster Stelle der Leidensdruck zu nennen, der in der Regel durch starke Schmerzen und Funktionseinschränkungen hervorgerufen wird, wie z. B. beim Vollbild einer Coxarthrose. Dieses bleibt den Betroffenen postoperativ recht lange in lebendiger Erinnerung. Jeder Tag des Heilungsprozesses wird dann als ein Gewinn wiedererlangter Lebensqualität erlebt.
Im Gegensatz dazu sind bei zahnprothetischen Arbeiten akute Schmerzen oder starke Funktionseinschränkungen nur selten der Anlass für eine entsprechende Versorgung; vielmehr ist die Ausgangssituation so, dass vor Beginn der prothetischen Versorgung die Patienten trotz oft insuffizientem Zustand dennoch keine akuten Beschwerden verspüren und sie sich mit der Situation arrangiert haben. Die Behandlung stellt im Unterschied dazu eine Belastung dar. Das Beschleifen von Zähnen ist unangenehm. Viele Patienten leiden ohnehin darunter, dass sie Angst vor zahnmedizinischen Behandlungen haben (Jöhren P, Margraf-Stiksrud J 2002; Enkling N, Marwinski G, Johren P 2006). Unvorhersehbare Komplikationen im Rahmen der Behandlung verunsichern Patienten. Die Phase der provisorischen Versorgung ist mit Einschränkungen verbunden, und darüber hinaus ergibt sich für die Patienten ein oft nicht unerheblicher zeitlicher wie finanzieller Aufwand.
Ist das Ergebnis einer solchen Behandlung dann eine herausnehmbare Konstruktion, wird der Patient durch die Herausnahme des Ersatzes täglich an den Verlust seiner eigenen Zähne erinnert und damit an den Prozess des Alterns (Finke J 1969¸ Heinrich E 1964; v Kranz H 1956). Es ist nur allzu verständlich, dass ein solcher durch die Behandlung induzierte Leidensweg dazu führen kann, dass die Erwartungshaltung an die Neuversorgung unrealistische Maße annimmt.
Die Betroffenen vergessen in der Regel, dass das alles nicht notwendig wäre, wenn natürliche Zähne hätten erhalten werden können. Im Unterschied zu anderen Körperorganen stehen die Erfolge der Prophylaxe in der Zahnmedizin außer Zweifel. Das setzt aber eine gute Mitarbeit des Patienten voraus. Dieser Aspekt wird geradezu verdrängt, weil damit eine eigene Mitverschuldung zugegeben werden muss. Äußerungen wie „In unserer Familie haben alle schlechte Zähne“ sind ein Zeugnis für die Zurückweisung der Eigenverantwortlichkeit. Diese mangelnde Bereitschaft für die Übernahme der Verantwortung für die eigene Gesundheit ist ein typisches Kennzeichen bei persistierenden Beschwerden nach Abschluss der Behandlung.
Gerne suchen Patienten in einer solchen Situation die Schuld beim Zahnarzt, der dann oft vorschnell versucht, die Situation durch zahnmedizinische Maßnahmen „zu retten“. Eine in dieser Situation notwendige distanzierte objektive Ursachenanalyse unterbleibt vielfach. Weshalb eine solche Analyse so wichtig ist, zeigt der Fall einer 60-jährigen Patientin, die mit einer nach allen Regeln der Kunst gut gearbeiteten Totalprothese versorgt war (Abb. 1). Da die Alveolarfortsatzatrophie nur geringgradig war, bot das Prothesenlager gute Voraussetzungen für einen guten Halt der Prothese. Dennoch beklagte die Patientin, dass sie mit ihrem Zahnersatz gar nicht zurechtkomme, dass sie weder kauen noch sprechen könne.
Die Patientin gab an, unter extremen Schmerzen und Mundschleimhautbrennen zu leiden. Eine für solche Fälle typische Äußerung war die auch hier unbegründete Verdachtsdiagnose der „Materialunverträglichkeit“, obwohl eine Prothesenkarenz eher zu einer Eskalation der Beschwerden führte und auch lokale Hinweise für die Bestätigung einer solchen Verdachtsdiagnose fehlten (Brasch J, Becker D 2005; Brehler, R 2006; Hermann-Kunz E 2000; Richter G, Geier J 1996; Vamnes JS, Lygre GB, Grönningsaeter AG, Gjerdet NR 2004).
Das persistierende intensive Klagen der Patientin führte dazu, dass sie schließlich einen Zahnarzt davon überzeugen konnte, dass die von ihr erlebten funktionellen Schwierigkeiten nur mithilfe einer umfänglichen Implantation und anschließenden festsitzenden Versorgung zu überwinden seien. Trotz einer wiederum sehr guten technischen Leistung erlebten die Patientin und der Behandler ein Desaster (Abb. 2 und 3).
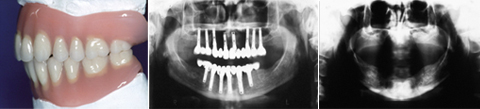
Abb. 1: Fallbeispiel: Die totale Prothese war hinsichtlich aller Qualitätskriterien gut gearbeitet. Abb. 2: Intensives Klagen führte dazu, dass der zahnlosen Patientin im Ober- und Unterkiefer umfänglich Implantate eingegliedert wurden, auf deren Basis eine festsitzende Versorgung eingegliedert wurde. Abb. 3: Aufgrund intensiver Beschwerden mit schwerer allgemeingesundheitlicher Beeinträchtigung wurden sämtliche gut eingeheilten Implantate wieder entfernt.
In der retrospektiven Betrachtung war die Patientin davon überzeugt, dass ihr vorher eine Prothesenkarenz noch Linderung verschaffte, was – da es sich um eine festsitzende Versorgung handelte – nun nicht mehr möglich war, was sie wiederum dem Implantologen vorwarf. In der Folgezeit magerte die Patientin auf 40kg ab und musste stationär aufgenommen werden. Im Rahmen eines psychosomatischen Konsils, welchem die Patientin nur widerwillig zustimmte, konnte herausgearbeitet werden, welche Erwartungen sie an die Extraktion aller Zähne im Oberkiefer geknüpft hatte. Diese mussten aus parodontalen Gründen entfernt werden, hatten aber bis zu diesem Zeitpunkt keine Beschwerden verursacht.
Somit stand für die Patientin weniger die zahnmedizinische Indikation im Vordergrund als vielmehr die Vorfreude darauf, dass endlich ein frontales Diastema geschlossen werden konnte. Dieses Missverständnis wurde im Vorfeld der Behandlung offensichtlich nicht besprochen. Erst mit Eingliederung der totalen Prothese realisierte die Patientin, was totaler Zahnersatz bedeutet und welche Anforderungen damit an ihr Adaptationsvermögen gestellt wurden. Dass sie zu keinem Zeitpunkt mit dem ästhetischen Ergebnis zufrieden war, gab sie nur recht zögerlich zu.
Das traurige Fazit des Falles ist, dass diese Patientin 15 Jahre nach Eingliederung der ersten Totalprothese trotz vieler technisch suffizienter Behandlungsversuche unvermindert unter somatischen Beschwerden in Form von extremen Schmerzen, Mundschleimhautbrennen und funktionellen Schwierigkeiten litt. In diesem Fall wurde im Vorfeld die Erwartung der Patientin an die Behandlung nicht abgefragt und in der Folge der Zeitpunkt verpasst, die Patientin über mögliche psychische Einflussfaktoren aufzuklären und darauf basierend ein interdisziplinäres Therapiekonzept einzuleiten. Der Indikationsstellung für die umfangreiche implantologische Maßnahme ging keine objektive Analyse der Befundsituation voraus. Allein der Beschwerdevortrag der Patientin war hier therapieentscheidend.
Fragestellung
Die Analyse solcher Behandlungsverläufe wirft nicht nur die Frage auf, wie man mit Misserfolgen umgeht, sondern auch wie man sie hätte vermeiden können. Es steht außer Frage, dass jedes Behandlungsergebnis objektiveren Qualitätskriterien standhalten muss. Liegt jedoch die Situation vor, dass objektive Befunde und subjektive Befindlichkeit des Patienten stark divergieren, geht es darum herauszufinden, welche Faktoren diesen primär „technischen Behandlungsablauf“ stören/gestört haben (Marxkors R, Müller Fahlbusch H 1976).
Traditionelles Beschwerdekonzept kontra biopsychosoziales Modell
Unsere zahnmedizinische Ausbildung und Denkweise und damit auch die Denkweise unserer Patienten ist traditionell mechanistisch geprägt. Auf anatomisch/ physiologischer Basis erwarten wir auf spezifische Reize die immer gleiche Reaktion. Diese als objektiv charakterisierte Medizin ist unpersönlich und -geschichtlich in dem Sinne, dass der Patient als Mensch in einem sozialen Gefüge keine Rolle spielt und der Arzt nur der distanzierte Betrachter ist (Adler RH, Hemmler W 1992). Nun darf man nicht den Fehler begehen und die biologischen Bausteine dieses traditionellen Ansatzes verwerfen und eine Medizin für eine „Seele ohne Körper“ proklamieren.
Es bedarf der Ergänzung des traditionellen Modells um psychosoziale Aspekte, was Engel Ende der 70er-Jahre mit der Beschreibung des biopsychosozialen Krankheitsmodells geleistet hat (Engel GL 1980). Darin wird die individuelle Sozialisation berücksichtigt, die durch die Entwicklung, die Familie, die soziale Schicht und die Kultur eine „individuelle Wirklichkeit“ schafft. Nur damit lassen sich unterschiedlich „gefärbte“ Reaktionen auf gleiche Reize erklären. Auf dieser Basis wird die psychosomatische Medizin beschrieben als „… die Lehre von den körperlich-seelisch-sozialen Wechselwirkungen in der Entstehung, im Verlauf und in der Behandlung von menschlichen Krankheiten. Sie muss im Wesen nach als eine personenzentrierte Medizin verstanden werden.“
Wie gibt sich der psychosomatisch Kranke zu erkennen?
Das ärztliche Gespräch als wichtiges Diagnoseinstrument steht im Zentrum der sogenannten Arzt-Patienten-Beziehung (Egle, UT 2003¸ Hardt J 2003). Am Anfang des Gesprächs steht die offene Frage „Was führt Sie zu mir?“ Die Antwort darauf hat erheblichen Einfluss auf den weiteren Gesprächsverlauf und auch auf die Früherkennung einer psychischen Störung. Kann der Patient bei der Beantwortung dieser ersten Frage sein Anliegen hinreichend darstellen? Wie schnell wird er unterbrochen? Was kann der Zahnarzt beim ersten Mal erfahren? Studien haben gezeigt, dass der Patient im Durchschnitt nach ungefähr 20 Sekunden unterbrochen wird, zum Teil mit gezieltem Nachhaken, sobald ein als relevant erscheinendes körperliches Symptom erwähnt wird. Was als relevant erachtet wird, wird von dem vorrangig traditionell organisch orientierten Krankheitsverständnis des Zahnarztes diktiert.
Psychosoziale Aspekte des Patienten werden nur peripher beachtet. Problemdarstellungen des Patienten werden unterbrochen und durch geschlossene Fragen wie „Sind die Beschwerden in der Frühe stärker als am Abend?“ vorschnell zum vermuteten Krankheitsbild/Behandlungsbegehren zurückgeführt und enden in der Regel in einer somatischen Maßnahme.
Patienten wünschen sich im Unterschied dazu, dass Ärzte gewissenhaft und fachkompetent sind und sich Zeit nehmen (Schmielau, 1990). Dennoch sind sie gerade angesichts des zahnmedizinischen Behandlungsstuhls irritiert, wenn andere als somatische Einflussfaktoren abgefragt werden.
Auf ein genaues Nachfragen nach den Wünschen, Vorstellungen und bisherigen Erfahrungen mit den Behandlungen mögen Patienten noch gelassen reagieren. Die ebenso wichtige Frage, was die Gründe dafür sind, dass beispielsweise eine lange fällige Behandlung erst so spät eingefordert wird, muss bereits sehr vorsichtig formuliert werden, damit sie vom Patienten nicht als Vorwurf missverstanden wird und eher Entschuldigungen als Informationen vorgetragen werden.
Diesem Missverständnis kann man vorbeugen, indem man dem Patienten gleich mit Formulierung der Frage deutlich zu verstehen gibt, dass damit nicht ein Vorwurf verbunden sein soll, sondern dass man bereits im Vorfeld sich ein umfassendes Bild hinsichtlich möglicherweise zu erfahrender Schwierigkeiten machen möchte und dass man Interesse daran hat, den Patienten mit allen zur Verfügung stehenden Mitteln zu unterstützen, um ein gutes Behandlungsergebnis zu erzielen und zu erhalten.
So hätte im oben beschriebenen Fall z.B. hinterfragt werden müssen, weshalb die Patientin keinerlei Bedenken äußerte, als ihr eröffnet wurde, dass alle Zähne entfernt werden müssen. Der Zahnarzt sah offensichtlich nur die Befundverbesserung durch die Extraktion der parodontal geschädigten Zähne. Völlig ignoriert wurde dabei jedoch, dass die Patientin keine Beschwerden beklagt hatte und sie sich nach Extraktion aller Zähne an eine vollkommen neue Situation gewöhnen musste, dieses aber gar nicht hinterfragte und thematisierte. Dieser Fall zeigt eindrucksvoll, dass eigene Vorstellungen und Realitäten mit jenen des Patienten abgeglichen werden müssen.
Hierzu ist es notwendig, dass alle im Gespräch in Erfahrung gebrachten Informationen am Ende des Gesprächs zum Abgleichen des gegenseitigen Verständnisses zusammengefasst werden. Psychosomatisch Kranke fallen in dieser Situation dadurch auf, dass sie trotz allen Bemühens sich dennoch missverstanden fühlen.
Eine ausführliche Anamneseerhebung bietet auch die Chance, psychosoziale Faktoren in Erfahrung zu bringen, die möglicherweise das Behandlungsergebnis oder den Behandlungsablauf negativ beeinflussen können. So ist es für die zeitliche Planung der Behandlung wichtig zu wissen, welche Vorstellungen und möglicherweise Verpflichtungen und Pläne der Patient hat. Patienten gehen häufig von völlig falschen, in der Regel zu kurzen Behandlungszeiträumen aus. Typische Merkmale, die auf eine bereits bestehende psychosomatische Störung hinweisen, können bei aufmerksamem Zuhören gleichfalls in Erfahrung gebracht werden.
Statistische Erhebungen aus Hausarztpraxen zeigen, dass diese Störungen keineswegs Seltenheitswert haben und man bei jedem vierten bis dritten Patienten mit einer solchen Störung, bezogen auf alle Körperbereiche, rechnen muss (Meyer C, Rumpf HJ, Hapke U, Dilling H, John U 2000; Üstün TB, Sartorius N 2003). Zahnärzte sehen ähnlich wie Hausärzte den Querschnitt der Bevölkerung, sodass man bei bestehender Vorerkrankung damit rechnen muss, dass es durch eine zahnmedizinische Behandlung zu einer Verschiebung des „Beschwerde-Zielorgans“ in Richtung Kiefer-Gesichts-Bereich kommen kann. Im Sinne eines prophylaktischen Handelns sollten daher typische Merkmale dieser Patienten frühzeitig erkannt werden (Tab. 1).
|
Tab. 1: Diagnostische Hinweise auf eine psychosomatische Störung
(Adler RH, Zambou P, Hofer T, Hemmeler W, Hürny C, Minder C, Radvila A, Zlot SJ 1997¸ Marxkors R, Müller-Fahlbusch H 1976; Doering S, Wolowski A 2008; Haneke E 1978; Henningsen P, Hartkamp N, Loew T, Sack M, Scheidt CE, Rudolf G 2002; Hoffmann SO, Franke TW 2003; Scala A, Checchi L, Montevecchi, M, Marini, I 2003).
Der Umgang mit der Diagnose „psychosomatische Störung“
Bleibt abschließend die Frage zu klären, wie man als Behandler mit der Erkenntnis umgeht, dass ein Patient – oft mit sehr hohem Leidensdruck und somatischer Therapieerwartung – eine verstärkte psychogene Krankheitskomponente aufweist. Der erste Verdacht wird in der Regel auf der Basis der somatischen Diagnostik entstehen. Diese muss so zuverlässig und gründlich sein, dass der Patient sich ernst genommen fühlt. Darauf aufbauend muss die Verdachtsdiagnose einer psychosomatischen Störung durch positive Hinweise (siehe Tabelle) begründet werden, da für die Äußerung der Verdachtsdiagnose eine rein somatische Ausschlussdiagnostik in keinem Fall ausreichend ist.
Aufwendigen Diagnosemaßnahmen oder lokal indizierten Therapiemaßnahmen muss ein aufklärendes Gespräch vorausgehen, welches als wesentlicher Punkt Folgendes beinhalten muss: Dem Patienten muss an erster Stelle ein erweitertes psychosomatisches Krankheitsverständnis vermittelt werden. Hier ist es wichtig, ihn dort abzuholen, wo „er steht“. Sprichwörter, Beispiele aus dem täglichen Leben oder Krankheitsbilder, die als sogenannte Stresskrankheiten bereits anerkannt sind, helfen dabei. Auf dieser Basis kann man über die Prognose der somatischen Behandlung aufklären, denn wenn es einen weiteren psychogenen Grund für die Beschwerden gibt, dann muss dieser auch in der Therapie berücksichtigt werden.
Ein rein somatischer Therapieansatz wird zumindest, wenn auch eine geminderte, aber dennoch eine Beschwerdepersistenz zur Folge haben. In diesem Zusammenhang sollte der Begriff „Psychosomatik“ erwähnt werden. Vor der Gefahr des somatischen Polypragmatismus muss gewarnt und es muss auch angesprochen werden, dass man ein bösartiges Krankheitsgeschehen sicher ausschließen kann. Psychotherapeutische Möglichkeiten müssen dem Patienten ebenso aufgezeigt werden wie die Zusicherung, dass die zahnmedizinische Betreuung, unabhängig von der psychosomatischen Krankheitskomponente, fortbestehen bleibt.
Wichtig dabei ist, dass die Entscheidung für oder gegen eine Therapie aktiv vom Patienten ausgeht. Es macht keinen Sinn, wenn bestimmte Maßnahmen seitens des Patienten nur deshalb vordergründig akzeptiert werden, damit der Behandler erst einmal Ruhe gibt und im eigentlichen (somatischen) Sinne des Patienten agiert. Belehrungen, Vorhaltungen, Ratschläge, Überredungsversuche oder Bagatellisierungen des Problems sind in einem solchen Gespräch kontraproduktiv und „verschließen“ den Patienten. Auch hier sind „das Aktivieren des Patienten“ durch Nachfragen, Hinterfragen von Reaktionen sowie aufmerksames Zuhören fördernde Faktoren. In Abstimmung mit dem Patienten sollten an dieser Stelle auch nahe (mit-)betroffene Angehörige einbezogen werden.
Lässt sich der Patient auf eine interdisziplinäre Behandlung ein, besteht die Chance der Heilung oder zumindest Herbeiführung eines akzeptablen Zustandes. Akzeptiert der Patient diese Facette seiner Erkrankung absolut nicht, dann sollten allenfalls streng lokal indizierte und notwendige Maßnahmen durchgeführt und gut dokumentiert werden. Falls kein akuter Behandlungsbedarf besteht, sollte jede weitere Maßnahme abgelehnt werden.
Fazit
In der Zahnmedizin und in besonderem Maße im Rahmen prothetischer Maßnahmen gibt es den psychologischen Misserfolg. Durch Berücksichtigung des biopsychosozialen Krankheitsmodells in Diagnostik, Therapie und auch bei Klagen nach erfolgter Versorgung kann diese Misserfolgsrate minimiert werden.
Autor: Priv.-Doz. Dr. med. dent. Anne Wolowski
Seitenanfang








