Implantologie 17.05.2019
Parodontitistherapie und implantatprothetische Rekonstruktion
share
Fortgeschrittene Parodontitisfälle implantologisch zu versorgen, stellt den Behandler oftmals vor eine Herausforderung. Horizontale und vertikale Knochenverluste kennzeichnen nicht selten das Krankheitsgeschehen, begleitet von Weichgewebsdefekten, Zahnlockerungen sowie auch ästhetische Einbußen. Eine ausführliche Aufklärung über das Krankheitsbild, Risikofaktoren und die Einbeziehung der Patientenwünsche sind hierbei von großer Bedeutung. Im vorliegenden Fall soll das Vorgehen bei einer Patientin mit generalisierter Parodontitis im Stadium IV, Grad C vorgestellt werden.
Im vorliegenden Patientenfall stellte sich eine 57-jährige Patienten vor, mit dem Wunsch einer kompletten Sanierung im Ober- sowie auch im Unterkiefer. Ihr Ziel war es, im Oberkiefer wieder „feste Zähne“ zu haben, ihr ästhetisches Profil zu verbessern und wenn möglich im Unterkiefer einen maximalen Zahnerhalt anzustreben.
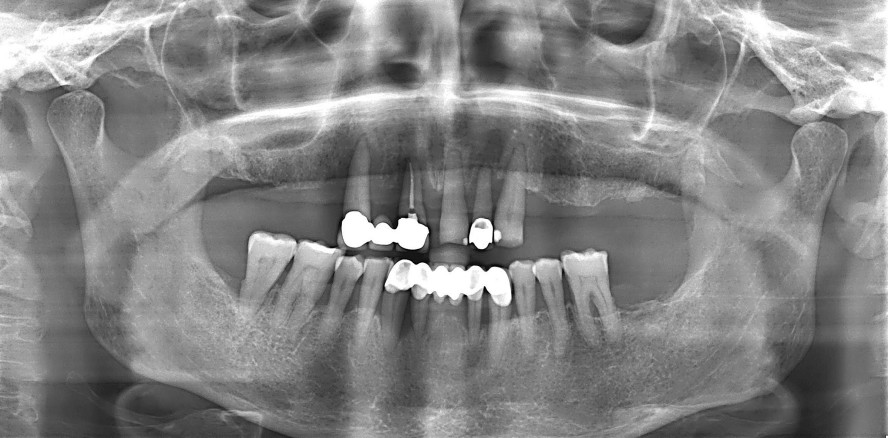
Anamnestisch berichtete die Patientin von täglichen Rauchgewohnheiten (< 10 Zigaretten/Tag), einer hohen beruflichen Stressbelastung (Selbstständigkeit) sowie einer inkonsequenten zahnärztlichen Überwachung, hervorgerufen durch ihre Angst. Die klinische Ausgangssituation bei Erstaufnahme ist in den Abbildungen 1 bis 3 dargestellt und wird von der röntgenologischen Aufnahme in Abbildung 4 ergänzt. Nach klinischer Befundung und radiologischer Auswertung wurde hier gemäß neuer Klassifikation eine generalisierte Parodontitis im Stadium IV, Grad C diagnostiziert.
Nun galt es, ein strukturiertes Behandlungskonzept zu entwickeln, welches neben den medizinischen Zielen auch die Wünsche der Patientin berücksichtigt und eine Verbesserung der Prognosen ermöglichte.3,4
Behandlungsvorgehen
Zunächst wurde die Idee eines Gesamtbehandlungskonzepts besprochen, welches im Oberkiefer nach einer entsprechenden Prognoseeinteilung die Extraktion aller noch vorhandenen, aufgefächerten Frontzähne vorsah, während im Unterkiefer durch eine „konventionelle“ subgingivale Instrumentierung mit adjuvanter Antibiotikatherapie versucht wurde, alle vorhandenen Zähne erst einmal zu erhalten.
Gestartet wurde mit einer Vorbehandlung und adäquaten Unterweisung in der Mundhygiene. Während dieser Vorbehandlungsphase wurden die residualen Zähne im Oberkiefer extrahiert und im Sinne einer Socket Preservation mit Bio-Oss® Collagen (Geistlich) und einer hochdichten PTFE-Membran Cytoplast® (Meisinger) versorgt, um einer starken Atrophie des Kieferkamms entgegenzuwirken.10 Ein Oberkiefer-Interimsersatz wurde für die vorübergehende Versorgung angefertigt.
Nach erfolgreich abgeschlossener Parodontitisbehandlung mit begleitender Antibiose des bekannten „van-Winkelhoff-Cocktail“ (500 mg Amoxycillin und 400 mg Metronidazol, jeweils dreimal täglich für sieben Tage) wurde die Patientin acht Wochen später reevaluiert und entsprechend über weitere Maßnahmen und das Vorgehen entschieden.2,5 Da sich die ST-Werte, BOP und der Plaque-Index deutlich verbessert haben, konnte sie vorläufig in eine konsequente unterstützende Parodontitistherapie (UPT) entlassen werden, welche durch eine unterstützende Photodynamische Therapie (Helbo®) begleitet wurde.
Nun konzentrierte sich die weitere Behandlung auf die Rekonstruktion des festen Zahnersatzes im Oberkiefer.8
Implantation
Um dem Wunsch der Patientin und der primären Versorgungsidee in einem parodontal kompromittierten Gebiss nachzukommen, wurde für die Versorgung des Oberkiefers eine auf Implantaten verschraubbare Konstruktion gewählt.1,4,7 Die Planung erfolgte DVT-basiert (DICOM-Datensatz) und wurde durch eine 3D-Planungssoftware (Magellan, medentis medical) mit navigierter Bohrschablone ergänzt.9 Es wurden insgesamt sechs Implantate (CONELOG, CAMLOG) auf den ersten und zweiten Quadranten des Oberkiefers verteilt und virtuell geplant, unterstützt durch zwei interne Sinuslifte in den Regionen 16 und 26. Anschließend sollte mittels des COMFOUR® Systems eine verschraubare prothetische Lösung angestrebt werden, welche als bedingt abnehmbare Prothetik dem Praktiker jederzeit die Möglichkeit bietet, zu intervenieren, sobald es zu einem späteren Zeitpunkt notwendig sein sollte. In der S3-Leitlinie „Die Behandlung periimplantärer Infektionen an Zahnimplantaten“ wird in der Ätiologie das höhere Risiko bei parodontaler Vorerkrankung beschrieben.11 Hier sollte für die Zukunft nicht außer Acht gelassen werden, dass sich eine mögliche periimplantäre Mukositis oder sogar Periimplantitis manifestieren kann. Die abnehmbare Prothetik erweist sich in diesen Fällen bei einem späteren therapeutischen Eingriff als sinnvolle Option, um eine einfachere Zugänglichkeit gewährleisten zu können (Abb. 5).
Der gesamte Eingriff wurde weitestgehend minimalinvasiv durchgeführt, um für die Patientin sowohl intraoperativ eine gewebeschonende, schwellungsreduzierende und schmerzarme Situation zu schaffen als auch postoperative Einschränkungen und Unannehmlichkeiten zu minimieren.
In der Planungssoftware konnten das Mock-up mithilfe der Doppelscantechnik als STL-Datensatz eingespielt und die Implantate entsprechend nach günstigen prothetischen Gesichtspunkten geplant werden (Abb. 6). Wie die Planungsebene in der 3D-Software weiterhin offenbart, war es nötig, in den Regionen 16 und 26 interne Sinuslifte durchzuführen. Zudem zeigte sich für die geplante Implantation in Regio 13 eine dünne vestibuläre Knochenlamelle, welche beim konventionellen Vorgehen mit größerer Darstellung des Knochenareals höchstwahrscheinlich zur Resorption führen würde (Abb. 7 und 8). Daher wurde hier ein Vorgehen gewählt, in dem mithilfe des Piezo Surgery-Geräts (mectron) eine primäre schmale Implantatstollenaufbereitung (circa 1 mm Durchmesser) durch die Schablone erfolgte (Abb. 9), welche anschließend mit Knochenkondensatoren/Spreizer (Ankylos® Bone Kondenser, Dentsply Sirona Implants) erweitert und gedehnt wurden (Abb. 10), um den Erhalt der vestibulären Knochenstruktur zu ermöglichen. Für die internen Sinusbodenelevationen wurden die Osteome (CAMLOG) verwendet, die abgestimmt zum jeweiligen Implantatdurchmesser benutzt werden (Abb. 11–13). Hierdurch wird die Formkongruenz gewährleistet und das Implantat kann stabil inseriert werden.
Prothetik
Das postoperative Röntgenbild (Abb. 14) stellt die inserierten Implantate und die Ausgangslage für die weitere prothetische Versorgung dar. Das weitere Vorgehen erfolgte unter Zuhilfenahme des COMFOUR® Systems. Mit diesem kann eine bedingt abnehmbare Prothetik geschaffen werden, die mittels Verschraubung im parodontal kompromittiertem Gebiss eine Abnahme der prothetischen Versorgung ermöglicht, aber auch dem Patientenwunsch nach einer festen Versorgung entspricht (Abb. 15).
Die weiteren Abbildungen zeigen sowohl zahntechnische Schritte als auch die fertiggestellte Arbeit in situ. In Abbildung 16 sind die COMFOUR® Aufbauten entsprechend auf dem Modell erkennbar (gerade und gewinkelt).
Nach einer konsequenten Parodontaltherapie, die eine konsekutive, lebenslange unterstützender Parodontitistherapie (UTP) erfordern wird, Zahnextraktionen mit Socket Preservation und langzeitprovisorischer Versorgung sowie anschließender Implantation konnten der Patientin im Unterkiefer zunächst alle Zähne erhalten werden. Im Oberkiefer hingegen wurde dem Wunsch nach einer festen Versorgung stattgegeben. Die Abschlussbilder zeigen ein zufriedenstellendes Ergebnis sowohl aus parodontologischer als auch aus der implantologischen und prothetischen Sicht (Abb. 17–22). Die Gesamtrehabilitation schaffte zusätzlich ein angenehmes ästhetisches Ergebnis, sodass die Patientin zukünftig wieder unbeschwert lächeln kann.
Fazit
Bei der Behandlung von Patienten mit fortgeschrittenen Parodontitiserkrankungen kann durch gute Vorbehandlung und konsequenter UTP die Möglichkeit festsitzender Versorgungen auf Implantaten realisiert werden. Die Therapiefindung ist individuell zu differenzieren und entsprechend einzuordnen. Oftmals können auch herausnehmbare Arbeiten sinnvoller erscheinen. Selbstverständlich muss die Patientin hier weiterhin eine gute Mundhygiene betreiben und sich professionell regelmäßig unterstützen lassen, damit dieses Ergebnis stabil gehalten werden kann. Auch die Pflegefähigkeit der neuen Versorgung muss gegeben sein und regelmäßig überprüft werden – andernfalls muss eine Umgestaltung in Erwägung gezogen werden.
Mithilfe des COMFOUR® System kann nicht nur eine Sofortversorgung ermöglicht werden (bei entsprechender Primärstabilität), sondern darüber hinaus eignet sich das System ebenfalls sehr gut für die Spätversorgung ganzer Kiefer oder Kieferabschnitte mittels Verschraubung. Gerade in diesem beschriebenen Parodontitisfall konnten sowohl die Wünsche der Patientin als auch die Vorstellungen des Behandlers umgesetzt werden. Die abschließende Gesamtversorgung sorgte für ein zufriedenstellendes Ergebnis.
Die vollständige Literaturliste gibt es hier.
Der Beitrag ist im Implantologie Journal erschienen.