Laserzahnmedizin 28.02.2011
Low Level Laser Therapie
share
Um Schmerzsensationen nach Präparationen zu vermeiden, lassen sich vielfältige Mittel und Wege in der Zahnheilkunde einsetzen. Ein Mittel, dass in einer modernen Laserpraxis gut einzusetzen ist, stellt die Bestrahlung präparierter Zähne mittels Low Level Laser dar. Anhand des vorliegenden Berichtes soll der Einsatz dieses Mittels näher erläutert werden.
Das Hauptbetätigungsfeld in der Zahnheilkunde ist nach wie vor die Behandlung der Zahnhartsubstanz. Üblicherweise geschieht dies mithilfe rotierender Instrumente. Bei kritischer Betrachtung treten die Nachteile der Kavitäten- oder Kronenpräparation mittels Bohrer deutlich hervor. Bei der Präparation mittels diamantierten Bohrern in Schnelllaufwinkelstücken oder Turbinen zeigen sich gravierende Schädigungen des vitalen Zahnes. Die üblichen Arbeitsdrehzahlen der Instrumente liegen zwischen 180.000 und 240.000 Umdrehungen pro Minute. Die maximalen Drehzahlen können bis zu 400.000 U/min betragen. Die Temperaturen auf der Zahnoberfläche können hierbei Spitzenwerte zwischen 700°C bis 900°C erreichen.1 Durch die entsprechende Wasserkühlung bei der Präparation sollen diese Temperaturerhöhungen ausgeglichen werden. Falls diese Wasserkühlung jedoch nicht optimal funktioniert (z.B. über eine Verstopfung der Spraydüsen des Winkelstücks), so sind Temperaturanstiege im Pulpenkavum von 15°C keine Seltenheit.
Insbesondere bei Kronenpräparationen kommt es hierdurch zu einer beachtlichen Zahl an Pulpenschädigungen. Ericson et al. fanden schon 1966 Pulpenschäden in 2–4% aller Fälle von Überkronungen. Kerschbaum fand 1981 in einer Langzeitstudie heraus, dass es nach fünf Jahren in 4% aller Fälle von Überkronungen zu einem Absterben der Pulpa mit nachfolgender periapikaler Ostitis kommt. Nach zehn Jahren stieg dieser Wert gar auf 15%.
Die Temperaturerhöhung in der Pulpa stellt allerdings nicht die alleinige Ursache dar. Schädigungen sind auch histologisch nachweisbar. Es werden bei Präparationen im Dentin pro mm2 bis zu 40.000 Dentinkanälchen mit den dazu gehörigen Odontoblastenfortsätzen angeschnitten. Man spricht hier von der sog. Dentinwunde. Hieraus resultiert eine Flüssigkeitsverschiebung aus der Pulpa an die Oberfläche. Auch durch diese Reizung kann sich eine Nekrose der Pulpa ergeben. Ob die Dentinwunde wieder regeneriert, hängt sowohl vom Unfang und der Dauer der Traumatisierung als auch von der Widerstandskraft des Patienten ab.
Aber nicht nur die Pulpanekrose stellt für den Zahnarzt eine Komplikation dar. In der täglichen Praxis haben auch die reversiblen Überempfindlichkeiten nach Präparationen einen negativen Effekt. Erstens bringen Patienten, die nach einer Präparation ihrer Zähne unter Schmerzen leiden, die Terminplanung durcheinander. Meist kommen diese Patienten nämlich wenig später nach der Präparation ohne Termin in die Praxis. Zweitens führen diese Probleme verständlicherweise zur Verunsicherung des Patienten. Ein Patient kann die Qualität der zahnärztlichen Behandlung schließlich nicht fachlich bewerten. Er zieht also andere Kriterien heran, um zu einem Urteil zu gelangen. Ein Kriterium davon ist im Allgemeinen das Schmerzempfinden.2,7 Treten Schmerzen nach der Therapie auf, so bewertet der Patient seinen Zahnarzt eher schlechter. Es bedarf in diesen Fällen auch einem höheren Beratungsaufwand, um die Ursache der Schmerzen und deren eventueller Reversibilität darzustellen. Alles das führt dazu, dass in der täglichen Praxis eine Schmerzsensation nach Schleiftrauma mit allen Mitteln vermieden werden sollte.
Da es in der Praxis aber nicht immer sicherzustellen ist, ob die Wasserkühlung 100%ig funktioniert, und da eine umfangreiche und stark traumatisierende Präparation manchmal unumgänglich ist, suchen Zahnärzte schon lange nach Möglichkeiten, einer Schädigung der Pulpa entgegenzuwirken. Das Schleiftrauma stellt für alle Laseranwender eine Indikation für eine Behandlung mittels Low Level Laser.8 Die Low Level Laser Therapie – im folgenden LLLT genannt – bietet hier ein großes Potenzial. Der schnelle, unkomplizierte Einsatz und die hohe Patientenakzeptanz2,5 lassen den Einsatz dieser Therapieform schnell zu einem unverzichtbaren Mittel in der zahnärztlichen Praxis werden.
Wirkungsweise der LLLT
Das Wirkprinzip der LLLT ist in erster Linie die sog. Biostimulation. Die genauen Mechanismen sind sehr komplex und würden den Rahmen dieses Artikels sprengen. Im Wesentlichen beruhen sie aber auf einer Absorption unterschiedlicher sichtbarer Rot- und naher Infrarotstrahlung.4 Durch diese Absorptionen werden die Mitochondrien stimuliert, was die Zufuhr von ATP in der Zelle steigert. Des Weiteren konnten ein besserer Fibroblastenstoffwechsel, erhöhte Perfusion der Gefäße, erhöhte Makrophagentätigkeit, weniger Ödembildung und vieles mehr beobachtet werden. Unterschiedliche Wellenlängen bewirken hier auch unterschiedliche Prozesse in der Zelle.
| Wellenlänge (nm) | Energiedichte (J/cm2) | Wirkung |
| 540, 600-900 | 0-56 | Dosis- und lichtstärkenabhängige Fibroblastenproliferation |
| 632,8 | 2,4 | Vasodilatation, Mastzellenexozytose, Öffnung der Zellmembranporen, verstärkte Neutrophilenphagozytose |
| 660, 820, 870, 880 | 2,4 | Stimulation der Fibroblastenproliferation |
| 660 | 2,4-9,6 | Verstärkte Makrophagenreaktionsfähigkeit und Proliferation |
| 830 | 10 | Erhöhte Perfusion und Gefäßbildung in Rattenhautlappen |
| 830 | 10 | Erhöhte Makrophagentätigkeit der Neutrophilen |
| 904 | 76,4 | Weniger Ödeme und bessere Wundheilung bei Ratten |
Tabelle 1: Wirkung verschiedener Wellenlängen auf unterschiedliche zelluläre Bestandteile (modifiziert nach Laasko et al.6 in Anlehnung an Moritz, A.4).
Obenstehend eine kurze Übersicht der unterschiedlichen Wirkungen verschiedener Wellenlängen. Die Tabelle stellt nur einen kleinen Ausschnitt aus der Vielfältigkeit der LLLT dar. Sie soll keine Vollständigkeit beanspruchen, sondern aufzeigen, dass im Bereich der LLLT bereits viele wissenschaftliche Belege für ihre Wirksamkeit existieren. Weiterhin ergibt sich aus dieser Tabelle, dass eine Kombination verschiedener Wellenlängen in der LLLT durchaus sinnvoll erscheint, um eine vielfältige Wirkweise zu erreichen. Hier bietet sich eine Kombination aus einer sichtbaren und einer nahen infraroten Wellenlänge an. Der in unserer Praxis benutzte Laser „med 200 duo“ der Firma Prontomed ist ein Kombinationsgerät mit den Wellenlängen 660 nm (sichtbar) und 830nm (nahes IR).
Vorgehen
In unserer Praxis wird eine LLLT standardmäßig nach jeder umfangreichen Präparation eingesetzt. Im Folgenden soll die praktische Anwendung der LLLT nach Präparationstrauma beschrieben werden. Der Laser „med 200 duo“ der Firma Prontomed bietet mehrere Vorteile, die ihn zu einem sehr guten Therapieinstrument machen. Erstens vereinigt dieser Laser zwei Wellenlängen – nämlich 660 nm und 830 nm –, die gleichzeitig oder einzeln benutzt werden können. Zweitens ist er sehr handlich (Abb. 1a) und bietet für die intraorale Anwendung mehrere unterschiedliche Lichtleiter. Und drittens bestrahlt der Laser nach Eingabe der gewählten Joule- Zahl bis zum Erreichen derselben. Das bedeutet, dass ein versehentliches Einbringen von zu viel oder zu wenig Energie ausgeschlossen wird.
2 bis 4 J reichen in der Regel aus, um eine Schmerzsensation zu verhindern.3 Da wir eine suffiziente Eindringung des Lichts in die Tiefe des Zahnes erreichen wollen und die unterschiedlichen Wellenlängen unterschiedliche Wirkungen auf das Gewebe zeigen, empfiehlt es sich, mit beiden Wellenlängen gleichzeitig zu bestrahlen. In der Praxis ist die Vorgehensweise denkbar einfach. Die präparierten Zähne werden vor der provisorischen Versorgung bestrahlt. Nach Abschluss der Präparation wird der Zahn noch einmal gereinigt und mit Alkohol desinfiziert. Danach wird der Laser mit seinem Lichtleiter von okklusal auf den Zahn aufgesetzt und die Bestrahlung beginnt (Abb. 1c). Da unser Gerät die eingegebene Joule- Zahl selbstständig berechnet und nach Erreichen derselben abschaltet, muss also lediglich auf „Start“ gedrückt werden. Die Einstellungen werden vorher definiert und betragen bei uns 4 Joule mit gleichzeitiger cw-Strahlung beider Wellenlängen. Nachdem jeder präparierte Zahn auf diese Weise behandelt wurde, kann mit der provisorischen oder endgültigen Versorgung begonnen werden.
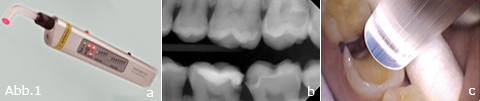
Abb. 1: a: Der benutzte Laser mit Lichtleiter für die intraorale Anwendung. b: Röntgenbild mit CP-Befund an 26, 36 und 37. c: Bestrahlung der präparierten Zähne.
Fallbeispiel
Eine 28-jährige Patientin kam zur Präparation zweier Keramikinlays in unsere Praxis. Da durch die Röntgenaufnahme (Abb. 1b) bereits klar war, dass eine pulpennahe Präparation unumgänglich war, lag die Gefahr eines Schleiftraumas nahe. Bedingt durch die Versorgung der Defekte mit keramischen Inlays war der Einsatz „zahnberuhigender“, eugenolhaltiger Zemente bei der provisorischen Versorgung obsolet. Die provisorische Versorgung wurde daher lediglich mit dem lichthärtenden, selbsthaftenden Kunststoff „Fermit“ der Firma Ivoclar Vivadent vorgenommen. Um Schmerzsensationen zu vermeiden, bestrahlten wir die Zähne in der oben beschriebenen Art und Weise nach Abschluss der Präparation.
Es gab keine Schmerzen nach der Präparation, nicht in der Zeit mit der provisorischen Versorgung und auch nach Eingliedern der Inlays nicht. Bei der nächsten Kontrolluntersuchung nach sieben Monaten zeigten sich die Zähne schmerzfrei, vital und voll in Funktion. Dieses Verfahren wird in unserer Praxis nun schon seit ca. einem Jahr angewendet und zeigt bisher gute Ergebnisse.
Zusammenfassung
Um die Gefahr einer Pulpaschädigung durch Schleiftrauma in der täglichen Praxis zu minimieren, empfiehlt sich heutzutage der Einsatz der LLLT. Die unkomplizierte Anwendung, die hohe Patientenakzeptanz, der Verzicht auf eine medikamentöse Therapie mit all ihren Nebenwirkungen und der wirtschaftliche Mehrwert für die Praxis machen die LLLT zum Mittel der Wahl. Leider fehlt es in diesem Bereich noch an Langzeituntersuchungen und standardisierten Behandlungsprotokollen. Der praktische Einsatz und die klinischen Beobachtungen zeigen jedoch gute Ergebnisse.
Literatur
- Gutknecht N., Lasertherapie in der zahnärztlichen Praxis, Quintessenz, Berlin; 1999, 83–117
- Kuypers T., Akzeptanz der Laserbehandlung aus Sicht des Patienten, Eine klinische Studie, Med. Diss., Aachen 2005
- Tuner, J., Hode, L., The Laser Therapy Handbook, Prima Books, Grängesberg, 2004
- Moritz A., Orale Lasertherapie, Quintessenz, Berlin, 2006
- Danhof G., Lasertherapie in der Zahnheilkunde, Uitgeverij van Brug, Nijkerk, 2003
- Laakso E. L., Factors affecting low level laser therapy, Aust. J. Physiol. 39, 95–99, 1993
- Kent G., Blinkhorn A., Psychologie in der Zahnheilkunde, Hanser, Wien, 1993
- Koukichi M., Yuichi K., Laser Therapy of Dentin Hypersensitivity, J. Oral Laser Appl., 7–25, 1, 2007








