Oralchirurgie 09.03.2023
DVT oder konventionelle Röntgendiagnostik?!
share
Entfernung von verlagertem Zahn 37 mit assoziierter follikulärer Zyste
Eine odontogene Zyste, auch follikuläre Zyste, entsteht zwischen dem inneren und äußeren Schmelzepithel oder auch zwischen Zahnschmelz und dem vereinigten Schmelzepithel. Entfernt wird diese durch eine Zystektomie, wobei der Chirurg zunächst Zahnfleisch und anschließend den darunter liegenden Knochen öffnet, um die Zyste zu entfernen. Im vorliegenden Bericht wird ein Fall aus der Praxis von Fachzahnarzt für Oralchirurgie Dr. Andreas Willer vorgestellt, bei welchem ein tief verlagerter Zahn 37 und eine assoziierte follikuläre Zyste entfernt wurden.
Ein 18-jähriger Patient wurde zur Entfernung des vollständig retinierten Zahnes 37 überwiesen. Perikoronal fiel in der Panoramaschichtaufnahme zudem eine scharf begrenzte Aufhellung auf; mit entsprechendem Verdacht auf eine assoziierte follikuläre Zystew war die Indikationsstellung zur operativen Entfernung des Zahnes gegeben.
Der Patient hatte sich bereits zu einem früheren Zeitpunkt in der Praxis vorgestellt, um im Rahmen der kieferorthopädischen Behandlung die Zähne 28 und 37 entfernen zu lassen. Zahn 28 behinderte dabei den regulären Durchbruch des Zahnes 27 und bei Zahn 37 war ein regulärer Durchbruch auch aufgrund der Wurzelkonfiguration nicht mehr zu erwarten (Abb. 1). Die geplante Operation zur Entfernung der Zähne 28 und 37 musste jedoch aufgrund von Kreislaufbeschwerden abgebrochen werden, sodass sich die Entfernung des Zahnes 37 verzögerte.
Die operative Entfernung des Zahnes 37 fand dann anderthalb Jahre später und auf Wunsch des Patienten in Intubationsnarkose statt. Als Röntgendiagnostik wurde ein OPG vom behandelnden Kieferorthopäden verwendet (Abb. 2). Der operative Verlauf ist in den Abbildungen 3 bis 13 dargestellt.
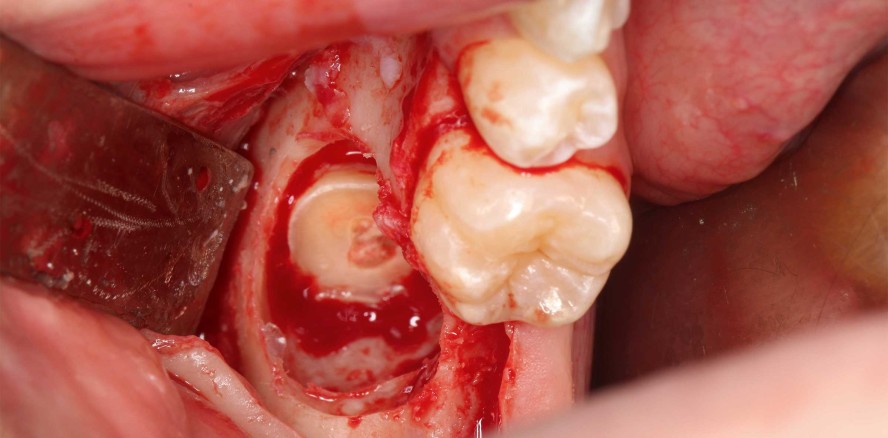
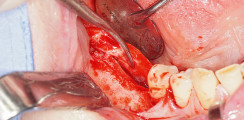
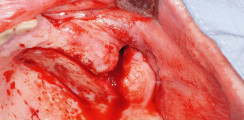
Es wurde eine krestale Schnittführung mit mesialer Entlastung in Regio 35 gewählt. Nach Präparation eines Mukoperiostlappens zeigte sich bereits eine knöcherne Vorwölbung, welche durch das perikoronare zystische Gewebe provoziert worden war. Nach Osteotomie und Darstellung der Krone des Zahnes 37 in voller Zirkumferenz erfolgte die mehrfache Teilung des Zahnes. Nach Abtrennung der Krone konnte das zystische Material vollständig aus dem knöchernen Lumen exkochleiert werden. Zur Schonung des N. alveolaris inferior und sicheren Entfernung der Wurzeln wurden diese separiert und mit entsprechendem Luxationsinstrument gelöst. Zur Unterstützung wurde eine Hilfsrille in der mesialen Wurzel angelegt. Somit war eine leicht rotierend-hebelnde Bewegung möglich, und trotz der Kurvatur der Wurzel konnte diese somit besser aus der Alveole gelöst und eine Fraktur der Wurzel vermieden werden. Die distale Wurzel konnte unkompliziert aus dem Zahnfach gelöst werden. Der Wundverschluss erfolgte mit nicht resorbierbarem Nahtmaterial über porcinem Kollagen.
Die postoperative Röntgenkontrolle wurde zum Nachweis der vollständigen Entfernung des Zahnes 37 und zum sicheren Ausschluss einer Läsion des Unterkiefers angefertigt (Abb. 14). In dieser Aufnahme zeigte sich auch der nach Entfernung des Zahnes entstandene tiefe Defekt bis in den kortikalen Bereich des Basalbogens des Unterkiefers in Regio 37. Dem Patienten wurden postoperativ Amoxicillin 1000 zur drei Mal täglichen Einnahme über einen Zeitraum von sieben Tagen verordnet. Die Schmerzmedikation bestand aus Ibuprofen 600 als Bedarfsmedikation, ggf. in Kombination mit Paracetamol.1 Der postoperative Verlauf wird innerhalb der Praxis des Autors nach folgendem Protokoll vollzogen:
1. postoperativer Tag: Wundkontrolle mit Drainage der Wunde und Entfernung des Wundsekretes, Mundhygieneinstruktionen, ggf. Anpassung der SZ-Medikation
4.–5. postoperativer Tag: Verlaufskontrolle, Intervention bei evtl. beginnender Wundheilungsstörung, Instruktionen zur erweiterten Mundhygiene
10.–12. postoperativer Tag: Wundkontrolle, Nahtentfernung, schriftlicher Abschlussbericht an den überweisenden Hauszahnarzt
Bei Sachverhalten wie dem obigen Fall auch Wiedereinbestellung zur Verlaufskontrolle nach einem Viertel- und halben Jahr mit entsprechender Röntgenkontrolle.
In oben beschriebenem Fall zeigte sich ein komplikationsloser initialer Heilungsverlauf. Der Patient erhielt zudem umfangreiche Instruktionen zur Nachsorge und den besonderen Hinweis auf den Verzehr von weicher Kost über einen Zeitraum von acht Wochen, um eine mögliche postoperative Fraktur des Unterkiefers zu verhindern und die erste Phase der Knochenregeneration nicht zu stören.
Diskussion
Die Weisheitszahnentfernung ist einer der häufigsten durchgeführten oralchirurgischen/dentoalveolären Eingriffe. Die Indikationsstellungen zur Entfernung von retinierten/teilretinierten dritten Molaren sind dabei äußerst vielfältig.2 Die Entfernung verlagerter 6- oder 12-Jahr-Molaren sind ein eher selten auftretender Fall, da in der überwiegenden Mehrzahl entweder über eine Weisheitszahnentfernung Platz geschaffen wird, um ein Durchbruchshindernis zu eliminieren, oder aber eine Freilegung solcher Zähne durchgeführt wird, um eine kieferorthopädische Einordnung zu ermöglichen.
Wird ein solcher Zeitpunkt versäumt, kann es wie in oben beschriebenem Fall zu einer tiefen Verlagerung eines 6- oder 12-Jahr-Molaren kommen. Ähnlich wie bei Weisheitszähnen können solche verlagerten Molaren mit pathologischen Veränderungen assoziiert sein (follikuläre Zyste, keratozystischer odontogener Tumor etc.). Somit ähneln sich die Indikationsstellungen zur Entfernung solcher Molaren, aber auch die durch die operativen Eingriffe verursachten Komplikationen, welche in der Literatur zwar beschrieben sind, jedoch eine genaue prozentuale Angabe zu diesen nicht machen. Würde man eine Aufzählung zu den häufigsten auftretenden Komplikationen erstellen, über die in einer Patientenaufklärung zur Entfernung verlagerter Zähne im Molarenbereich zwingend informiert werden sollte, wären dabei zu nennen: Verletzungen von Nerven mit dem konsekutiven sensiblen Ausfall im Versorgungsareal, Nachbarzahnschäden, die iatrogene Mund-Antrum-Verbindung im Oberkiefer sowie die Unterkieferfraktur und Wundheilungsstörungen, weiterhin die mit zu den erwartbaren Folgen zählenden postoperativen Schmerzen, Schwellungen.3
Bemüht man die Leitlinien der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V. (AMWF) zur operativen Entfernung von Weisheitszähnen4 bezüglich der notwendigen präoperativen Untersuchungen, so findet man neben der allgemeinen und speziellen Anamnese noch die Inspektion mit Palpation und eine Röntgenuntersuchung mit vollständiger Darstellung des Zahnes und der relevanten umgebenden anatomischen Strukturen. In Einzelfällen wird bei kritischer Lagebeziehung des Zahnes zum Nervus alveolaris inferior die Anfertigung einer digitalen Volumentomografie empfohlen. Die aktuelle S2k-Leitlinie der AWMF zur dentalen Volumentomografie besagt ebenfalls, dass eine digitale Volumentomografie dann sinnvoll sein kann, wenn die räumliche Lagebeziehung zwischen dem Nervkanal und dem Weisheitszahn nicht ausreichend sicher interpretiert werden kann oder als kritisch eingeschätzt wird. Bei nur geringem Einfluss auf den therapeutischen Nutzen sollte auf einen routinemäßigen Einsatz der digitalen Volumentomografie bei Eingriffen am Weisheitszahn abgesehen werden.5
Eine Verletzung des Nervus alveolaris inferior bei Weisheitszahnentfernung findet sich überproportional häufig in Fällen, in denen auf der Panoramaschichtaufnahme Zeichen zu erkennen sind, wie eine Veränderung des Verlaufs des Nervus alveolaris inferior (Abb. 1 und 2), bei überlagerungsbedingter erhöhter Transluzenz im Bereich der Überprojektion von Wurzel und Nerv und bei Unterbrechung der kortikalen Begrenzung des Nervkanals.6 Alle diese Kriterien lagen im vorliegenden Fall vor.
Auch im vorliegenden Fall stellt sich die Frage, ob sich mit dem zusätzlichen Wissen durch eine DVTAufnahme das operative Vorgehen geändert hätte.
Fazit
Man kann den Nervverlauf im DVT zwar besser beurteilen als in der Panoramaschichtaufnahme. Die Entfernung des Weisheitszahnes oder der Weisheitszähne bzw. wie im oben beschriebenen Fall eines tief verlagerten Molaren kann auch unter Zuhilfenahme einer OPG-Aufnahme durchgeführt werden, sollte jedoch bei speziellem Nervverlauf mit der gebotenen Vorsicht von einem erfahrenen Chirurgen und unter der absoluten Maßgabe einer Separierung der einzelnen Bestandteile des Zahnes durchgeführt werden.
Die Literaturliste zum Beitrag ist hier aufrufbar.
Dieser Beitrag ist im OJ Oralchirurgie Journal erschienen.