Oralchirurgie 01.02.2018
Periimplantitis: Behandlung einer stark resorbierten Maxilla
share
Applikation allogener individueller Knochenblöcke
Die Behandlung komplexer alveolärer Knochendefekte bleibt bis heute eine chirurgische Herausforderung. Dies gilt insbesondere in der ästhetischen Zone in Hinblick auf eine erfolgreiche funktionelle und ästhetische Versorgung. Die Behandlungsoptionen waren dabei in den letzten Jahrzehnten auf die Verwendung von autologen Knochen limitiert, welche vielfach mit bekannten Nachteilen wie einer verlängerten OP-Zeit, erhöhten Kosten sowie Komplikationen und einer nicht vorhersehbaren Resorption einhergehen.1–5 Dieser Fallbericht gibt eine Einführung in die Anwendung allogener auf Grundlage des CAD/CAM-Verfahrens patientenindividuell gefertigter Knochenblöcke im Rahmen einer gesteuerten Knochenregeneration für massive Defekte der Maxilla und erläutert Vorteile gegenüber autologen Knochenersatzmaterialien.
In den letzten Jahren wurden durch die wachsende Entwicklung von Knochenersatzmaterialien gut geeignete Alternativen entwickelt, mit welchen vergleichbare klinische Ergebnisse erzielt werden können.6 Insbesondere allogene Knochenersatzmaterialien haben sich als gut geeignet erwiesen, wobei darauf zu achten ist, dass bei deren Prozessierung die osteokonduktiven Eigenschaften der Knochensubstanz erhalten bleiben.7
Gefriergetrockneter Knochen, in der Literatur auch freeze-dried bone allograft (FDBA) genannt, stellt aufgrund der niedrigen Misserfolgsquoten einhergehend mit einer minimalen Resorption und hohen Implantatüberlebensraten bei Blockaugmentationen die vielversprechendste Option in der Klasse der allogenen Knochenersatzmaterialien dar.8–10 Heute erlaubt die CAD/CAM-Technologie (computer-aided design/computeraided manufacturing, rechnergestütztes Design und Fertigung) die patientenindividuelle Fertigung allogener Knochenblöcke für komplexe Kieferkammaugmentationen. Aufgrund der limitiert verfügbaren Literatur zum Einsatz dieser besonderen Klasse von allogenen Knochenblöcken soll dieser Fallbericht eine Einführung in deren Anwendung im Rahmen der gesteuerten Knochenregeneration (Guided Bone Regeneration, GBR) für massive Defekte der Maxilla geben. Zusätzlich wird eine neu entwickelte Schnittführung vorgestellt, welche dazu beiträgt, Wunddehiszenzen zu vermeiden. Etablierte histologische und histomorphometrische Analysen von Gewebebiopsien wurden zur Untersuchung der Gewebereaktionen und des Remodellierungsverhaltens des eingesetzten FDBA-Blocks angewendet.11
Fallbericht
Eine 43-jährige Patientin stellte sich mit dem Wunsch nach einer festsitzenden prothetischen Versorgung der ästhetischen Zone des Oberkiefers vor. Die erste klinische und radiologische Untersuchung zeigte eine ausgeprägte Periimplantitis mit massiver Knochenresorption und partiellem Verlust der bukkalen Wand im Bereich der Inzisiven (Regio 11-22) verursacht durch drei Implantate. Der Behandlungsplan für diesen komplexen, großräumigen Defekt sah einen patientenindividuell gefertigten allogenen Knochenblock (maxgraft® bonebuilder, botiss biomaterials GmbH) vor. Nach Extraktion der Implantate und einer Abheilungszeit von drei Monaten wurde eine digitale Volumentomografie (DVT) durchgeführt und im Digital Imaging and Communications in Medicine-(DICOM-)Format übermittelt, um anhand einer dreidimensionalen Darstellung der Defektsituation den allogenen Knochenblock virtuell zu designen. Nach Kontrolle und Freigabe des Blockdesigns durch den Chirurgen wurde der patientenindividuelle FDBA-Block aus prozessiertem, spongiösem Knochen, gewonnen aus Femurköpfen von Lebendspendern (Allotec®-Prozess, Cells+Tissuebank Austria), gefräst.
Chirurgisches Vorgehen
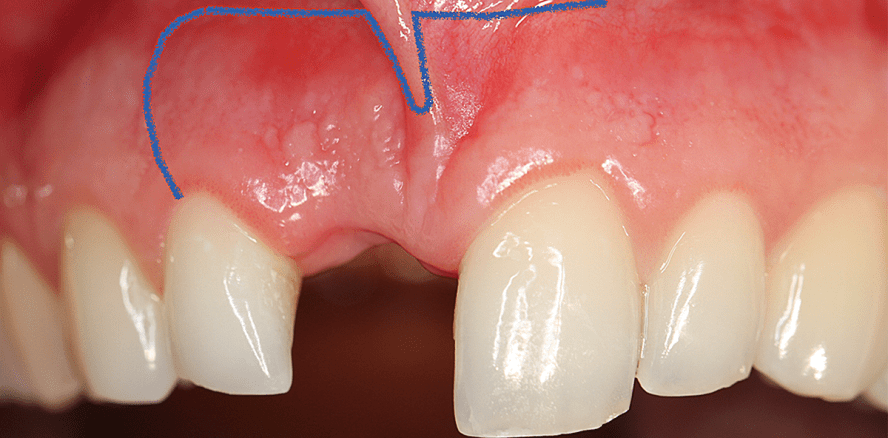
Sechs Monate nach der Extraktion der Implantate wurde die Augmentationsoperation unter Vollnarkose durchgeführt, inklusive perioperativer Antibiose (Clindamycin, 600 mg) und Verwendung von platelet-rich fibrin-(PRF-)Matrizen, welche aus dem Eigenblut der Patientin aufbereitet wurden. Nach Präparation eines vestibulären Vollschichtlappens mit distalen Entlastungsschnitten, welche im hinteren Drittel der Nachbarzähne 13 und 23 begannen (spezielle „Sockelinzision“), wurde das bukkale Gewebe vorsichtig freipräpariert. Unter Schonung des Gefäßnervenbündels wurde anschließend der gesamte Lappen in palatinaler Richtung mobilisiert, um den Knochendefekt freizulegen.
Die kortikale Schicht des Empfängerbettes wurde dann mittels eines Diamantbohrers perforiert, um eine Translokation von Blut in das Empfängerbett zu erreichen. Der FDBA-Block wurde steril aus der doppelten Verpackung entnommen und in Kochsalzlösung und gewonnenem Serum aus der PRF-Prozessierung in einer Einwegspritze unter Vakuum rehydriert. Der Block wurde passgenau in die Empfängerstelle eingebracht und mit Titan-Osteosyntheseschrauben (Durchmesser 1,5 mm) fixiert. Vor der Fixierung wurde mittels einer diamantbeschichteten Kugelfräse ein Raum für die Schraubenköpfe geschaffen, um eine Perforation des Weichgewebes zu vermeiden. Mesial und distal wurde weiterhin mit allogenem partikulärem Knochenersatzmaterial (Human-Spongiosa CHB, botiss biomaterials GmbH) und bovinem Knochenersatzmaterial (cerabone®, botiss biomaterials GmbH) konturiert und scharfe Kanten wurden geglättet. Die Augmentationsstelle wurde mit einer resorbierbaren Barrieremembran aus nativem Perikard (Jason® membrane, botiss biomaterials GmbH) abgedeckt, welche mit Titanpins an den ortsständigen Knochen fixiert wurde, gefolgt von einer Schicht PRF-Matrizen. Der Wundverschluss erfolgte mittels einer Flaschenzugnaht (4/0, 5/0 resorbierbares Nahtmaterial), um eine korrekte Adaption des Lappens zu erreichen und Gewebestrangulationen zu vermeiden. Die Nähte wurden teilweise nach sieben Tagen und vollständig nach 14 Tagen entfernt.
Bei der Wiedereröffnung nach sechs Monaten wurden die Fixierschrauben entfernt und Knochenbiopsien für die histologischen und histomorphometrischen Analysen entnommen. Die histologische Aufarbeitung der Biopsien erfolgte inital mittels einer Fixierung durch vierprozentiges neutral gepuffertes Formalin für 24 Stunden. Danach schloss sich ein Entkalkungsschritt in zehnprozentigem Tris-gepufferten EDTA (Carl Roth) bei 37 °C für einen Zeitraum von 15 Tagen an. Anschließend wurden die Gewebeproben in eine Serie von steigenden Alkoholkonzentrationen überführt, gefolgt von einer Xyloleinwirkung. Nach der anschließenden Einbettung in Paraffin wurden Schnittpräparatae der Biopsien mithilfe eines Rotationsmikrotoms (Leica RM2245) mit einer Dicke von 3–5 µm angefertigt. Im Anschluss wurden die Proben mittels spezieller histochemischer Färbeprotokolle, d. h. mit Masson-Goldner, Toluidinblau sowie einer Kombination aus Safranin und Toluidinblau, angefärbt.
Die folgende histologische Untersuchung beinhaltete die Analyse der folgenden Parameter: Integrationsmuster des allogenen Materials, Anzeichen der folgenden Gewebereaktionsmuster (Fibrose, Hämorrhagie, Nekrose) sowie Implantatbettvaskularisierung und Präsenz von Neutrophilen, Lymphozyten, Plasmazellen, Makrophagen und mehrkernigen Riesenzellen. Die histologischen Aufnahmen wurden mittels einer Digitalkamera Axiocam 105 (Carl Zeiss) verbunden mit einem Computersystem in Kombination mit der Zen-Software (Version 2.3, blue edition, Carl Zeiss) generiert.
Die histomorphometrische Analyse beinhaltete die folgenden Schritte: Zuerst wurden die histologischen Schnitte mit einem Lichtmikroskop (Axioscope 40, Carl Zeiss) verbunden mit einem Aufnahmetisch (EK 14 mot, Märzhäuser Wetzlar), einer Digitalkamera (AxioCam MRc 5, Carl Zeiss) und einem Computer mit Zeiss Axiocam Software (AxioVs40, Version 4.8.2.0, Carl Zeiss) mit zehnfacher Vergrößerung digitalisiert. Die so erzeugten Gesamtaufnahmen der Schnittpräparate wurden für die histomorphometrischen Messungen verwendet. So wurde mittels der NIS Elements Software (Basic Research, Version 4.51, Nikon) die Histomorphometrie unter Messung der Gewebeverteilung, d. h. die Anteile an neu gebildetem Knochen, an verbleibendem Knochenersatzmaterial und an Bindegwebe, durchgeführt. Die anschließende Statistik sowie die Grafik wurden mit der Software GraphPad Prism (Version 6.01, GraphPad Software) erstellt.
In Regio 11-22 wurden durch den gleichen Chirurgen, der bereits die Augmentationsoperation durchgeführt hatte, vier Implantate (Bone Level Roxolid®, Straumann) mit einem Torque-Wert von 25–50 Ncm mithilfe einer Bohrschablone gesetzt. Gleichzeitig wurde eine Vestibulumplastik unter Verwendung einer dreidimensionalen Kollagenmatrix (mucoderm®, botiss biomaterials GmbH) durchgeführt und eine Röntgenaufnahme zur Kontrolle der korrekten Implantatposition angefertigt. Die Freilegung der Implantate erfolgte drei Monate später und wieder wurde eine Röntgenkontrolle durchgeführt. Die Patientin erhielt anschließend zunächst eine provisorische Versorgung und erwartet nun, sechzehn Monate nach der Augmentation, die finale Prothetik.
Ergebnisse
Die postoperative Genesung und Einheilung verliefen komplikationsfrei und sechs Monate nach der Augmentation zeigte die Augmentationsstelle ein ausreichendes Knochenvolumen zum Zwecke der Implantatinsertion. Histologisch wurde beim Wiedereröffnen an der Augmentationsstelle vitaler neuer Knochen nachgewiesen – das verbliebene FDBA-Material war dabei vollständig in neu entstandenes Knochengewebe integriert, was die hervorragenden osteokonduktiven Eigenschaften dieses Materials bestätigt. Während ein Großteil des FDBA-Materials in neu entstandenes Knochengewebe umgebaut war, wurde neben noch vorhandenem FDBA-Material auch ein Anteil an Bindegewebe, in welchem sich mehrkernige Riesenzellen befanden, nachgewiesen. Indes wurden histologisch keine Anzeichen von materialbezogenen Entzündungsreaktionen gefunden. Die histomorphometrische Analyse ergab einen statistisch signifikant höheren Anteil an neu gebildetem Knochengewebe von 52 Prozent (p > 0.01) im Vergleich zum Bindegewebeanteil (25 Prozent) sowie zum Anteil des verbliebenen allogenen Knochenersatzmaterials (23 Prozent). Radiologische und klinische Untersuchungen zum Zeitpunkt der Wiedereröffnung nach sechs Monaten und bei Freilegung der Implantate neun Monate nach Augmentation zeigten einen kontinuierlichen Umbau des allogenen Knochenblocks sowie stabil osseointegrierte Implantate und damit ein erfolgreiches klinisches Ergebnis.
Diskussion
Die Verwendung allogener Knochenblöcke weist zahlreiche Vorteile gegenüber autologen Knochenblöcken auf, u. a. keine Entnahmestellenmorbidität,keine zweite OP-Stelle zur Entnahme von Eigenknochen, weniger Unbehagen für den Patienten und verkürzte Operationszeit.12
Der zusätzliche Nutzen der genauen Passform bei patientenindividuell gefrästen Knochenblöcken ist besonders von Bedeutung bei komplexen Knochendefekten. Der Raum zwischen ortsständigem Knochen und Knochenblock kann dabei auf ein Minimum reduziert werden, und durch den hohen Kontakt zwischen Empfängerbett und Knochenblock kann die Revaskularisierung und knöcherne Integration des FDBA-Materials über kontinuierliche Substitution durch eigenen Knochen (creeping substitution) im Empfängerbett erfolgen.13,14
Ferner kann durch die Anwendung eines patientenindividuell gefrästen Knochenblocks die Behandlungszeit für den Chirurgen als auch für den Patienten deutlich verkürzt werden, da ein manuelles Anpassen des Blocks durch die virtuelle Planung nicht länger nötig ist. Es ist plausibel, anzunehmen, dass damit ebenso ein verringertes Infektionsrisiko einhergeht und somit eine der häufigsten Komplikationen, von welcher im Zusammenhang mit der Verwendung allogener Knochenblöcke berichtet wird, vermindert auftritt.15,16 Diese Annahme basiert auf der Tatsache, dass patientenindividuell gefräste Knochenblöcke nicht mehr einer Vielzahl an möglichen Kontaminationsquellen wie z.B. längerer Kontakt mit den Handschuhen des Chirurgen, mit den oralen Flüssigkeiten des Patienten, den OP-Instrumenten etc. ausgesetzt sind, da sie direkt fixiert werden können.16
Die hier dargestellten Ergebnisse zeigen eine optimale Integration des FDBA-Materials nach sechs Monaten und den Umbau in neuen, vitalen Knochen und sind vergleichbar mit Ergebnissen von publizierten Behandlungsalternativen dieser Art von Defekten.17,18 Schlussfolgernd bestätigen die Ergebnisse dieses Fallberichts die Anwendung von patientenindividuell gefrästen Knochenblöcken bei der Augmentation komplexer Defekte in der ästhetischen Zone der Maxilla als erfolgreiches Behandlungskonzept.
Die Ratio hinter der Anwendung der speziellen „Sockelinzision“ ist, einen spannungsfreien primären Wundverschluss zu erreichen, da ohne spannungsfreien Verschluss des Lappens eine Nahtöffnung und eine Exposition der Membran erfolgen kann, welche die häufigsten Komplikationen von allogenen Blockaugmentationen darstellen.15 Vorteile dieser Schnittführung sind folgende:
- Die Inzision wird in einer vom Knochenblock möglichst weit entfernten Position gesetzt.
- Die keratinisierte Schleimhaut auf dem Kieferkamm und die Papillen bleiben dabei weitgehend intakt.
- Es gibt keine sichtbaren Narben, da die Inzision in der beweglichen Schleimhaut in der Umschlagfalte des Vestibulums gesetzt wird.
Um diese spezielle Schnittführung und ihre Anwendung bei Augmentationen mit patientenindividuell gefrästen Knochenblöcken zu verdeutlichen, wurden zwei Fälle (Einzelzahnlücke und Freiendsituation in der Maxilla) mit alternativen Schnittführungen in diesem Fallbericht inkludiert.
Obwohl es Literatur gibt, die über die midkrestale Inzision und deren Erfolgspotenzial bei GBR-Operationen aufgrund der Vaskularisation der Schleimhaut des Kieferkamms berichtet, hat sich die hier vorgestellte Schnittführung als sinnvolle Alternative bewährt.19,20 In diesem Fallbericht konnte eine erfolgreiche Mobilisierung des Weichgewebes mit komplikationsfreier Einheilung und sehr gutem Ergebnis in der ästhetischen Zone der Maxilla erzielt werden. Allerdings sind weitere Studien mit mehr Fällen nötig, um die Zuverlässigkeit und Validität dieser Technik zu überprüfen.
Co-Autoren: Lisa Hoffmann, Phil Donkiewicz, Prof. Dr. Sabine Wenisch, Dr. Michael Back, Prof. Dr. Reinhard Schnettler
Eine ausfühliche Literaturliste steht hier zum Download bereit.
Der Artikel ist im Oralchirurgie Journal 4/2017 erschienen.
Erstveröffentlichung
Blume, O. et al. (2017). „Treatment of Severely Resorbed Maxilla Due to Peri-Implantitis by Guided Bone Regeneration Using a Customized Allogenic Bone Block: A Case Report“, Materials 10(10): 1213.