Oralchirurgie 17.08.2009
Gefährdet eine Ruptur der Sinusmukosa den Erfolg einer Sinusbodenelevation?
share
Die Einführung und Erkenntnis des Konzeptes der Osteointegration und die daraus folgende Anwendung enossaler Implantate erweiterte die Möglichkeiten, zahnlose Patienten zu behandeln und neue zahnärztliche Konzepte durchzusetzen. Die Indikation zur Versorgung mit enossalen Implantaten schließt heute alle Bereiche des Zahnverlustes ein, auch im posterioren Bereich der Maxilla.
In diesem anatomischen Bereich führt Zahnlosigkeit zur allmählichen Resorption des Alveolarfortsatzes von sinuidal und oral. Es folgt sowohl eine Verkleinerung des Alveolarfortsatzes als auch eine Verringerung der trabekulären Knochendichte, begleitet von der zunehmenden Belüftung der Sinus maxillaris. Aufgrund dieser Problematik versucht man heute bei starker Resorption durch eine Augmentation im Bereich des Bodens der Kieferhöhle Struktur zu gewinnen, welche eine Implantation erlaubt. In Anbetracht anatomischer und physiologischer Überlegungen wird deutlich, dass die chirurgische Manipulation der Kieferhöhlenmukosa bei der maxillären Sinusbodenelevation mit großer Vorsicht erfolgen muss. Die Präparation und der Erhalt der Integrität der Mukosa stellt dabei die technisch größte Herausforderung dar. Im Falle einer Ruptur oder Perforation im Rahmen des Ablösens ist es je nach deren Ausmaß denkbar, dass es zum Eintritt des Augmentats in das Kieferhöhlenlumen mit nachfolgenden Komplikationen kommt. Hilt Tatum berichtete erstmalig über die Methode der Sinusbodenelevation im Jahre 1976. P. Boyne et al. nahmen sich dieser Technik im Jahre 1980 an. In Bezug auf das Anlegen des lateralen Knochenfensters beschreiben D. G. Smiler et al. drei weitere Variationen der Sinusbodenaugmentation. Als minimalinvasive Operationstechnik wurde von Summers die Methode des internen Sinuslifts beschrieben, die bei der Implantation unter Verwendung spezieller Osteotome selektiv eine Sinusbodenaugmentation im unmittelbaren Bereich des Implantatlagers erzielt.
Per definitionem dienen Augmentations- und Knochenersatzmaterialien dem Ersatz fehlenden Kieferknochens für die parodontale und periimplantäre Regeneration sowie zur Augmentation des zukünftigen Implantatlagers. Implantierbare Materialien besitzen im Rahmen der Knochenchirurgie zwei Aufgaben: Erstens dienen sie der mechanischen Stützung der involvierten Gewebestrukturen und zweitens fördern sie den Heilungsprozess durch Osteogenese, Osteokonduktion oder Osteoinduktion. Autologe Transplantate beziehen sich auf Gewebe, die am gleichen Individuum entnommen und an anderer Stelle wieder eingesetzt werden. Autologer Knochen besitzt eine ideale Antigenstruktur und besitzt außerdem osteokonduktiven, osteoinduktiven und osteogenen Charakter. Seine Verwendung stellt das Standardverfahren bei der Augmentation des Sinusbodens dar. Rein mechanisch fungiert das Knochentransplantat als Leitschiene für das einsprossende Lagergewebe, biologisch aber trägt es die Osseointegration und das „Remodelling" mit. Reicht das zu gewinnende Knochenmaterial nicht aus oder lehnt der Patient die Entnahme ab, so kann eine Zumischung von so genannten Knochenersatzmaterialien wie zum Beispiel Bio-Oss® oder Cerasorb® in verschiedensten Darreichungsformen erfolgen.
Inwieweit eine Ruptur der Kieferhöhlenschleimhaut den Verlauf und den Langzeiterfolg einer Sinusbodenelevation und die Verankerung von Implantaten im augmentierten Areal gefährdet, soll anhand einer Literaturrecherche und klinischer Beispiele überprüft werden.
Material und Methoden
In die Literaturrecherche wurden Veröffentlichungen der Jahre 1974 bis einschließlich 2006 eingeschlossen. Die Literatursuche erfolgte im Internet mit den Suchmaschinen Pubmed und Medline (www.pubmed.gov oder www.ncbi.nlm.nih.gov/pubmed). Die Suche wurde erweitert über die Suchmaschine Google (www.google.de), die Zentralbibliothek für Medizin in Köln (www.zbmed.de) sowie Medpilot (www.medpilot.de). Ausgeschlossen wurden Veröffentlichungen ohne fundierten Literaturnachweis, narrative Artikel sowie Firmen- und Industrieartikel. Die Literatur wurde im Volltext untersucht und ausgewertet.
Acht klinische Fälle wurden exemplarisch hinsichtlich des postoperativen Verlaufs und möglicher Komplikationen untersucht. Acht Patienten verschiedener Altersgruppen wurden im Oberkiefer-Seitenzahn-Bereich Regio 4–6 mit Implantaten versorgt. Die Kalibrierung der präoperativ angefertigten Orthopantomogramme erfolgte über die digitale Bearbeitungssoftware (Vix Win®) und die Messung ergab Restknochenhöhen zwischen 5 mm und 8 mm. Die Sinusbodenaugmentation erfolgte nach der von Tatum und Smiler beschriebenen Technik. Die Insertion des Implantates erfolgte simultan mit dem durchgeführten offenen Sinuslift unter perioperativer antibiotischer Abschirmung (Megacillin 1,5 Mega). Intraoperativ zeigte sich in allen Fällen eine iatrogen durch Abrutschen des Raspatoriums erzeugte Perforation in der abgelösten Kieferhöhlenschleimhaut. Diese wurde abgedeckt durch eine resorbierbare Kollagenmembran (BioMend-Extend der Firma Zimmer Dental). Zur Augmentation wurde autologer Knochen verwendet, teilweise gemischt mit dem ß-Trikalziumphosphat der Firma curasan (Cerasorb M). In der klinischen Untersuchung wurden intraoperativ die Stabilität des Augmentats, die Primärstabilität der inserierten Implantate, die Lagestabilität der eingebrachten Membranen sowie die Blutung beurteilt. Postoperativ bezog sich die Beurteilung auf unmittelbare Komplikationen innerhalb der ersten 14 Tage nach Implantation wie: Anhaltender Schmerz, Entwicklung einer Sinusitis maxillaris, Blutungen, außergewöhnlicher Schwellungen und den Implantatverlust. Weiter erfolgte eine radiologische Beurteilung des Augmentats und des Implantats unmittelbar nach Implantation und nach prothetischer Versorgung.
Übersicht der Materialien und Methoden in Tabelle 1.
Seitenanfang
Ergebnisse
Klinische Ergebnisse
Bei acht Patienten trat eine Mukosaruptur bei der Sinusbodenelevation auf. Die Lazerationen wurden intraoperativ mit Kollagenmembranen gedeckt und die Defekte mit Knochenersatzmaterial, meist ß-Trikalziumphosphat und autologem Knochen aufgefüllt. Sowohl intraoperativ als auch postoperativ konnten keine größeren Komplikationen verzeichnet werden. Klinisch zeigte ein Patient eine starke intraoperative Blutung, die jedoch schnell gestillt werden konnte. Bei einem anderen Patienten kam es postoperativ zu einer exorbitanten extraoralen Schwellung. Weitere Komplikationen (Infektionen, anhaltender Schmerz, starke Blutungen, Nervschädigungen) traten in Bezug auf die durchgeführten Sinusbodenelevationen nicht auf. Bis zum heutigen Zeitpunkt befinden sich noch alle Implantate in situ und zeigen einen asymptomatischen Verlauf. Eine regelmäßige Nachuntersuchung war nicht in jedem Fall möglich, doch sind bis zum jetzigen Zeitpunkt alle Patienten prothetisch versorgt. Keines der inserierten Implantate zeigte weder röntgenologisch Auffälligkeiten noch einen klinisch auffälligen pathologischen Verlauf. Es wurden keine systematischen, histologischen oder statistischen Auswertungen vorgenommen. Subjektiv vergleichend zeigten die Sinusbodenelevationen mit Perforationen der Kieferhöhlenschleimhaut keinerlei Auffälligkeiten im Vergleich zu den durchgeführten Sinusbodenelevationen ohne Perforationen. Die Ergebnisse haben einen deskriptiven und wissenschaftlich unzureichenden Charakter.
Literaturkorrelierte Ergebnisse
Die Komplikation der Mukosaruptur bei Sinusbodenelevationen und deren Therapiemöglichkeiten sind in der Literatur vielfältig beschrieben. Das operative Vorgehen beim Sinuslift wurde 1974 erstmals von Tatum beschrieben. Seitdem folgte die Herausgabe mehrerer Studien, die sowohl in der Operationsmethode und im Studiendesign sowie in den postoperativen Untersuchungsmethoden vielfältig variieren. Ein wissenschaftlicher Vergleich und eine abschließende objektive Beurteilung sind hierdurch erschwert. Tabelle 2 soll eine Übersicht über einige ausgewählte Studien geben.
Klassifizierung der Perforationen
Die Literatur beschreibt die Einteilung der Perforationen nach Lagebeziehung zu den anatomischen Strukturen in die Klassen 1–3 nach Fugazzotto und Vlassis (Tab. 3). Andere Autoren unterscheiden lediglich zwischen Mikrorupturen und Makrorupturen, wobei keine einheitliche Definition genannt wird. Einige Autoren beschreiben Mikroperforationen als Defekt bis max. 10 mm Durchmesser, wogegen andere Autoren darunter Rupturen bis max. 2mm Durchmesser darstellen.
| Klassifikation | Beschreibung |
| Klasse I | Ruptur am Dach des gebildeten Knochenfensters |
| Klasse IIa | Ruptur am Boden im krestalen mesiolateralen Verlauf des gebildeten Knochenfensters |
| Klasse IIb | Ruptur am Boden im krestalen distolateralen Verlauf des gebildeten Knochenfensters |
| Klasse III | Zentrale Ruptur abseits des Randes vom operativ gebildeten apikalen und lateralen Knochenfensters |
Tab. 3 Klassifikation der Mukosarupturen nach Fugozzotto u. Vlassis (2003).
Häufigkeit der Mukosaruptur
Die Komplikation der Mukosaruptur bei Sinusbodenelevationen ist in der Literatur vielfältig beschrieben. Seit 1980 wurden mehrere Studien veröffentlicht, die einerseits Operationsmethoden, andererseits die Korrelation zwischen Mukosaruptur und klinischem Erfolg der Augmentation und Elevation unter bestimmten Parametern untersucht haben. Hierbei stehen vor allem die Operationsmethodik und das verwandte Knochenersatzmaterial im Vordergrund. Die innerhalb der Literaturrecherche ermittelte Häufigkeit des Auftretens von Lazerationen beim Sinuslift liegt überwiegend bei ca. 30%. Eine Übereinstimmung war jedoch nicht bei allen Autoren gegeben, so ermittelten Peleg et al. eine Rupturenhäufigkeit von 50% der operierten Kieferhöhlen. In der Studie von Kasabah et al. wurde mit 69,5% die höchste Perforationsrate beim Eingriff am Sinus maxillaris dokumentiert.
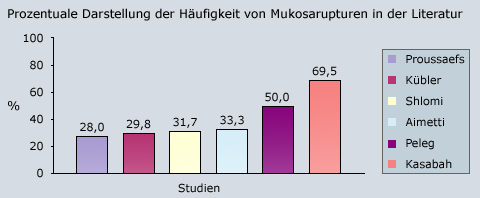
Tab. 4 Häufigkeit von Mukosarupturen in der Literatur.
Möglichkeiten der Rupturkorrektur
Perforationen der Klassen 1 und 2 nach Fugazzotto et al. bedürfen nach Aimetti et al. keiner weiteren Therapiemaßnahme, soweit es durch die vollständige Elevation der Kieferhöhlenschleimhaut zu einer Entlastung der Ränder und damit zum spontanen Verschluss des Risses kommt. Größere Perforationen der Klasse 3 können mittels Membrantechnik erfolgreich korrigiert werden. Andere Autoren empfehlen auch für kleinere Lazerationen die Deckung mit resorbierbaren Membranen. Für größere Rupturen werden die Versorgung mit einem Knochenblocktransplantat oder ein Abbruch der Operation mit Deckung der Mund-Antrum-Verbindung empfohlen.
Komplikationen
Als allgemeine Komplikationen bei der Sinusbodenelevation werden in der Literatur vor allem Weichgewebsperforationen und sinuidale Infektionen beschrieben. Der Verlust des Transplantates und der Implantate können schwerwiegende Folgen solcher Komplikationen sein. Eine weitere Komplikation stellt der Hämatosinus oder oroantrale Fisteln dar. In der Studie von Aimetti et al. werden unter anderem Gesichtsschmerzen und Obturationen der Nase als Spätfolgen nach Makrolazeration bei dem Sinuslift erwähnt.
Seitenanfang
Diskussion
Die vorliegende Untersuchung beschäftigt sich mit der Frage, ob eine Ruptur der Mukosaschleimhaut den Erfolg einer Sinusbodenelevation gefährdet. Die Sinusbodenaugmentation kann heute auch bei verschiedenen Operationstechniken, Implantatsystemen und Augmentationsmaterialien als sicher und zuverlässig eingestuft werden. Eine Analyse der Literatur und der bei diesen Patienten durchgeführten präoperativen und postoperativen Untersuchungen lässt einige Beobachtungen zu. Die Anwesenheit einer bestehenden rhinosinuidalen Krankheit ist eine absolute Kontraindikation für diese Operationstechnik. Weiterhin sollte der Kieferhöhlenboden nicht so weit angehoben werden, dass er die Funktion des Ostiums einschränken könnte.
Perforationen der Kieferhöhlenschleimhaut sind die am häufigsten auftretenden Komplikationen bei der Durchführung des offenen Sinuslifts nach Tatum.
Die korrekte Durchführung der Sinusbodenelevation scheint die Physiologie des paranasalen Systems nicht zu verändern. Ebenso veranlasst der direkte Kontakt zwischen dem Transplantationsmaterial oder den Implantaten und der sinuidalen Schleimhaut keine pathologische Antwort der sinuidalen Schleimhaut. Als Komplikation ist dagegen das Abgleiten von Augmentationsmaterial in das Kieferhöhlenlumen zu werten, da hierdurch eine Reduzierung des Sauerstoffpartialdrucks in der Kieferhöhle erzeugt wird. Folge dessen ist die Stagnation der Sekretion der sinuidalen Mukosa. Es entsteht ein Circulus vitiosus, der zu einer chronischen Sinusitis mit einer Superinfektion des Transplantationsmaterials führen kann. Eine Einheilung verschiedener Augmentationsmaterialien mit suffizienter Implantateinheilung gilt nur unter der Voraussetzung der Abwesenheit entzündlicher Komplikationen. Für die klinische Anwendung scheint die Versorgung durch einen Knochenblock bei auftretender Makrolazeration eine Conditio sine qua non. Die Fixierung einer Membran gestaltet sich in diesem Fall als unmöglich und würde unweigerlich zum Verlust des eingebrachten Augmentationsmaterials führen. Alternativ besteht die Möglichkeit des Therapieabbruchs.
Zusammenfassend ist festzustellen, dass die Sinuslifttechnik nach Smiler und Tatum eine erhebliche Gefahr der iatrogen verursachten Ruptur der Kieferhöhlenschleimhaut in sich birgt. Mikrolazerationen können keine ernsthaften Schäden in der Kieferhöhle verursachen und stellen deshalb keine Kontraindikation zur Fortführung der Operation dar, vorausgesetzt es erfolgt kein Durchtritt des Transplantationsmaterials in den maxillären Sinus. Hierbei muss man die Definition einer Mikrolazeration diskutieren. In der Literatur lässt sich hinsichtlich einer präzisen Definition des Begriffs im Zusammenhang mit der Kieferhöhlenmukosa keine konkrete Beschreibung finden. Sinnvoll scheint die Einteilung der Rupturen in verschiedene Klassen, in Abhängigkeit von deren Lokalisation am operativ geschaffenen Kieferhöhlenfenster nach Fugazzotto et al. Es muss betont werden, dass einzig der Durchtritt des Augmentationsmaterials in das Kieferhöhlenlumen entscheidend für die Prognose des Augmentats ist und daher verhindert werden muss. Der effektivste Umgang mit Rupturen der Kieferhöhlenschleimhaut scheint der zu sein, diese von vornherein zu vermeiden. Eine exakte präoperative Diagnostik und Behandlungsplanung, eine routinierte Behandlungssequenz sowie eine schonende Operationstechnik sind unbedingte Voraussetzung dafür.
Viele Methoden und Materialien werden im Zusammenhang mit dem Einsatz und dem Abdecken der intraoperativ auftretenden Mukosaperforation diskutiert. Beschrieben wird der Einsatz von resorbierbaren Kollagenmembranen, Kollagenen, kortikalen Knochens oder demineralisierten laminären Knochenmembranen in verschiedensten Anwendungen und Darreichungsformen. Ferner kommen Techniken wie das Abdichten der Rupturen mittels Fibrinklebers oder auch das Vernähen derselben durch resorbierbares Nahtmaterial zum Einsatz. Kleinere Perforationen wurden in den meisten Fällen mit resorbierbaren Kollagenmembranen versorgt, auch der Einsatz von Vicrylmembranen scheint vielversprechend.
Die Verwendung von resorbierbaren Kollagenmembranen konnte sich zum Rupturverschluss etablieren. Die Membran fungiert gleichzeitig als biologische Barriere, um einerseits das Abgleiten des Augmentationsmaterials ins Sinuslumen zu vermeiden, andererseits um eine Kontaminierung zu verhindern. Kriterien für eine richtige Auswahl der Membran scheinen ein gutes Handling, eine ausreichende Standdauer, eine unkompliziertes resorptives Verhalten und eine gute Stabilität zu sein.
Ein klar definierter Umgang mit auftretenden Rupturen der Kieferhöhlenschleimhaut während des Sinuslifts ist in der Literatur nicht zu finden. Kleine Rupturen werden regelmäßig durch den Einsatz von resorbierbaren Membranen oder durch Fibrinkleber versorgt. Große Perforationen werden gewöhnlich mit Knochenblöcken oder Membranen versorgt. Letztendlich bleibt immer noch die Entscheidung für einen Abbruch des operativen Eingriffs. Zwar lässt ein komplikationsloser klinischer Verlauf nach dichtem Verschluss einer Lazeration bei der Sinusbodenelevation auf eine positive Prognose schließen, doch ist die Überlebensrate in Hinblick auf Fallzahlen und Nachbeobachtungszeitraum immer noch fraglich. Inwieweit die Mukosaruptur Einfluss auf die prädiktive Relevanz bei der Sinusbodenelevation nimmt, müssen weitere klinische Studien klären.








