Parodontologie 14.07.2014
Parodontitis – Neue Wege der Prophylaxe
share
Moderne Zahnarztpraxen empfehlen, die professionelle Zahnreinigung mindestens halbjährlich von einer Dentalhygienikerin durchführen zu lassen. Obwohl sich diese Behandlungsmethode, sei es mit neuen oder alten Geräten, bis jetzt bewährt hat, um einer Parodontitis vorzubeugen, lohnt es sich die Funktion der Prophylaxe auch aus anderen Blickwinkeln zu beleuchten.
Laut den Ergebnissen der Vierten Deutschen Mundgesundheitsstudie (DMS IV) zeigen Daten von bevölkerungsrepräsentativen Studien, dass Parodontalerkrankungen weitverbreitet sind. Unter den Erwachsenen leiden 52,7 Prozent unter mittelschweren und 20,5 Prozent unter schweren Formen der Parodontitis. Bei den Senioren sind 48,0 Prozent von einer mittelschweren und 39,8 Prozent von einer schweren Erkrankung betroffen.
Die Mundgesundheitsziele sehen vor, dass bis 2020 schwere parodontale Erkrankungen unter Berücksichtigung der Risikofaktoren Rauchen, schlechte Mundhygiene, Stress und systemische Erkrankungen auf 10 Prozent in der Altersgruppe der 35- bis 44-Jährigen bzw. auf 20 Prozent in der Altersgruppe der 65- bis 74-Jährigen reduziert werden sollen.
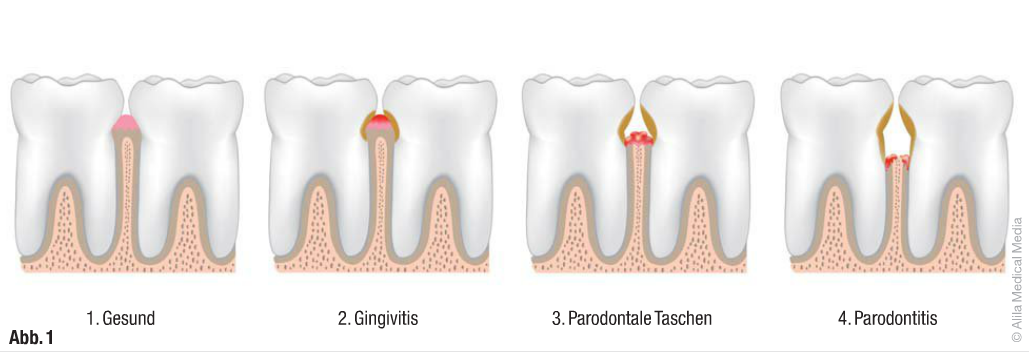
Einzelne Stufen einer Parodontalerkrankung
Somit ist man im Moment noch von den
für 2020 gesteckten Zielen weit entfernt. Grund für diesen
negativen Trend könnte u.a. der Umstand sein, dass bei diesen Altersgruppen weniger Zähne durch Karies verloren gehen. Damit sind
die vorhan- denen Zähne mit zunehmendem Lebensalter aber einem
steigenden Risiko für parodontale Erkrankungen und auch für
Wurzelkaries ausgesetzt.
Als besondere Risikofaktoren für schwere Formen der Parodontitis erwiesen sich ein niedriger Bildungsstand und das Rauchen: In der Altersgruppe der Erwachsenen hatten Raucher mit einfacher Schulbildung im Vergleich zum Durchschnitt der Altersgruppe ein um den Faktor 3,3 höheres Risiko, an einer schweren Parodontitis zu erkranken. Schwere Formen der Parodontitis sind außerdem bei Männern häufiger als bei Frauen anzutreffen (Micheelis und Schiffner 2006).
Altbewährtes und neue Methoden
Schon sehr früh wurde versucht durch die mechanische Entfernung der Plaque die Entstehung einer Gingivitis zu verhindern und damit einer Parodontitis vorzubeugen (Löe et al. 1965). An dieser Sichtweise hat sich bis heute nicht viel geändert, sodass die professionelle Zahnreinigung mittlerweile zum Standardrepertoire einer modernen Zahnarztpraxis gehört. Zusätzlich spielt die pharmakologische Behandlung eine wichtige Rolle bei der Parodontitistherapie.
Obwohl heute noch Handscaler und Küretten in jeder Praxis zu finden sind, haben sich mittlerweile andere Methoden, wie bspw. die Behandlung mit dem Air-Flow® (EMS Electro Medical Systems S.A. Nyon, Schweiz) oder mit dem Cavitron® (Hager & Werken GmbH & Co. KG, Duisburg, Deutschland) durchgesetzt. Sie werden heute aufgrund vieler Vorteile von den meisten Behandlern bevorzugt.
Umdenken in der Prophylaxe
Es ist allgemein bekannt, dass die kausale Therapie der Parodontitis darin besteht, durch Scaling und Root Planing (Oosterwaal et al. 1987) die Zahl der parodontalpathogenen Keime zu reduzieren, sodass das Fortschreiten der Entzündung verhindert wird und das infizierte Gewebe ausheilen kann (Magnusson et al. 1994).
Jedoch weiß man auch, dass die Parodontitis, im Gegensatz zur Gingivitis, zwar zu behandeln, aber nicht bzw. nur sehr schwer heilbar ist. Somit stellt sich hier die Frage, ob der Therapieansatz zu dieser Krankheit ganz richtig ist. Suchen sich hier die Bakterien die Parodontitis aus oder die Parodontitis die Bakterien? Oder einfacher ausgedrückt: Spielen parodontalpathogene Bakterien tatsächlich eine so wichtige Rolle bei der Pathogenese von Parodontitis?
Es steht außer Frage, dass die Wirt-Parasit-Interaktion für die Manifestation und die Entwicklung einer Gingivitis verantwortlich ist (Löe et al. 1965). Jedoch hat man herausgefunden, dass es bis heute keinen eindeutigen Beweis dafür gibt, dass die sogenannten parodontalpathogenen Keime auch eine Parodontitis induzieren können (Bartold und Van Dyke 2013).
Vielmehr gibt es einen Verdacht darauf, dass die kommensale orale Flora, durch komplexe Veränderungen in der Umgebung der Keime, zu einer opportunistischen pathogenen Mikroflora wechseln kann. Dabei werden diese Veränderungen v.a. vom Wirtsorganismus und nicht von den Keimen selbst initiiert (Marsh und Devine 2011). Man muss hier jedoch auch betonen, dass solche Vermutungen die wichtige Rolle der subgingivalen Mikroflora in der Ätiologie und Pathogenese von Gingivitis und Parodontitis nicht schmälern. Nur sollte man nun auch in Betracht ziehen, dass die Rolle des Wirts, sei es durch genetische Veränderungen, immunologische bzw. entzündliche Reaktion, Stress, Rauchen, Diäten oder durch den allgemeinen Gesundheitszustand des Wirts, einen wichtigen Einfluss auf die Pathogenität der Mikroflora spielen, die dann zu einem Bild der chronischen Parodontitis führt (Bartold und Van Dyke 2013).
Fazit
Die Parodontitis ist eine Volkskrankheit, die in der deutschen Bevölkerung, trotz immer moderner werdenden Methoden der Zahnmedizin, noch sehr weit verbreitet ist. Der Goldstandard in der Prophylaxe und Therapie der Parodontitis ist noch immer die mechanische Entfernung von Plaque bzw. supra- und subgingivalem Zahnstein und Konkrementen. Die unterstützende pharmakologische Therapie bietet sich zur Ergänzung nach wie vor an. Aufgrund der Schwierigkeiten bei der Heilung der Krankheit hat man sich die Frage gestellt, ob der kausale Therapieansatz aus der richtigen Perspektive gestellt wird. Tatsächlich wurde bis heute nicht definitiv bestätigt, dass parodontalpathogene Keime auch eine Parodontitis induzieren. Dies führte zu einem Umdenken im Therapieansatz. Dadurch wurde bestätigt, dass der Wirt durch bestimmte Reaktionen starken Einfluss auf die Pathogenität der oralen Keime hat.
Dieses Umdenken von vorher Erlerntem kann einen Hinweis auf den richtigen Therapieansatz geben und längerfristig zu einer neuen Betrachtungsweise der Krankheit Parodontitis führen. Der Behandler sollte sich somit v.a. darauf konzentrieren, die Wirtsantwort zu modulieren, statt den Fokus nur auf die Infektion zu setzen, da Letztere eigentlich nur das Ergebnis, jedoch nicht die Ursache der Parodontitis ist. Wenn Parodontitis eine vom Wirtsorganismus abhängige Störung der bakteriellen Homöostase ist, dann sollte man durch die Kontrolle der Entzündung auch die Infektion wieder in den Griff bekommen können.
Hier gibt's die vollständige Literaturliste