Branchenmeldungen 05.02.2013
Knochenersatzmaterialien – quo vadis?
share
Der Einsatz von biologischem oder synthetischem
Knochenersatzmaterial: Welche Bedeutung hat dieser heute für die
Zahnmedizin und welche Materialien stehen dem Behandler derzeit zur
Verfügung? Prof. Dr. Dr. Frank Palm, MKG-Chirurg am Klinikum Konstanz, gibt Antworten.
Unter
der Themenstellung „Qualitätsorientierte Implantologie – Wege zum
Langzeiterfolg“ fand im Oktober 2012 in Hamburg der 42. Internationale
Jahreskongress der Deutschen Gesellschaft für Zahnärztliche
Implantologie (DGZI) statt. Georg Isbaner, Redaktionsleiter
Implantologie Journal, nutzte diesen Anlass, um mit Professor Dr. Dr.
Frank Palm, Experte im Bereich von Knochenersatzmaterialien,
resorbierbaren Membranen und Osteosynthesesystemen, über den heutigen
Stand und die Perspektiven beim Einsatz von Knochenersatzmaterialien zu
sprechen.
Georg Isbaner: Herr Prof. Dr. Dr. Palm, die
Implantologie stößt heute in immer neue Bereiche vor. Selbst ein stark
reduziertes Knochenangebot stellt heute keinen limitierenden Faktor für
die Insertion von Implantaten dar. Welche Rolle spielen in diesem
Zusammenhang die Knochenersatzmaterialien, auch im Hinblick auf autogene
Knochentransplantate?
Prof. Dr. Dr. Frank Palm:
Knochenersatzmaterialien sind aus der modernen Zahnmedizin nicht mehr
wegzudenken. Sei es als präventive Maßnahme zum Erhalt des Knochens
nach Extraktionen oder bei der Wiederherstellung optimaler Knochen- und
Gewebeverhältnisse als Voraussetzung für die Insertion von
Implantaten. Wenn ein Zahn verloren geht – auch im Falle eines
Sofortimplantates – , geht dies immer mit einem Knochen- und
Weichgewebeverlust einher. Aus diesem Grunde kommt den
Knochenersatzmaterialien im Bereich der Implantologie eine ganz
entscheidende Rolle zu. Insbesondere im Bereich des Sinusliftes haben
sich die Beta-Tricalciumphosphate (ß-TCP) durchgesetzt. Durch diese
Rekonstruktionsmöglichkeiten können wir heute unseren Patienten wieder
ein natürliches Erscheinungsbild ihrer Zähne im Sinne einer
Restitutio ad Integrum geben. Auch wenn es Fälle gibt, bei denen dafür
ein mehrzeitiger Eingriff nötig ist.
Welche
biologisch-physiologischen Prozesse vollziehen sich im menschlichen
Körper beim Einsatz von Knochenersatzmaterialien mit dem Ziel der
Schaffung von neuem, ortsständigem Knochen?
Dieses Thema
ist für Implantologen ein ganz entscheidendes. In der Implantologie
dreht es sich in erster Linie darum, nicht nur Volumen zu
rekonstruieren, sondern mit dem Knochenersatzmaterial dem ortsständigen
Knochen die Möglichkeit zu geben, neuen biologisch aktiven Knochen zu
generieren. Dieser Knochen wird benötigt, um später eine
Osseointegration des Implantates zu ermöglichen. Unter diesem
Gesichtspunkt macht es sicherlich Sinn, mit resorbierbaren
Knochenersatzmaterialien zu arbeiten, da diese Materialien peu à peu
durch eigenen Knochen im Sinne einer Creeping Substitution
(schleichender Ersatz) ersetzt werden.
Nun gibt es heute auf
dem Markt eine Vielzahl von Materialien unterschiedlichster Provenienz.
Was unterscheidet die Materialien im Wesentlichen?
Dem
Behandler steht heute ein breites wissenschaftlich dokumentiertes sowie
praktisch erprobtes Spektrum an Knochenersatzmaterialien zur Verfügung.
Unterscheidet man die Knochenersatzmaterialien nach ihrer Herkunft, so
lassen sich vier Arten beschreiben:
- 1. Autogene Knochentransplantate, die sowohl intra- als auch extraoral vom selben Individuum gewonnen werden.
- 2. Allogene Knochenersatzmaterialien, d.h. durch verschiedene Verfahren aufbereiteter Knochen derselben Spezies, in unserem Fall also vom Menschen.
- 3. Xenogene Knochenersatzmaterialien, die tierischen Ursprungs sind, und
- 4. Künstlich hergestellte alloplastische Materialien, die somit rein synthetischer Provenienz sind.
Meiner
Auffassung nach spielt auch nach wie vor der autogene Knochen während
der Implantation eine wichtige Rolle, da er eine osseoinduktive Potenz
hat. Die Probleme bei der Verwendung von autogenem Knochen kennen wir
aber auch alle: Er ist eben nur begrenzt verfügbar und bei einer
zusätzlichen Entnahme entsteht ein Entnahmedefekt. Wenn wir aber über
die Einteilung von Knochenersatzmaterialien reden, meine ich, sollte man
auch noch den Aspekt der Resorption berücksichtigen, nämlich die
Einteilung in resorbierbare und nicht resorbierbare Materialien.
Wichtigster Vertreter der nicht resorbierbaren Knochenersatzmaterialien
ist Bio-Oss, das auch nach wie vor der Marktführer in diesem Bereich
ist. Ein wichtiger Vertreter im Bereich der resorbierbaren Materialien
wäre das rein synthetisch hergestellte Cerasorb M. Meiner Auffassung
nach sollte man die Knochenersatzmaterialien auch nach ihrem Ursprung
einteilen. Unter diesem Gesichtspunkt hätten wir zwei große Gruppen,
nämlich die biologischen und die synthetischen
Knochenersatzmaterialien. Bei den synthetischen Materialien ist Cerasorb
M ein wichtiger Vertreter.
Welche Orientierungshilfe kann man im Hinblick auf den „Goldstandard“ geben?
Mittlerweile
ist die Meinungsvielfalt darüber, welche Materialien im Einzelnen als
der „Goldstandard“ anzusehen sind, so breit wie das Spektrum der
angebotenen Materialien. Früher dachte man, der autologe Knochen sei
Goldstandard auch bei der Sinusbodenaugmentation. Für mich ist es
allerdings nicht mehr der autologe Knochen, sondern definitiv das ß-TCP.
In meiner Klinik wird von meinen Kollegen und mir bei
Sinusliftoperationen ausschließlich Cerasorb M verwendet. Mit diesem
Material sind immer gute und reproduzierbare Ergebnisse möglich. Dies
ist ein Segen für den Patienten, da diesem kein Knochen entnommen
werden muss. Es ist jedoch ß-TCP nicht gleich ß-TCP. Die Gruppe der
ß-TCP ist zwar unter chemischen Gesichtspunkten gleich, jedoch gibt es
bei den anderen Eigenschaften erhebliche Unterschiede. Einen wichtigen
Gesichts- punkt nehmen dabei die Makroporen ein, die bei Cerasorb M eine
für die Knochenregeneration ideale Konfiguration haben. Des Weiteren
spielt auch die Größe des Primärkorns eine entscheidende Rolle. Die
Größe des Primärkorns hat eine wichtige Funktion bei der Degradation
des Materials. Wenn der partikuläre Zerfall des Knochenersatzmaterials
beginnt und das Knochenersatzmaterial in seine „kleinsten Bestandteile“
abgebaut wird, entscheidet die Größe des Primärkorns unter anderem
mit, ob ein anderer entzündungsfreier Heilungsverlauf möglich ist oder
nicht. Zusammenfassend lässt sich sagen, dass Cerasorb M für mich
persönlich definitiv der „Goldstandard“ im Bereich des Sinusliftes ist.
Im Bereich der vertikalen oder gar der horizontalen Augmentationen
spielt meiner Auffassung nach der autologe Knochen nach wie vor die
wichtige Rolle.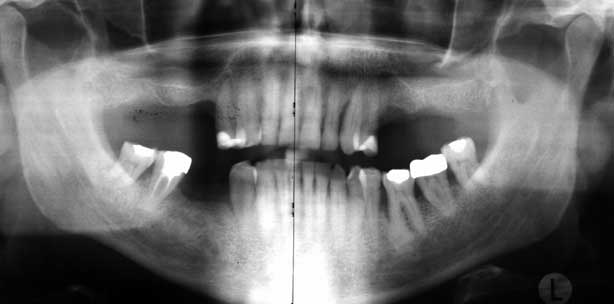
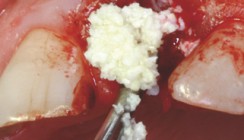
Abb. 1: Zustand nach Implantation mit Sinus-Lift (Cerasorb M) im Oberkiefer beidseitig. Implantation im UK regio 44 und 45.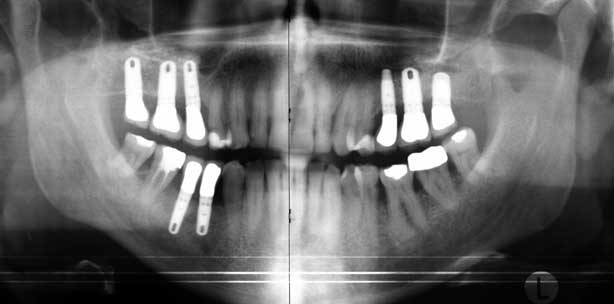
Abb 2.: 9-Jahres-Kontrolle. Es ist zu erkennen, dass das Knochenregenerationsmaterial weitgehend zu eigenem Knochen umgebaut wurde.
Welche Rolle spielen wissenschaftliche Studien und Langzeiterfahrungen?
Für
den Anwender ist es ganz wich- tig, dass die eingesetzten Materialien
auf der einen Seite eine wissenschaftlich abgesicherte, langfristig
positive Prognose haben und dass sie sich auf der anderen Seite im
täglichen praktischen Einsatz bewährt haben. Cerasorb M ist ein
Material, das schon lange auf dem Markt ist und zu dem es zahlreiche
Langzeitstudien gibt. Gleichwohl gibt es bei der Neu- und
Weiterentwicklung von Knochenersatzmaterialien bis hin zu biologisch
aktiven Materialien keinen Stillstand. So werden künftige Innovationen
die Optionen in der Rekonstruktion von kompromittierten Patienten
deutlich erweitern. Der Einsatz des autogenen Knochens wird hoffentlich
mehr und mehr zurückgedrängt, sodass bei den Patienten keine größeren
Knochenentnahmen mehr gemacht werden müssen. Dies wird natürlich die
Einsatzmöglichkeiten für Implantate erweitern und letztendlich zu
einer Verbesserung der Lebensqualität unserer Patienten führen.
So
tragen Sie als Chirurg gegenüber dem Patienten die Verantwortung,
über gewisse Risiken der angewandten Augmentationstechnik aufzuklären?
Das
ist sicherlich richtig, aber man muss nicht nur über die angewandte
Augmentationstechnik aufklären, sondern den Patienten auch die
unterschiedlichen Möglichkeiten erklären, sodass der Patient im
Entscheidungsfindungsprozess mit aktiv einbezogen werden kann. Insofern
muss der Patient über wissenschaftlich belegte Therapieoptionen im
Kontext seiner individuellen Situationen und über die Risiken
informiert werden. Bei den Kollegen, die aufbereiteten Rinderknochen
einsetzen, wie z.B. Bio-Oss, muss der Patient nochmals gesondert
darüber aufgeklärt werden, dass bei ihm aufbereiteter Rinderknochen
eingesetzt wird. Bei der Verwendung von synthetischen Materialien ist
eine Aufklärung dahingehend nicht erforderlich. Bei den synthetischen
Materialien ist also in dem Sinne nur eine Aufklärung über die
einzelnen Therapieschritte erforderlich, nicht jedoch über die Herkunft
des Materials.
Als MKG-Chirurg sind Sie in Ihrer Arbeit
nahezu täglich auch mit der Problematik des Knochenaufbaus
konfrontiert. Welche Materialien bevorzugen Sie und warum?
Mein
Team und ich bevorzugen ausschließlich synthetische Materialien, weil
ich meine Patienten, auch wenn es nur theoretisch ist, keinem
Infektionsrisiko, das durch den biologischen Ursprung bedingt ist,
aussetzen möchte. Wenn die „regenerative Potenz“ des synthetischen
Materials nicht mehr ausreicht, verwende ich autogene Materialien, also
körpereigene Materialien. Ich persönlich sehe keinen Vorteil von
Knochenersatzmaterialien biologischen Ursprungs im Vergleich zu den
Materialien mit synthetischem Ursprung. Es gibt Anwender, die sagen,
dass bei bestimmten nicht resorbierbaren Keramiken beim Implantieren ein
sehr festes Gefühl beim Einbringen des Implantates vorhanden ist. Dies
ist jedoch nur eine scheinbare Festigkeit, da das Implantat nicht in
biologisch aktiven festen Knochen eingebracht wird, sondern eben in eine
nicht resorbierbare Keramik, die wiederum an sich nicht in der Lage
ist, das Implantat aktiv zu osseointegrieren. So ist für mich, wie ich
schon bereits erwähnte, Cerasorb M im Bereich des Sinusliftes das
perfekte Material. Ich mische das Material auch nicht mit autologem
Knochen, weil im Bereich des Sinusliftes die osteokonduktive Potenz des
Materials komplett ausreichend ist. Bei der Diskussion, ob man
Knochenersatzmaterialien synthetischen oder biologischen Ursprungs
verwenden sollte, gibt es viele Argumente. Ich persönlich denke, wir
können Knochenersatzmaterialien mittlerweile synthetisch herstellen,
und das sollten wir auch tun. Meiner Auffassung nach wird darin auch die
Zukunft liegen. Indem Behandler synthetische Materialien verwenden,
unterstützen sie nicht nur die Industrie, sondern stärken auch
gleichzeitig die Forschung, in diese Richtung weiterzuarbeiten.
Was
ist möglich bei der Arbeit mit Knochenersatzmaterialien? Sind die
Erwartungen der Zuweiser an den Chirurgen womöglich zu hoch? Ist alles
umsetzbar?
Die Frage kann man so pauschal nicht beantworten.
Durch die Weiterentwicklung der Materialien können wir sicherlich sehr
vielen Patienten weiterhelfen. Es ist aber letztendlich eine Frage des
Aufwandes. Durch die Kombination von autogenen Materialien und
Knochenersatzmaterialien sind wir heute schon in der Lage, hochatrophe
Situationen zu behandeln. Patienten, die jahrzehntelang Vollprothesen
getragen haben und bei denen durch die Kieferatrophie keine Prothese
mehr hält, können implantologisch versorgt werden und unter
funktionellen, aber auch unter ästhetischen Gesichtspunkten
rehabilitiert werden. Das ist sicherlich ein Segen für die Patienten.
Aber ich bin mir sicher, dass wir bei diesem Thema noch lange nicht am
Ende sind.
Vielen Dank für das Gespräch!