Cosmetic Dentistry 02.07.2012
Abrasion, Erosion, Attrition: Was nun? Was tun?
share
Ein Fallexperiment
Immer öfter werden wir in der Praxis mit dem pathologischen Verlust der Zahnsubstanz konfrontiert. Dabei ist die Anzahl der jungen Patienten deutlich gestiegen. Es ist sehr wichtig, die Ursache früh genug zu erkennen und zu behandeln, um so spätere kostspielige und invasive Therapien zu vermeiden. Der Verlust von gesunder Zahnsubstanz kann als Folge einer Erosion (Demineralisierung der Zähne ohne Beteiligung von Mikroorganismen), Attrition (durch physiologischen oder pathologischen okklusalen Kontakt der Zähne zueinander), Abrasion (durch mechanische Prozesse, Bruxismus), Demastikation (durch Nahrungszerkleinerung und Abrasivität der Nahrung) oder Abfraktion (keilförmige Defekte) auftreten. Selten kommt es vor, dass Zahnsubstanzverlust nur eine Ursache hat. Die Praxis zeigt, dass sehr oft mehrere Faktoren für den Zahnverlust verantwortlich sind. Der Patient kommt in die Sprechstunde mit dem Wunsch, die verloren gegangene Zahnsubstanz aus ästhetischen oder funktionellen Gründen wieder aufzubauen. Nach Abklärung der Ursachen bleibt es zu überlegen, welche therapeutischen Maßnahmen getroffen werden müssen.
Patientenfall
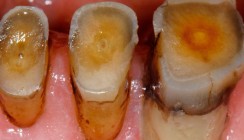
Ein 22-jähriger Patient stellte sich in unserer Klinik vor, unzufrieden mit dem Aussehen seiner Frontzähne, da die Schneidekanten abradiert waren (Abb. 1). Ebenfalls klagte er über nächtliches Knirschen. Orientiert an den Okklusionsprinzipien sieht die konventionelle Therapie eine prothetische Behandlung vor. Aber im Anfangsstadium ist nicht immer eine Korrektur der Unterkieferposition, der Vertikaldimension oder der Okklusion notwendig. In diesen Fällen erscheint die konventionelle Therapie als invasiv und wird oft von den Patienten infrage gestellt. Der Erfolg der teuren konventionellen Therapie hängt von der Prämisse ab, dass der Patient diszipliniert eine Okklusionsschiene trägt. Eine Variable die wir als Behandler nicht einkalkulieren können. Die deutlich verbesserten adhäsiven Techniken haben in vielen Indikationen die konventionellen Therapien ersetzt. Sie erlauben und ermöglichen minimalinvasive Eingriffe mit maximalem Erhalt an gesunder Zahnsubstanz. Der Gedanke, diese Techniken bei reduziertem Zahnsubstanzverlust einzusetzen, liegt dann nah. Der Patient hatte eine kieferorthopädische Behandlung, die zur Lückenschließung in Regio 35 diente, abgeschlossen. Zu vermerken ist, dass nach der Behandlung ein offener Frontalbiss besteht (Abb. 2). Die okklusalen Verhältnisse vor der Behandlung sind der Autorin nicht bekannt. Wichtig ist aber an dieser Stelle festzuhalten, dass Zahnfehlstellungen eine wichtige Rolle in diesem Zusammenhang spielen.
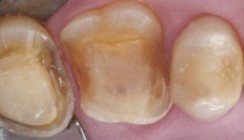
Der intraorale Befund zeigt eine Abrasion der Schneidekanten beider Frontzahngruppen, allerdings ohne Dentinfreilegung. Der Seitenzahnbereich blieb von Zahnsubstanzverlust verschont. Bis auf Zahn 14, welcher einen muldenförmigen Einbruch aufweist, was eher aber einer Erosion zuzuordnen wäre (Abb. 3). Der Patient wurde über die Ursachen und Folgen des Bruxismus aufgeklärt. Das regelmäßige Tragen einer Okklusionsschiene zum Schutz der Zahnsubstanz wurde als unabdingbar für jegliche weitere rekonstruktive Maßnahmen erläutert. Die konventionelle Therapie mittels Kronen kommt für den jungen Patienten nicht infrage. Auch eine Rekonstruktion mit Veneers erscheint dem Patienten als sehr invasiv, bezogen auf das fehlende Substanzvolumen. Die minimalinvasive Therapie mit direkten Kompositaufbauten würde in diesem Fall dem Prinzip zum maximalen Erhalt gesunder Zahnsubstanz entsprechen. Der Patient wird über den experimentellen Charakter der Therapie unterrichtet und gibt seine Einwilligung zur Behandlung. Um dem Patienten die Behandlungsschritte und, noch wichtiger, das Behandlungsergebnis zu zeigen, wurden diagnostische Modelle hergestellt. Beide Frontzahngruppen wurden aufgewachst (Abb. 4). Dabei orientierte sich die Zahntechnikerin an rein ästhetischen Kriterien.
Die Fotos und Modelle wurden mit dem Patienten besprochen und anhand dessen die geplante Vorgehensweise besprochen. Vom Wax-up wurden mehrere Silikonschlüssel angefertigt. Zwei davon dienten zur Herstellung des Mock-ups. Zwei weitere wurden für den inzisalen Aufbau eingesetzt (Abb. 5). Der Aufbau der Inzisalkanten erfolgte sukzessive mithilfe der reduzierten Silikonschlüssel. Diese wurden so gestaltet, dass sie leicht die Inzisalkante des Wax-ups überlappen (Abb. 6). So konnte man den Silikonschlüssel als Matrize einsetzen. Die Rekonstruktion der Inzisalkanten beider Frontzahngruppen erfolgte in einer Sitzung (Abb. 7). Im Anschluss wurden beide Kiefer abgeformt und am gleichen Tag eine Okklusionsschiene hergestellt, sodass der Patient unmittelbar nach der Behandlung die Aufbauten schützen konnte.
Die Behandlungsmethode ist als experimentell zu bewerten. Das Follow-up nach sechs Monaten (Abb. 8) zeigt ein zufriedenstellendes Zwischenergebnis. Alle Rekonstruktionen befinden sich noch in situ. Der Patient, motiviert durch das Behandlungsergebnis, berichtet, die Okklusionsschiene jede Nacht zu tragen.
Fazit
Der Therapieansatz zeigt viele Vorteile. Das oberste Ziel, gesunde Zahnsubstanz maximal zu erhalten, ist geboten! Die Behandlungsdauer/-zeit ist überschaubar – in nur einer Sitzung konnten alle Inzisalkanten aufgebaut werden. Die Behandlungskosten sind gering, da keine teuren Laborkosten entstehen – lediglich die Kosten für die diagnostischen Modelle und das Wax-up. Die Rekonstruktion kann ohne örtliche Betäubung durchgeführt werden. Und was passiert, wenn die Rekonstruktionen nicht halten? Dann haben wir wieder die Ausgangssituation: Gut erhaltene und gesunde eigene Zahnsubstanz, die so wie oben beschrieben wieder aufgebaut werden kann! Das kann jedoch nur mit dem Einverständnis (!) und guter Zusammenarbeit des Patienten funktionieren. Und das gilt für alle unsere Therapien!