Endodontologie 20.02.2020
Minimalinvasive Easy-Guided Wurzelspitzenresektion
share
Im Zeitalter der Implantologie kann ein kranker Zahn mit hohen Erfolgsprognosen durch ein Implantat ersetzt werden. Dennoch informieren sich Patienten heutzutage sehr intensiv über alternative Behandlungsmöglichkeiten, mit der Motivation, den eigenen Zahn zu erhalten. Dabei ist die Wurzelspitzenresektion (WSR) in der Endodontie ein wichtiger Bestandteil zur Bewahrung der natürlichen Dentition.
Die minimalinvasive Easy-Guided WSR ist ein sicheres, schnelles und schonendes Verfahren zur Wurzelspitzenresektion (WSR). Vor allem bei komplizierten Fällen stellt die Technik ein sehr gutes Hilfsmittel zur Vermeidung von Komplikationen und zur Erhöhung der Langzeitprognose eines erkrankten Zahns dar. Der hier geschilderte Patientenfall zeigt die Planung und das operative Vorgehen bei einer minimalinvasiven Easy-Guided WSR.
Endodontie
Die Endodontie beschäftigt sich mit der Ätiologie, Pathologie, Diagnose und Therapie von Erkrankungen der Zahnpulpa, des umliegenden Dentins und periradikulären Gebiets. Ist die Pulpa eines Zahns irreversibel geschädigt, ist eine Wurzelkanalbehandlung indiziert. Um eine erfolgreiche Therapie zu erzielen, sind die möglichst vollständige Entfernung von Pulpagewebe und Mikroorganismen sowie die dichte Obturation des Wurzelkanals von Bedeutung. Hierzu bedarf es neben der mechanischen Entfernung insbesondere der chemischen Desinfektion des Wurzelkanalsystems. Wegen der komplexen Anatomie des Endodonts mit Seitenkanälchen und Isthmen ist eine vollständige Sterilisation in der Regel nicht möglich.15 Schlägt die orthograde Wurzelkanalfüllung fehl, wurde eine Revision ohne Erfolg durchgeführt oder ist eine Revision der Primärbehandlung nicht möglich, so ist die WSR das Mittel der Wahl für den Zahnerhalt.
Wurzelspitzenresektion
Eine endodontisch-chirurgische Behandlung in Form einer WSR wurde das erste Mal 1843 von Antoine Malagou Désirabode in Frankreich praktiziert.7 Die klassische WSR in der Neuzeit erzielte eine Erfolgsquote von maximal 59 Prozent. Dabei wurde die Wurzelspitze nur mit bloßem Auge und mithilfe von Fräsen abgetrennt. Selten erfolgte eine retrograde Füllung mit Amalgam.21 Die WSR verbesserte sich in den letzten 20 Jahren durch moderne chirurgische Techniken und Instrumente. Vor allem die Sehvergrößerung und die optimale Ausleuchtung durch die Einführung des Operationsmikroskops hat die WSR enorm vorangetrieben.11,18 Zusätzlich hat die Einführung von grazilen Ultraschallspitzen, mikrochirurgischen Instrumenten und besseren Wurzelkanalfüllmaterialien die Prognose erheblich verbessert. Durch diese Neuerungen sind die Erfolgsraten der mikrochirurgischen WSR in Studien mit 94 Prozent als herausragend zu bezeichnen.21
Zur Beurteilung des Zustands eines Zahns und der Qualität einer Wurzelkanalbehandlung werden meist zweidimensionale Röntgenbilder angefertigt. Diese Art der Beurteilung ist durch das Fehlen der dritten Dimension limitiert und reduziert die Aussagekraft für pathologische Veränderungen.1,2,16 Durch die digitale Volumentomografie (DVT) lassen sich die anatomischen Strukturen und pathologische Veränderungen sehr gut beurteilen.6 DVTs sind somit dem zweidimensionalen Röntgenbild überlegen,4 da sie schon vor der Behandlung eine viel bessere Einschätzung über die Notwendigkeit des Eingriffs, das Risiko und die Erfolgswahrscheinlichkeit zulassen.
Die Informationen des dreidimensionalen Bilds zeigen uns eine genaue Struktur des Knochens, der Wurzel, Wurzelkanalanatomie und des parodontalen Ligaments.4,28 Somit werden in höherem Maße überflüssige und nicht Erfolg versprechende WSR vermieden. Dennoch berichten zahlreiche Endodontiespezialisten, angehende Endodontologen oder endodontisch versierte Zahnärzte, trotz des wissenschaftlichen und technischen Fortschritts, über Unsicherheiten gegenüber der chirurgischen Endodontie. Die Risiken einer Operation, das techniksensitive Vorgehen und das oft schwierige Auffinden der Wurzelspitze bei einer mikrochirurgischen WSR hält viele Kollegen von dieser Behandlung in der eigenen Praxis ab und führt zu Überweisungen zum Chirurgen. Von großem Vorteil ist es jedoch, wenn der Endodontologe oder der endodontisch gut ausgebildete Zahnarzt die Wurzelspitzensektion selbst routiniert durchführen kann, da er sich mit dem Endodont bestens auskennt und das komplexe anatomische Wurzelkanalsystem zu behandeln weiß.
Diese Bedenken haben wir ernst genommen. Sie waren ein Grund, die minimalinvasive Easy-Guided WSR in den letzten vier Jahren zu entwickeln. Die schablonengeführte WSR sorgt für einen minimalinvasiven Zugang zum Apex und die genaue Abtrennung der Wurzelspitze in einem Behandlungsschritt. Die virtuelle Planung am Computer kann die Operation vor dem eigentlichen Eingriff simulieren und minimiert das Risiko der Verletzung wichtiger anatomischer Strukturen. Bei der präoperativen Aufklärung erhält der Patient so viel detailliertere Informationen bezüglich der Risiken des Eingriffs. Letztendlich reduziert die minimalinvasive Operationsmethode das Trauma und die postoperativen Beschwerden.Es kann schon eine große Herausforderung sein, bei der Osteotomie die Wurzelspitze zu finden. Eine großflächige Suche nach der Wurzelspitze erhöht den Verlust an Knochensubstanz mit allen negativen Folgen. Vor allem bei einer dicken Knochenwand kann der Osteotomiedefekt sehr großflächig werden. Des Weiteren ist es schwierig, die Wurzelspitze so abzutrennen, dass die optimale Resektionslänge von empfohlenen 3 mm eingehalten wird.11 Ebenso ist es eine Herausforderung, den optimalen Resektionswinkel von 0 bis 10 Grad zu gewährleisten.11 Im Gegensatz zu früheren klassischen Operationsmethoden mit einem Resektionswinkel von 45 bis 60 Grad zeigt die moderne Technik Vorteile. Durch den geraden Eintrittswinkel wird weniger Knochen entfernt. Die Wahrscheinlichkeit eines übersehenen Kanals verringert sich und weniger Dentinkanälchen werden freigelegt. Die Einhaltung des optimalen Resektionswinkels sowie das Erreichen der geforderten Resektionslänge ist handgeführt schwierig umsetzbar und birgt zahlreiche Fehlerquellen.
Diese Probleme konnten mit der minimalinvasiven Easy-Guided WSR gelöst werden. Resektionswinkel und -länge werden am Computer bestimmt und bei der Operation eingehalten. Der Tiefenanschlag des Bohrers oder der Fräse sorgt dafür, dass die am Computer eingegebene Osteotomietiefe erreicht wird.
Mit der Easy-Guided WSR ist die Bearbeitung mehrerer Wurzelspitzen gleichzeitig möglich, auch von palatinal. Die Bohrhülsen sind individuell im Durchmesser und in der Abwinkelung planbar, damit dem reduzierten Platzangebot im posterioren Mundraum Rechnung getragen wird. Eine Verbreiterung am Ende der Bohrhülse sorgt dafür, dass auch breite Wurzeln abgetrennt werden können oder bei Bedarf die resezierte Spitze geglättet werden kann. Spezielle Kühlungsöffnungen und/oder ein spezieller Kühlungsanschluss verhindern eine Erhitzung des Knochens. Die Schablone kann sterilisiert werden, was aus infektionsprophylaktischer Sicht unabdingbar ist.
Falldarstellung
Die 33-jährige Patientin stellte sich mit Aufbissbeschwerden am Zahn 25 bei uns in der Praxis vor. Die Wurzelkanalbehandlung war nach der Primärbehandlung beim Hauszahnarzt nicht symptomlos und wurde daher revidiert. Anschließend erfolgte die Kronenversorgung. Die allgemeinmedizinische Anamnese ergab eine nachgewiesene Allergie gegen Penicillin. Die Patientin nahm keine regelmäßigen Medikamente ein und rauchte etwa zehn Zigaretten am Tag.
Nach eingehender klinischer und radiologischer Befunderhebung und Diagnostik wurde die Patientin über die apikale Parodontitis am Zahn 25 und die erhöhte Taschensondierung im distalen Bereich aufgeklärt (Abb. 1). Das Verfahren der orthograden endodontischen Revisionsbehandlung, die damit verbundenen Risiken, der Aufwand und die zu erwartenden Erfolgsquoten einer solchen Behandlung wurden ihr erläutert. Da die Patientin einer erneuten Revision nicht zustimmte und sie die Krone nicht beschädigen lassen wollte, wurden ihr alternativ die WSR sowie eine Extraktion dargelegt. Sie entschied sich für die WSR.
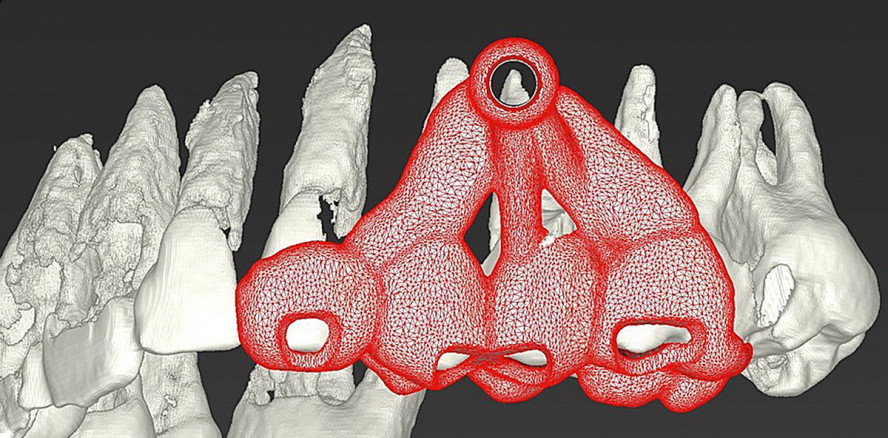
Die Patientin erhielt eine digitale Volumentomografie (3D Accuitomo 170, Morita) und wurde intraoral gescannt (TRIOS®, 3Shape). Auf dem DVT bestätigte sich die apikale Aufhellung am Zahn 25. Die Wurzelspitze war mit einer dicken vestibulären Knochenwand umgeben und lag in unmittelbarer Nähe zum Sinus maxillaris. Daher entschieden wir uns für die minimalinvasive Easy-Guided WSR. Die vorhandenen DICOM- und STL-Daten wurden genutzt, um mithilfe der Planungssoftware (coDiagnostiX®, Dental Wings) die Operation am Computer zu planen und die Easy-Guided WSR-Schablone herzustellen (Abb. 2–4). Nach der Desinfektion des Mundraums mit CHX-Spüllösung 0,12 % und GUM® PAROEX® (Sunstar) erfolgte die Applikation von 2 ml des Lokalanästhetikums Ultracain® D-S forte 1 : 100.000 (Sanofi-Aventis). Der Adrenalinzusatz sorgt dabei für eine suffiziente Blutstillung. Die Schablone wurde eingesetzt und die Schleimhaut im Bereich der Bohrhülse eingezeichnet, um eine gute Orientierung für die Präparation des Mukoperiostlappens zu erhalten. Anschließend wurde die Inzision paramarginal an den Zähnen 23 bis 26 durchführt. Wie es in der Parodontalchirurgie üblich ist, wurde auf einen vertikalen Entlastungsschnitt verzichtet. Bei Bedarf kann stattdessen der Paramarginalschnitt nach distal oder mesial extendiert werden (Abb. 5).
Anschließend wurde die Schablone eingesetzt und fixiert (Abb. 6). In diesem Fall wurde ein Profilbohrer mit einer Größe von 2,8 mm zur Osteotomie benutzt. Der Tiefenanschlag betrug 8 mm. Der Bohrer wurde langsam, mit ausreichender Kühlung und in Pecking-Motion zum Tiefenanschlag geführt (Abb. 7), um eine Knochenerhitzung zu vermeiden.8
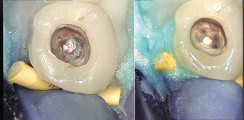
Nach Entfernung der Schablone wurde der Osteotomiebereich inspiziert und mit speziellen mikrochirurgischen Küretten (B&L Biotech) gereinigt (Abb. 8). Daraufhin folgte die retrograde Aufbereitung unter dem OP-Mikroskop (ZEISS) mit Ultraschallspitzen (B&L Biotech; Abb. 9). Nachdem der aufbereitete Bereich des Wurzelkanals mit ProRoot™ MTA (Dentsply Sirona) gefüllt wurde (Abb. 10 und 11), folgte der Nahtverschluss mit Prolene Monofil 6/0 (Ethicon). Das Abschlussröntgenbild zeigt die minimalinvasive Abtrennung der Wurzelspitze und eine dichte retrograde Wurzelkanalfüllung (Abb. 12). Nach fünf komplikationslosen und schmerzfreien Tagen wurden die Fäden entfernt. Das Röntgenbild nach sechs Monaten bestätigt den sehr guten Heilungsverlauf (Abb. 13). Die Patientin ist seit der Operation symptomlos und wird von ihrem Zahnarzt parodontologisch behandelt.
Diskussion
Die nichtchirurgische endodontische Therapie ist meist die Erfolg versprechendste Behandlungsoption bei einer persistierenden apikalen Läsion nach einer Wurzelkanalbehandlung.3,26,24 Jedoch ist ein apikaler chirurgischer Eingriff der Revision vorzuziehen, wenn die Revision nicht zum Erfolg führt oder schwer durchführbar ist. Wichtig wird die WSR bei Zähnen mit langem Wurzelstift, Kanälen mit einem frakturierten Instrument, nicht zu überwindenden „Ledges“ (Stufe im aplikalen Bereich der Außenkurvatur), einer Kanalblockade, Überfüllung, harten Wurzelkanalfüllmaterialien, einer erforderlichen Biopsie oder erfolglosen Revisionen bzw. zu hohem Kosten-Nutzen-Risiko für diese.10
Auch in diesem Fall wurde auf die nochmalige Revision verzichtet, da die Patientin ihre neue intakte Krone nicht zerstört haben wollte. Weiterhin hatte sie bereits schlechte Erfahrungen mit der Primärtherapie und Revision gemacht, sodass sie die WSR bevorzugte. Deren Wichtigkeit ist nicht zu unterschätzen und wurde in vielen Studien gezeigt.3,11,12,18,19,21,24,26
Das Ziel einer chirurgischen Intervention ist einerseits das „Korrigieren“ von Problemen und andererseits die Elimination eines entzündlichen Prozesses, der nicht mit einer konventionellen endodontischen Therapie behoben werden kann.5 Die Therapie fokussiert sich auf die Beseitigung der Ursache für eine persistierende oder sekundäre intrakanaläre Infektion.24 Auch mit einer sorgfältig durchgeführten Wurzelkanalbehandlung können Bakterien im komplexen Wurzelkanalsystem verbleiben: in Dentinkanälchen, Unebenheiten, Isthmen und im apikalen Delta.
Extraradikuläre Kolonien von Mikroorganismen können durch eine konventionelle endodontische Behandlung oder durch die körpereigene Abwehrreaktion nicht eliminiert werden und sorgen somit für einen endodontischen Misserfolg. Siquiera und Lopes untersuchten die apikale Wurzeloberfläche von unbehandelten Zähnen mit einer chronischen apikalen Parodontitis.23 Sie zeigten, dass sich in 4 Prozent der Fälle Bakterien in Kolonien entwickelten. Ricucci und Siqueira fanden bei behandelten und unbehandelten Zähnen mit einer apikalen Parodontitis in 6 Prozent der Fälle einen Biofilm.17
Nair et al. stellten in ihrer Studie fest, dass bei Überpressen der Wurzelkanalfüllung über den Kanal hinaus ohne Anwesenheit von Mikroorganismen eine persistierende chronische Entzündung in Form von mehrkernigen Riesenzellen entstehen kann, besonders, wenn die Füllung irritierende Substanzen enthält.13 1999 fand Nair, dass Cholesterinkristalle in großen Defekten die Läsionen verstärken können und die Heilungschancen vermindern. Er empfahl eine chirurgische Behandlung.14 In 96,8 Prozent der Fälle wurde eine komplette Ausheilung der Lamina dura in einem durchschnittlichen Zeitraum von 7,2 Monaten nach der WSR festgestellt.
Die apikale Versiegelung einer resezierten Wurzel ist für die Ausheilung einer periapikalen Läsion von höchster Wichtigkeit. Die Bakterien im Wurzelkanalkomplex werden durch die WSR nicht entfernt. Die Anwendung von desinfizierenden Spülungen ist wegen der Nähe des Neoapex zum Knochen kaum möglich. So werden die im Kanal verbliebenen Bakterien eingeschlossen und vom Gewebe um den Neoapex isoliert. Damit ist das pathogene Potenzial des Zahns nicht mehr präsent. Trotzdem können Bakterien auch noch nach Jahren ihre Pathogenität ausüben. Viera et al. zeigten in einem Case Report, dass Bakterien in den Dentintubuli zwölf Jahre nach einer WSR eine Läsion verursachen können.28 Andere Gründe (Frakturen, koronale Undichtigkeiten usw.) für die Entstehung einer erneuten apikalen Parodontitis konnten ausgeschlossen werden.
Die Studie bekräftigt die Tatsache, dass die Isolierung der Bakterien vom umgebenden Gewebe und damit die Vermeidung der Immunantwort auf die Bakterien oder deren Produkte von größter Bedeutung ist. Eine Undichtigkeit des Füllmaterials kann schnell zu einer Entzündungsantwort führen und damit zu einem Scheitern der WSR, bis hin zum Verlust des Zahns. Nur dauerhaft dichte Materialien sind für die Verwendung als retrogrades Füllmaterial sinnvoll und führen langfristig zu einem stabilen guten Ergebnis.9
In der Endodontie hat der Werkstoff Mineral Trioxid Aggregat (MTA) für eine Veränderung gesorgt. MTA wurde Mitte der 1990er-Jahre für die Zahnmedizin entdeckt. Die Anwendung zeigte höhere Erfolgswahrscheinlichkeiten bei der endodontischen Chirurgie im Vergleich zu anderen Materialien.21 Bei der Fallpräsentation wurde zur retrograden Füllung ebenfalls MTA verwendet.
2006 verglich Tsesis die traditionelle (45 Grad Resektionswinkel, Retropräparation mit Bohrern und ohne Vergrößerungshilfe) mit der modernen Wurzelspitzenresektion (kein Resektionswinkel, Retropräparation mit Ultraschallinstrumenten und einem OP-Mikroskop).26 Die moderne Technik erzielte eine Heilungsquote von 91,1 Prozent, die traditionelle Methode nur 44 Prozent. Auch Maddalone und Gagliani fanden eine Ausheilungswahrscheinlichkeit der apikalen Läsion bei der modernen WSR nach drei Jahren von 92,5 Prozent.12 2011 zeigte sich in der Studie von Song et al. eine Erfolgsrate von 92,9 Prozent nach acht Jahren bei der Anwendung der mikrochirurgischen Wurzelspitzenresektion.24
Setzer et al. bestätigten das Ergebnis in ihrem systematischen Review. Die moderne mikrochirurgische WSR brachte im Durchschnitt eine Erfolgsquote von 95 Prozent.21 Die Methode kann im Sinne der minimalinvasiven Therapie durchgeführt werden. Dies trifft auf Zähne zu, die mit dem Anzeichen einer apikalen Ostitis, jedoch suffizient erscheinenden Wurzelkanalfüllungen versorgt sind, insbesondere wenn die Suprastruktur fehlerfrei erscheint.19 Mit dieser Erfolgsquote ist die WSR prognostisch nicht schlechter als die Alternativversorgung mit einem Implantat.
Ein notwendiger Schritt für die Easy-Guided WSR ist die Erstellung eines DVTs. Hierbei spielt die Abwägung der Strahlenbelastung eine bedeutende Rolle. Auch bei der Anwendung des DVTs gilt das ALARA-(As Low As Reasonably Achievable-)Prinzip. Demzufolge sollte der gesundheitliche Nutzen bei der Anwendung von Röntgenstrahlung immer überwiegen. Durch ständige Verbesserungen der Röntgensensoren konnte die benötigte Strahlendosis zudem deutlich reduziert werden. Die S2k-Leitlinie „Dentale digitale Volumentomographie“ aus dem Jahre 2013 durch die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) besagt:20
„Die kleinvolumige und hochauflösende dentale digitale Volumentomographie kann in einzelnen Fällen zur Planung endodontologisch-chirurgischer Behandlungen indiziert sein, insbesondere dann, wenn erschwerende Faktoren, wie die Gefährdung anatomischer Nachbarstrukturen, vorliegen.“ Dabei soll das Field of View (FOV) so klein wie möglich und so groß wie nötig gestaltet werden. Durch unsere Empfehlung, die Easy-Guided WSR bei komplexen Fällen anzuwenden, wird die Leitlinie eingehalten. Für die Planung und die Durchführung der Operation benötigt man nur ein kleines FOV. Der Nutzen der dreidimensionalen Aufnahme ist bei der komplexen WSR sehr hoch und die Aussagekraft im Vergleich zu einem zweidimensionalen Röntgenbild deutlich besser.
Der hier vorgestellte Fall zeigt die Weiterentwicklung der modernen mikrochirurgischen WSR. Diese sicherere und vorhersagbarere Methode mit der minimalinvasiven Easy-Guided WSR kommt vor allem bei komplexeren anatomischen Fällen infrage, wie Kieferhöhlennähe, eine nah gelegene Arteria palatina, geringes Platzangebot im posterioren Bereich und eine geringe Distanz zu den Nerven N. mentalis oder N. alveolaris inferior.
In unkomplizierteren Fällen sollte auf die moderne Standardtherapie zurückgegriffen werden. Lässt sich die Wurzelspitze schnell finden, etwa bei großvolumigen Entzündungen oder dünnen Knochenlamellen, durch die die Wurzel direkt sichtbar ist, muss keine aufwendige und kostenintensive Schablonenherstellung zum Einsatz kommen.
Das Verfahren der Easy-Guided WSR ist vielfältig einsetzbar. Mit der Schablone ist es beispielsweise auch möglich, einen Punch (Stanze) zu präparieren und auf die Lappenbildung zu verzichten. Da der Punch in der Mukosa gebildet wird, sind Narbenbildung und schmerzhafte Wundheilung häufig nicht zu vermeiden, was eher für eine Lappenbildung spricht. Die Gestaltung der Schablone ist sehr flexibel. Mehrere Bohrhülsen lassen sich bei Bedarf integrieren, sowohl vestibulär als auch oral. Eine Negativimpression der Gegenbezahnung hilft, die Schablone durch die Antagonisten zu fixieren. Sinnvoll ist – dies wurde hier nicht gezeigt – einen kleinen Wall unterhalb der Bohrhülse zu gestalten, um den Mukoperiostlappen abzuhalten. Mittlerweile verwenden wir mehrere Öffnungen an der Bohrhülse zur sekundären Kühlung. Eine weitere Neuerung ist die Anschlussmöglichkeit einer Kühlflüssigkeitsleitung zur verbesserten Kühlung des Bohrers. Die Entwicklung spezieller Instrumente für dieses System wird bald abgeschlossen sein, um die Operation möglichst minimalinvasiv mit speziellen Fräsen, Profil- und Trepanbohrern auch im posterioren Bereich des Mundraums ohne Schwierigkeiten durchführen zu können.
Mit dieser Methode kann annähernd exakt die empfohlene Resektionslänge von 3 mm in einem Winkel von 0 bis 10 Grad senkrecht zur Längsachse der Wurzel eingehalten werden. Damit werden nach Kim 98 Prozent der apikalen Ramifikationen und 93 Prozent der lateralen Kanäle entfernt.11
Fazit
Die Easy-Guided WSR ist eine schnelle und sichere Methode der Wurzelspitzenresektion und lässt sich leicht in den Praxisalltag integrieren. Die zusätzlich entstehenden Kosten sollten vorab mit dem Patienten besprochen werden.
Die vollständige Literaturliste gibt es hier.
Dieser Beitrag ist im Endodontie Journal erschienen.
Fotos: Dr. med. dent. Dieter Deußen, M.Sc., M.Sc., M.Sc., M.Sc.