Endodontologie 04.11.2013
Resorptionen nach Frontzahntraumata
share
Frontzahntraumata sind häufig und gehören zu den wenigen echten Notfällen in der Zahnarztpraxis. Aufgrund der Beteiligung verschiedener anatomischer Strukturen stellen sie stets komplexe Behandlungsfälle dar. Im folgenden Fallbericht soll auf die Verletzungen des parodontalen Gewebes eingegangen werden, da diese in der Hauptsache mit der Gefahr einer Resorption einhergehen.7
Epidemiologische Studien haben gezeigt, dass rund 50 % aller Schulkinder ein Frontzahntrauma der permanenten Zähne vor ihrem Schulabschluss erleiden. Konträr hierzu geben die Mehrheit der niedergelassenen Zahnärzte in Deutschland an, dass Frontzahntraumata ein seltenes Ereignis in ihrer Praxis darstellen. Es liegt die Vermutung nahe, dass die relativ geringe Fallzahl im täglichen Praxisablauf möglicherweise keine ausreichende Basis bietet, um praktische und theoretische Expertise für eine konstant erfolgreiche Behandlung auf dem Gebiet der Frontzahntraumata zu entwickeln.6,13,15
In einer Studie von Krastl wurde das theoretische und praktische Wissen deutscher Zahnärzte zu Frontzahntraumata untersucht. Die befragten Zahnärzte schätzten ihr Wissen zur Therapie dabei durchaus als hoch und ausreichend ein. Die Ergebnisse der Untersuchung zeigten jedoch gravierende Wissenslücken, woraus geschlossen werden kann, dass durchaus Optimierungsbedarf in der flächendeckenden zahnmedizinischen Versorgung bei Traumata bestehen dürfte. Internationale Studien bestätigen diese Ergebnisse auch für andere Länder, unabhängig von deren Entwicklungsstand. Vor allem das Wissen über die biologischen Grundlagen, die zur Ausbildung externer Wurzelresorptionen führen, scheint inadäquat zu sein. Der Ausbildung der Zahnärzte in Traumasituationen dürfte demnach, berücksichtigt man die Ergebnisse der Untersuchungen, eine wichtige Rolle zukommen, um Misserfolge bei den oft komplexen Ausgangssituationen zu verhindern.7,15,25
Klassifikation und Epidemiologie der Frontzahntraumata
Untersuchungen zur epidemiologischen Verteilung zeigen, dass die höchste Inzidenzrate in der Kindheit liegt, während sie mit steigendem Alter kontinuierlich abnimmt. Nach Gassner sind die betroffenen Patienten in über 50 % der Fälle unter zehn Jahre alt. Mädchen und junge Frauen sind nach derzeitiger Datenlage deutlich seltener betroffen. Viegas untersuchte 2010, welche Faktoren prädisponierend für Frontzahntraumata sind. Hier konnte ein Zusammenhang zwischen erhöhtem Overjet und Traumata der Frontzähne gezeigt werden. Einige Studien ließen einen Zusammenhang zwischen Lippenschluss und Frontzahntraumata vermuten, allerdings ist die Datenlage hier nicht einheitlich. Ähnlich uneinheitlich sind die Ergebnisse beim sozioökonomischen Status. Während einige Studien keinen Zusammenhang darlegen konnten, konnte Marcenes für Brasilien eine gesteigerte Prävalenz für höhere soziale Schichten nachweisen. Sowohl in der ersten als auch in der zweiten Dentition sind statistisch die mittleren Incisivi des Oberkiefers am häufigsten betroffen.4,10,17,23
Tabelle 1 zeigt eine Übersicht über verschiedene Traumaformen und die beteiligten anatomischen Strukturen. Die Klassifikation beruht auf den Richtlinien der WHO.
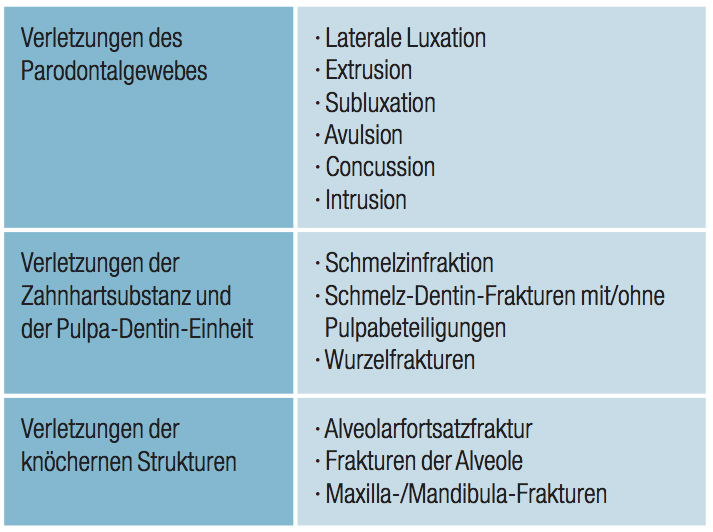
Tabelle 1: Formen bei Frontzahntraumata und die betroffenen anatomischen Strukturen.
Fallbericht
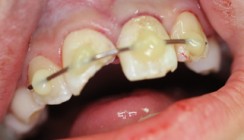
Jede Form der Luxation führt zu einer Verletzung des Parodontalgewebes. In Untersuchungen wird eine Häufigkeit von 15–61 % für diese Art von Verletzungen innerhalb der Frontzahntraumata angegeben.1 Der folgende Fall soll den Behandlungsablauf eines Patienten nach einem Sturz während des Schulsports darstellen. Dieser Fall zeichnet sich dadurch aus, dass er zeigt, wie eng Erfolg und Misserfolg bei einem komplexen Frontzahntrauma zusammenliegen können. Der Patient T. L., neun Jahre, stellte sich im Januar 2012 nach schwerem Frontzahntrauma, das er sich im Rahmen einer Sportveranstaltung zugezogen hatte, vor. Der Befund zeigte eine Avulsion der Zähne 21,22 und 63, Risswunden der marginalen Gingiva verstibulär und palatinal sowie eine Fraktur des palatinalen Teils des Alveolarfortsatzes. Abbildung 1 und 2 zeigen die klinische Situation zur Zeit der Erstvorstellung des Patienten.
Der Allgemeinzustand des Patienten war stabil, weitere Verletzungen des Gesichtsschädels, beziehungsweise ein Schädel-Hirn-Trauma, konnten durch eine neuro- und radiologische Untersuchung ausgeschlossen werden. Die Zähne 21 und 22 wurden unmittelbar nach Avulsion im Dentosafe (Fa. Medice, Iserlohn) gelagert. Vom Unfall bis zur Versorgung des Frontzahntraumas verging circa eine Stunde. Zunächst wurde zur weiteren Diagnostik eine Aufbissaufnahme angefertigt. Während die Alveole des Zahnes 21 intakt aussah, ließ sich bei der Alveole des Zahnes 22 eine traumabedingte Deformation vermuten (Abb. 3). Nach Entfernung des Zahnes 63 wurde die palatinale, keratinisierte Gingiva mit dem frakturierten Teil des Alveolarfortsatzes mit vier Nähten über die Papillen nach vestibulär fixiert, um die Alveolen und die Weichgewebsmorphologie für die Reposition der Zähne rekonstruieren zu können. Während der Zahn 21 in der ursprünglichen Position reponierbar war, konnte der Zahn 22 nicht ohne Weiteres repositioniert werden, da dies, wie schon röntgenologisch vermutet wurde, durch die starke Deformation der Spongiosa nicht möglich war. Die Alveole des Zahnes 22 wurde aus diesem Grund mit einem Beinschen Hebel so chirurgisch rekonstruiert, dass der Zahn wieder ästhetik- und funktionsgerecht replantiert werden konnte. Die Zähne 21 und 22 wurden, nach Einlage in eine Doxycyclinlösung, mit einer semirigiden Schiene (TTS Schiene, Fa. Medartis, Basel) von Zahn 12 auf Zahn 64 geschient. Die Verletzungen der marginalen Gingiva wurden mit Nähten der Stärke 5,0 versorgt. Abbildung 4 und 5 zeigen die Situation nach Replantation und Schienung. Nach sieben Tagen wurden die Nähte entfernt und die endodontische Therapie der Zähne 21 und 22 durchgeführt. Das nekrotische endodontische Gewebe wurde mit Handinstrumenten entfernt und die apikale Region der Zähne mit Lightspeed SLX (Fa. SybronEndo, Orange, USA) aufbereitet. EDTA-Lösung, NaOCl 3,5 % und CHX dienten zur chemischen Desinfektion und wurden ultraschallaktiviert eingesetzt. Bei beiden Zähnen wurde eine medikamentöse Einlage mit Ledermix (Fa. RIEMSER Pharma, Greifswald) für eine Woche platziert. Zahn 21 wurde in den apikalen 2 mm mit MTA, der koronale Teil des Wurzelkanals mit Guttapercha im vertikalen Kondensationsverfahren gefüllt. Zahn 22 erhielt eine medikamentöse Einlage aus Jodoform und Kalziumhydroxid (MAGIPEX, Fa. LOSER, Leverkusen). Beide Zähne wurden adhäsiv mit Komposit verschlossen. Abbildung 6 zeigt die Röntgenkontrollaufnahme nach Obturation der Kanäle. Im Rahmen der nächsten Kontrolluntersuchungen drei, sechs und acht Wochen postoperativ wurden Sondierungstiefen erhoben. Die Werte sind in Tabelle 2 dargestellt. Auffallend waren hier die in der dritten Woche postoperativ gemessenen, sehr hohen Sondierungstiefen palatinal der Zähne 21 und 22. Im Laufe der nächsten Wochen normalisierten sich diese aber wieder auf ein physiologisches Niveau. Der Patient war in dieser Phase ohne klinische Beschwerden. Die Regeneration der Weichgewebssituation verlief komplikationslos ohne Bildung von Narbengewebe (Abb. 7).
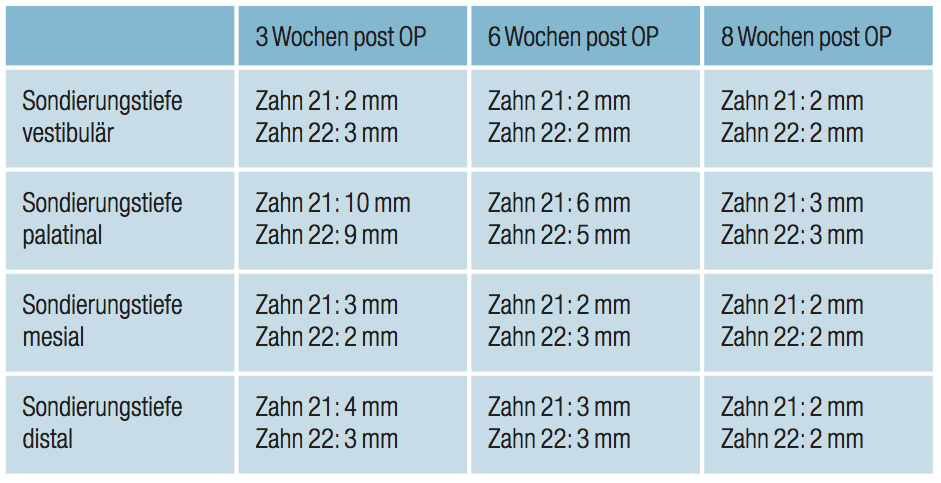
Tabelle 2: Erhobene Sondierungstiefen drei, sechs und acht Wochen nach Trauma.
Acht Wochen postoperativ wurde die semirigide Schiene (TTS, Fa. Medartis, Basel) entfernt und die Lockerung der Zähne mit dem Periotest (Fa. Medizintechnik Gulden, Modautal) überprüft. Die Werte sind in Tabelle 3 dargestellt. Während direkt nach Entfernung der TTS-Schiene die Periotestwerte noch im physiologischen Bereich lagen, waren sie sechs Monate später negativ und ließen den Schluss zu, dass eine Ankylose in Verbindung mit resorptiven Prozessen vorhanden sein könnte. Die Röntgenaufnahme bestätigte diese Vermutung: radiologisch zeigte sich eine externe Resorption an der Wurzel des Zahnes 22. Die Abbildungen 8 bis 10 geben einen Überblick über den klinischen und radiologischen Zustand nach Entfernung der Schienung. Der Patient wurde im Laufe des folgenden Jahres alle drei Monate zur Nachkontrolle einbestellt. Hier zeigte sich eine deutliche Progredienz der Resorption des Zahnes 22, während am Zahn 21 radiologisch keine prognoselimitierenden resorptiven Prozesse zu erkennen sind. Drei Monate nach Entfernung der Schiene war bereits gut eine Resorption der Wurzel des Zahnes 22 zu erkennen, ein Jahr später, im Januar 2013 war die Wurzel vollständig resorbiert. Abbildung 11 und 12 zeigen den radiologischen Zustand nach drei und zwölf Monaten.
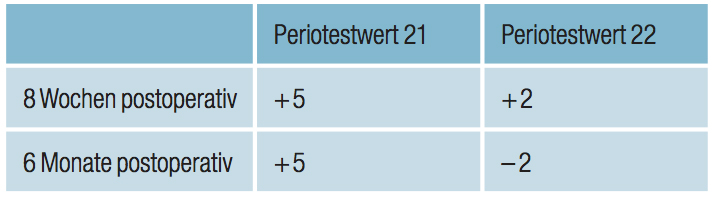
Tabelle 3: Periotestwerte acht Wochen und sechs Monate nach Trauma.
Diskussion
Grundsätzlich können infolge eines Frontzahntraumas Oberflächenresorptionen, zervikale Resorptionen, entzündliche Resorptionen und Ersatzresorptionen auftreten. Viele Studien zu dentalen Traumata haben die verschiedenen Resorptionen in ihren Ergebnissen nicht einzeln ausgewertet. Eine Differenzierung ist hingegen sinnvoll, da sie sich in Pathologie und Prognose stark unterscheiden. Radiologisch ist eine Resorption nachweisbar, wenn 60–70 % des mineralisierten Gewebes verloren sind.3,22 Eine von Herrmann 2012 durchgeführte Studie zeigte, dass Oberflächenresorptionen häufiger bei lateralen als bei extrusiven Luxationen auftreten und vor allem die Wurzelspitze betroffen ist. Der Grund hierfür könnte die hohe Krafteinwirkung bei lateralen Luxationen auf die apikale Region sein. Denkbar ist auch, dass durch eine mögliche traumabedingte infizierte Nekrose der Pulpa die osteoklastische Aktivität, besonders im apikalen Drittel, stimuliert wird. In solchen Fällen könnte histologisch also eine Mischform zwischen Oberflächenresorption und entzündlicher Resorption vorliegen. Per se stellt die Oberflächenresorption keinen Faktor dar, der die Langzeitprognose eines Zahnes reduziert, da sie sich selbstlimitierend verhält. Verschiedene Untersuchungen konnten zeigen, dass Oberflächenresorptionen deutlich häufiger vorkommen als entzündliche Resorptionen und Ersatzresorptionen. Letztere treten eher bei lateralen als bei extrusiven Luxationen auf.12,22 In Langzeitstudien werden für avulsierte Zähne Langzeitüberlebensraten von 50–70 % genannt. Hier stehen entzündliche Resorptionen und Ersatzresorptionen als limitierender Faktor im Vordergrund. Sollten diese nach Avulsion auftreten, gehen die Zähne, nach derzeitiger Datenlage, in einem Zeitraum zwischen drei und fünf Jahren verloren. Ein weiterer großer Risikofaktor für entzündliche Resorptionen und Ersatzresorptionen scheinen Traumata zu sein, die mit einem intrusiven Vektor auf die Zähne einwirken. Bei dieser Verletzungsart wird offensichtlich das parodontale Ligament und dessen Zellen besonders geschädigt.2,7–9 Für den Fall, dass das pulpale Gewebe im Rahmen des Traumas bakteriell infiziert wird, führen Toxine in den Dentinkanälchen zur Stimulation osteoklastischer Aktivität. Übereinstimmend weisen viele Studien eine endodontische Therapie des betroffenen Zahnes als prophylaktische, beziehungsweise therapeutische Maßnahme bei entzündlichen Resorptionen aus. Falls die Eliminierung des Entzündungsreizes durch eine Wurzelkanalbehandlung nicht rechtzeitig erfolgt, muss mit einem rasch progredienten Verlauf der Resorption gerechnet werden. Abbildung 13 und 14 zeigen in diesem Zusammenhang einen Fall, bei dem die notwendige Wurzelkanalbehandlung mit einer Verzögerung von acht Wochen post Trauma eingeleitet wurde. In Bezug auf eine Ankylose haben Zähne, die unter günstigen Bedingungen replantiert wurden, in der Regel eine gute Prognose. Hierzu zählen ein möglichst vitales desmodontales Gewebe, die Integrität des Wurzelzementes und minimale bakterielle Kontamination. Diese Faktoren stehen in direktem Zusammenhang mit der Zeit, die zwischen Avulsion und Replantation vergeht und die Art und Weise, wie der Zahn gelagert wurde.7,14,18,19 Obwohl die Wurzelkanalbehandlung in dem geschilderten Fall bei den Zähnen 21 und 22 eine Woche nach der Replantation eingeleitet wurde und die extraorale Zeit der Zähne sehr kurz war, konnte der resorptive Prozess an Zahn 22 nicht verhindert werden. Entzündliche Resorptionen und Ersatzresorptionen in Zusammenhang mit Alveolarfortsatzfrakturen wurden beschrieben, allerdings spielen hier möglicherweise auch der Verlust der ursprünglichen knöchernen Alveole und die notwendige knöcherne Modellation vor Replantation eine Rolle. Die derzeitige Datenlage aus wissenschaftlichen Untersuchungen ermöglicht in diesem Zusammenhang allerdings keine Aussage.5,7 2013 wurde von Kumar, Logani und Shah eine Studie veröffentlicht, die die Rolle von Dentin Sialoprotein in Zusammenhang mit resorptiven Prozessen der Wurzel in Verbindung mit Frontzahntraumata untersucht. Dentin Sialoprotein ist ein Protein, das in Mineralisationsvorgängen von Dentin, speziell in der initialen Phase, eine wichtige Rolle spielt. Auch bei resorptiven Prozessen kommt es in der Sulkusflüssigkeit vor und kann mit verschiedenen Nachweismethoden, wie dem ELISA-Test, identifiziert und quantifiziert werden. Die Studie zeigte, dass nach erfolgter endodontischer Therapie die Konzentration von Sialoprotein in der Sulkusflüssigkeit sank, was deren Nutzen bei der Therapie entzündlicher Wurzelresorptionen zeigt. Auch bei vitalen Zähnen sank der Proteinspiegel rasch ab. Dies unterstreicht die selbstlimitierenden Eigenschaften der einfachen Oberflächenresorptionen. Im Falle einer Ersatzresorption mit Ankylose führte die endodontische Behandlung nicht zum Absinken des Proteinspiegels, was sich klinisch in dem progressiven Charakter der ankylotischen Prozesse ausdrückt. Verschiedene Studien konnten zuvor schon signifikant nachweisen, dass die Quantifizierung des Proteins zur frühen Diagnostik von Wurzelresorptionen in Rahmen kieferorthopädischer Bewegungen verwendet werden kann. Nach den Ergebnissen von Kumar ist Dentin Sialoprotein auch in Zusammenhang mit Frontzahntraumata zur frühen und auch qualitativen Diagnostik von Resorptionen geeignet.11,16 In dem hier geschilderten klinischen Fall wurde eine antiresorptive Therapie lokal mit Doxycyclin durchgeführt. Außerdem erfolgte zusätzlich im Rahmen der endodontischen Therapie eine intrakanaläre Ledermixeinlage. Die extraorale Lagerungszeit der Zähne 21 und 22 war sehr kurz, da am Unfallort eine „Zahnrettungsbox“ (Dentosafe; Fa. MEDICE, Iserlohn) zur Verfügung stand. Die antiresorptive und kollagenasehemmende Wirkung der lokalen Doxycyclintherapie ist in Studien belegt. Bei Zähnen mit offenem Foramen apicale erhöht dies außerdem signifikant die Chance auf eine Revaskulation der Pulpa. Die lokale Gabe von Kortikosteroiden scheint ebenfalls eine antiresorptive Wirkung zu haben. Während die systematische Gabe von Doxycyclin zur Resorptionsprophylaxe ab zwölf Jahren indiziert ist, konnte die Wirkung von Kortikosteroiden bei systemischer Gabe in diesem Zusammenhang nicht bestätigt werden.7, 20 Diskutiert wird der antiresorptive Nutzen von Schmelz-Matrix-Proteinen (Emdogain, Fa. Straumann, Freiburg im Breisgau) in der Behandlung von avulsierten Zähnen. Diese wurden zur regenerativen Therapie parodontaler Defekte entwickelt und haben sich dort als effektiv herausgestellt. Im Falle von Avulsionen soll das enthaltende Amelogenin durch die Aktivierung der Mesenchymzellen, verloren gegangene desmodontale Zellen und Wurzelzement regenerieren und dadurch Ersatzresorptionen vermeiden. Mehrere Studien wurden hierzu durchgeführt. Filippi et al. untersuchten 2002 die Effektivität von Emdogain in der Therapie von ankylosierten Zähnen. Die Zähne wurden schonend extrahiert, die Wurzeloberfläche mit Emdogain behandelt und anschließend replantiert. Die Auswertung ergab, dass die Wahrscheinlichkeit, dass sich nach einem Jahr postoperativ keine neue Ankylose bildet, bei 66 % lag. Daraus kann der Schluss folgen, dass Emdogain in der Lage sein könnte, die Entwicklung einer Ankylose mindestens zu verzögern. Schjøtt konnte in einer Untersuchung 2006 diese Ergebnisse allerdings nicht bestätigen: Hier wurden, analog zur zuvor beschriebenen Studie, bereits ankylosierte Zähne replantiert, jedoch kamen auch avulsierte Zähne zur Auswertung, die nicht optimal gelagert wurden und zum Zeitpunkt der Untersuchung replantiert werden sollten. In beiden Fällen wurden die Wurzeloberfläche und die Alveole vor Replantation mit Emdogain behandelt. Sechs Monate postoperativ zeigten alle Zähne eine Ankylose. Um definitive, evidenzbasierte Aussagen zur Effizienz von Emdogain in der antiresorptiven Therapie machen zu können, fehlt bisher eine eindeutig wissenschaftliche Datenlage, basierend auf Studien mit klinischer und randomisierter Kontrollgruppe.9,21,24
Zusammenfassung
Der hier geschilderte Fall zeigt bei Zahn 22 eine außergewöhnlich schnell ablaufende Resorption, die trotz früher endodontischer Behandlung nicht limitiert werden konnte. Zahn 21 wurde unter nahezu gleichen Bedingungen versorgt wie Zahn 22, blieb aber bisher radiologisch ohne prognoselimitierenden Resorptionsbefund. Die Weichgewebssituation stellte sich ästhetisch und funktionell schon nach wenigen Wochen wieder auf den Ursprungszustand ein. Warum die Wurzel des Zahnes 22 in diesem Fall eine so rasant ablaufende Resorption erfahren hat, kann abschließend nicht geklärt werden. Sowohl extraalveoläre Zeit, Lagerung, Zeitpunkt der Erstvorstellung und endodontische Therapie waren nach derzeitiger wissenschaftlicher Datenlage absolut günstig für eine gute Langzeitprognose. Denkbar ist, dass durch den traumabedingten partiellen Verlust der ursprünglichen Alveole des Zahnes 22 die Bedingungen für die Replantation und den Heilungsverlauf nicht optimal waren. Sehr empfehlenswert ist in Zusammenhang mit der Therapieplanung nach Frontzahntrauma, der „Dental Trauma Guide“, abrufbar unter www.dentaltrauma-guide.org. Er erlaubt, neben Therapieempfehlungen nach den aktuellen Richtlinien, eine individuelle Einschätzung der Prognose auf Basis einer breiten, über die Jahre anhand von Behandlungsfällen aufgebauten Datenbank.
Autoren: Dr. Florian Kunkel, Laura Schmitt, Dr. Michael Waldmann
Hier geht's zur Literaturliste.