Implantologie 03.03.2021
Vorgehensweise mit dem Stable Tissue Concept
share
Um langzeitstabile Ergebnisse zu erzielen, ist es sinnvoll, auch biologische Grundsätze nicht außer Acht zu lassen. Knochen- und Weichgewebsmanagement sollten im Portfolio des implantologisch tätigen Zahnarztes fest verankert sein, da stabile Gewebe die Grundvoraussetzung für den implantologischen Erfolg darstellen. Dazu müssen Hart- und Weichgewebsaugmentation mit Materialien vorgenommen werden, die der Situation und der Indikation angepasst werden. Ein weiterer wichtiger Faktor ist zudem die Wahl des Implantatsystems, denn auch dieses kann entscheidend sein, ob das Knochenniveau erhalten bleibt. Konische Innenverbindungen sind daher empfehlenswert, da sie die nötige Stabilität des Aufbaus gewährleisten können.
In der Literatur werden viele Gründe für den Knochenabbau um Implantate beschrieben. Zum einen werden immer wieder Implantate in zu dünnen Knochen geschraubt, eine zirkumferente knöcherne Ummantelung von mindestens 2 mm ist erforderlich, um diesen stabil zu halten.9 Zudem besitzen zweiteilige Implantatsysteme in der Regel den Nachteil, dass der Aufbau eine gewisse Beweglichkeit besitzt. Hermann et al. konnten bereits vor 20 Jahren beweisen, das nicht der Spalt zwischen den Teilen den Knochenabbau induziert, sondern dies durch die Mikrobewegungen im Aufbau verursacht wird.4 Daher ist es wichtig, ein Implantatsystem auszuwählen, das diese Mikrobewegungen vollständig eliminiert. Zahlreiche Studien belegen, dass bei Implantatsystemen mit konischer Innenverbindung solche Bewegungen vermieden werden können.11
Aber auch zwischen diesen Implantatsystemen gibt es große Unterschiede. Die geringsten Bewegungen zwischen Implantat und Aufbau zeigen Systeme mit selbsthemmender Konusverbindung, wobei der Morsekonusverbindung nochmal eine Sonderstellung zukommt.8
Der Morsekonus zeichnet sich durch einen Konuswinkel von maximal 1,5 Grad aus, wodurch die Drehmomentübertragung vom Hohlkegel (Hülse) der angetriebenen Werkzeugspindel auf den darin klemmenden Schaft des Werkzeugs reibschlüssig durch Haftreibung, infolge der Selbsthemmung, erfolgt. Das im Folgenden zur Verwendung kommende Implantatsystem (K3Pro, Argon Dental) besitzt eine solche Innenverbindung. Diese Implantate zeigen in der Röntgenanalyse auch bei der Maximalbelastung von 200 N keine Spaltbildung und weisen keine Mikrobewegungen auf.
Dieser Fallbericht beschreibt die Vorgehensweise mit dem Stable Tissue Concept.
Behandlungsfall
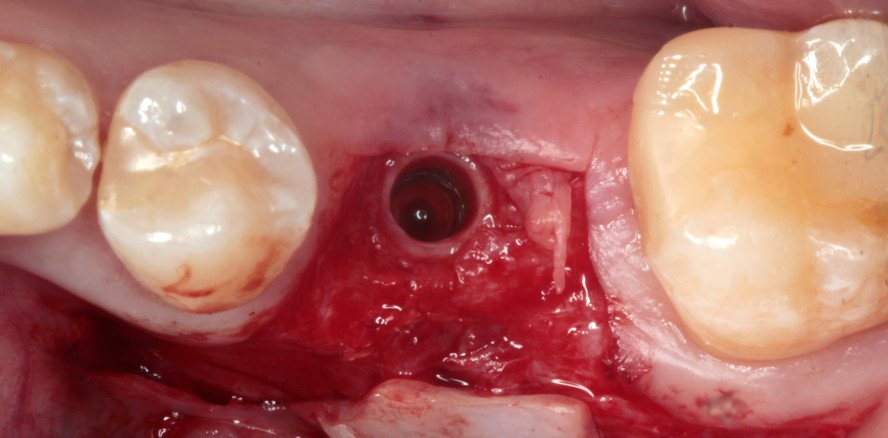
Die Patientin suchte 2016 die Praxis nach Alio-loco-Entfernung des Zahnes 36 auf, um die Lücke implantologisch schließen zu lassen (Abb. 1). Bereits auf der präoperativen DVT-Aufnahme erkennt man das knöcherne Defizit (Abb. 2). Nach Bildung eines Mukoperiostlappens und sorgfältiger Kürretage des OP-Gebiets wird deutlich, dass zusätzlich augmentiert werden muss (Abb. 3 und 4). Trotz des spektakulär aussehenden Defizits sind solche Defekte sehr gut zu augmentieren. Es handelt sich um einen mehrwandigen Defekt, der nach mesial und distal von zwei Zähnen begrenzt ist, die das Knochenvolumen erhalten. Das Regenerationspotenzial ist also sehr hoch und begünstigt die Prognose des Erfolgs. Ein Implantat (K3Pro, Argon Dental) konnte mit hoher Primärstabilität inseriert werden (Abb. 5). Der Autor bevorzugt Knochenersatzmaterialien, die vollständig resorbieren und somit in körpereigenen Knochen umgewandelt werden können. Allogener Knochen hat genau diese gewünschten Eigenschaften. Bei dem hier verwendeten Augmentat (Osteograft, Argon Dental) handelt es sich um menschlichen Spenderknochen, der vom DIZG (Deutsches Institut für Zell- und Gewebeersatz) aufbereitet wird.
Das Augmentat wird in einer PRGFMatrix vorbereitet, um sogenannten „Sticky Bone“ zu bekommen.2 Eingebettet in diesen Clot, lässt sich das eigentlich partikuläre Material gut an den Defekt adaptieren (Abb. 6). Jedes Augmentat braucht eine Stabilisation zur Vermeidung vor mechanischer Irritation, d. h. es muss im Prinzip völlig lagestabil einheilen. Bewegung sorgt dafür, dass die Mineralisation nicht vollständig abläuft, sodass es entweder zur bindegewebigen Einheilung oder Resorption kommt.10 In diesem Fall wurde das durch zwei Dinge gewährleistet. Zum einen wurde eine sehr rigide Membran verwendet. Dabei handelt es sich um eine deproteinierte, dünne, kortikale Platte, die nach Rehydratation sehr flexibel wird. Zum anderen müssen Membranen immer durch Pins, Schrauben oder Nähte so fixiert werden, dass Bewegungen der Barriere vermieden werden. In diesem Behandlungsfall wurden resorbierbare Pins benutzt, welche die Membran sowohl bukkal, als auch lingual vor einer Dislozierung schützen (Abb. 7).
Wenn man Implantate mit einer festen Konusinnenverbindung inseriert, welche so gestaltet ist, wie bei dem hier verwendeten System, sollten diese subkrestal platziert werden.7 Um die Freilegung so einfach wie möglich zu gestalten, wurde in diesem Fall keine Abdeckschraube zum Verschluss verwendet, sondern eine Membranstützschraube mit einer Höhe von 2 mm, welche ein komfortableres Handling im hier beschriebenen Behandlungsfall gewährleisten sollte (Abb. 8).
Fünf Monate nach Insertion erfolgte die Freilegung mittels apikalem Verschiebelappen (Abb. 10). Auf Abbildung 9 ist zu erkennen, dass das Band an keratinisierter Gingiva zu schmal ist und Bewegungen aus der Wange auf dem Kieferkamm ansetzt. Dieses Procedere wird der Bedeutung des Vorhandenseins ausreichend keratinisierter Gingiva gerecht.1
Das Auffinden der Membranstützschraube war sehr einfach, sodass in eigentlich allen Fällen keine weitere Entfernung von Knochen notwendig ist (Abb. 11). Nach Entfernung der Schraube wurde der Effekt sichtbar, den dieses Vorgehen erzeugt. Auf Abbildung 12 ist der zylindrische „Kamin“ deutlich zu erkennen, der sich über die gesamte Länge der Membranstützschraube bis zum Übergang in den Innenkonus erstreckt. Dieses Gewebe ist sehr hart und unbeweglich.
Die histologische Zusammensetzung wäre interessant zu kennen, da eine makroskopische Beurteilung sehr schwierig ist. Der Autor vermutet, es handelt sich hierbei um eine komplexe Bindegewebsstruktur mit leichter Mineralisierung.
Für diesen Bahandlungsfall hat der Autor einen Gingivaformer individuell fräsen lassen. Dieser sollte das schlanke Design im apikalen Teil aufnehmen, sodass der augmentierte Knochen nicht wieder entfernt werden muss (Abb. 14). Aufgrund der weiterhin unzureichenden Menge an keratinisiertem Gewebe und fehlender Dicke des Weichgewebes, wurde zusätzlich noch ein freies Schleimhauttransplantat vom Gaumen gehoben und vestibulär so fixiert, dass jegliche Bewegung ausgeschlossen werden kann (Abb. 13). Auch die Dicke der Gewebe oberhalb der Implantatschulter spielen eine wichtige Rolle, sie sollten keine geringere Stärke als 3 mm aufweisen, da es sonst zu knöchernen Resorptionen kommt.6
Prothetische Versorgung
Zwei Monate nach der Freilegung erfolgte die prothetische Versorgung. Da in diesem Fall mit einem individuellen Heilkäppchen gearbeitet wurde, war die Implantatschulter komplett von dem beschriebenen Bindegewebskamin bedeckt (Abb. 15). Um die Schulter freizulegen, wurde mithilfe eines Sulcusformers der gesamte „Kamin“ wieder entfernt, damit der Abdruckpfosten spaltfrei auf der Implantatschulter zu liegen kam (Abb. 16 und 18). Somit war allerdings die gesamte biologisch aufgebaute Struktur zerstört (Abb. 17).
Zum Eingliederungstermin der Krone stellte sich die Situation makroskopisch völlig reizfrei und abgeheilt dar (Abb. 19). Es wurde ein Hybridabutment, d. h. eine individuelle Zirkonstruktur, auf einer Titanklebebasis befestigt, eingegliedert und eine Krone aus Lithiumdisilikat intraoral verklebt (Abb. 20).
Das postoperative Röntgenbild zeigt den spaltfreien Sitz und den entfernten Knochen im apikalen Bereich des Abutments (Abb. 21).
Klinisch zeigt sich vier Jahre nach Eingliederung eine perfekt integrierte Restauration ohne Gewebeverlust (Abb. 22). Das angefertigte DVT zeigt, dass es scheinbar zur vollständigen Remineralisation des Knochens im Interface gekommen ist (Abb. 23).3, 5
Diskussion
Dieses damals sehr experimentelle Vorgehen hat sich heute zum Standardverfahren in der Praxis des Autors etabliert, und ist die Grundlage des Stable Tissue Concepts (STC). Sämtliche Teile, die für das STC erforderlich sind, sind heute konfektioniert erhältlich. Das heißt, vom Gingivafomer bis zum Aufbau sind die Teile mit der erforderlichen Geometrie modifiziert und so aufeinander abgestimmt worden, dass im Interface kein Gewebe mehr entfernt werden muss. Der Abdruckpfosten liegt nicht mehr zur Referenz auf der Schulter auf, sondern greift tief im Implantat in den Index, um eine präzise Abdrucknahme vornehmen zu können, ohne dabei vom Konus gehemmt zu werden. Das hier verwendete Implantat bildet die Grundlage dieses Konzepts. Die Innenverbindung mit dem Morse-Taper-Konus schafft die Voraussetzung, dass jegliche Bewegung im Aufbau eliminiert wird und kein Knochenabbau stattfindet. Die Standardinsertionstiefe des Implantats beträgt 2 mm subkrestal. Ein solches Vorgehen ist nur mit dieser Innenverbindung möglich, es kann sogar noch tiefer inseriert werden, ohne biologische Komplikation zu verursachen. Selbstverständlich müssen hart- und weichgewebige Augmentation derart durchgeführt werden, dass die biologischen Voraussetzungen für einen Langzeiterfolg geschaffen werden. Das augmentative Verfahren ist der jeweiligen Situation anzupassen. Ausreichend dickes Weichgewebe sorgt in jedem Fall für wenig resorptive knöcherne Vorgänge. In der Praxis des Autors wird immer versucht, 4 bis 5 mm keratiniserte Gingiva oberhalb der Implantatschulter zu generieren.
Der Beitrag ist im Implantologie Journal erschienen.