Implantologie 07.04.2015
Hypodontie: Kieferorthopädische und implantologische Behandlung
share
Während der Bildung der Zahnleiste kann im kindlichen Kiefer eine Hypodontie, d.h. Nichtanlage von Zähnen, sichtbar werden. Eine Hypodontie ist i.d.R. erblich bedingt, kann aber beispielsweise auch durch ein traumatisches Ereignis ausgelöst werden, und lässt sich grundsätzlich behandeln. Maßnahmen zur Therapie können kieferorthopädischer, kieferchirurgischer, prothetischer und implantologischer Natur sein. Im Folgenden stellt der Autor Dr. Wilfried Reiche den Fall einer 15-jährigen Patientin mit einer genetischen Nichtanlage der seitlichen Schneidezähne im Oberkiefer vor.
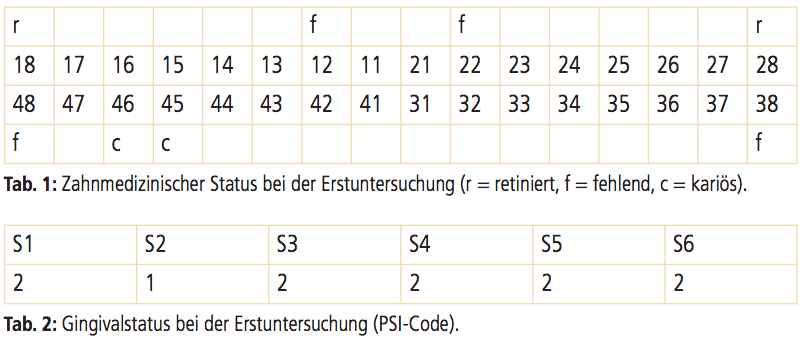
Am 16. Juni 2011 stellte sich die Patientin erstmals in meiner Praxis vor. Zu diesem Zeitpunkt war die Patientin 15 Jahre und acht Monate alt. Eine allgemeinmedizinische Anamnese ergab keine Auffälligkeiten. Jedoch offenbarte die spezielle Anamnese eine laufende kieferorthopädische Behandlung mit einer integrierten MB-Apparatur. Des Weiteren wurde eine Nichtanlage der Zähne 38, 48, 12 und 22 sowie eine Restlücke in Regio 12 und 22 festgestellt. Der Vorbehandler konnte die Betreuung der Patientin aufgrund von Praxisaufgabe nicht mehr weiterführen. Nach Abbruch der Behandlung wurde die Patientin anderweitig kieferorthopädisch betreut, mit dem Ziel, die Zähne 13 und 23 zu mesialisieren und somit die Lücken der fehlenden seitlichen Schneidezähne zu schließen. Jedoch waren sowohl die Patientin wie auch ihre Eltern zum Zeitpunkt der Erstvorstellung in meiner Praxis mit dem Zwischenergebnis der begonnenen Behandlung nicht zufrieden – sowohl aus ästhetischer wie auch funktioneller Sicht. Beide (Patientin und Eltern) wünschten ein „harmonisches“ und „ästhetisches“ Erscheinungsbild, ohne aber konkrete Vorstellungen äußern zu können. Der ergänzende intraorale Befund zeigte eine geringfügige, nicht pathogene Mobilität aller Zähne aufgrund einer laufenden Multiband-Behandlung. Darüber hinaus wurde eine unzureichende Mundhygiene ohne Attachmentverlust diagnostiziert sowie eine Gingivitis und Entkalkungen an den vestibulären Zahnflächen. Der Röntgenbefund ergab eine Nichtanlage der Zähne 12, 22, 38 und 48 sowie retinierte Zähne 18 und 28 (Abb. 1).
Diagnostik und Ätiologie
Die Diagnosen nach ICD-10 lauteten:
– Anodontie der Zähne 12, 22, 38, 48
– Hypodontie (K00.0)
– retinierte Zähne 18 und 28 (K01.0)
– initiale Karies (K02.0)
– Caries media (K02.1)
– Auflagerungen auf den Zähnen (K03.6)
– Gingivitis simplex marginalis (K05.1)
– retrognather Gesichtstyp (K07.1)
– Distalbiss, Mittellinienverschiebung (K07.2)
Ergänzend hierzu wurden folgende weitere Diagnosen gestellt:
– disharmonische Spee’sche Kurve
– mesiale Wanderung des linken Seitenzahnbereichs
– Steilstand der UK-Frontzähne
– Bisslage: knapper Überbiss, Distalbiss
– verengte Lücken in Regio 12 und 22
– anfangs unzureichende häusliche Mundhygiene
Die Nichtanlage der Zähne 12, 22, 38 und 48 trat bei der Patientin als einzelnes Symptom auf, ohne Hinweise auf eine grundlegende genetische Erkrankung. Die kariösen Läsionen und die chronische Gingivitis waren einerseits auf eine unzureichende häusliche Mundhygiene zurückzuführen, andererseits beeinträchtigte die Multibandapparatur die Hygienefähigkeit des Gebisses zusätzlich. Nach einer Reihe engmaschiger Prophylaxesitzungen (anfangs monatlich, nach Verbesserung der Mundhygiene vierteljährlich) konnte die Patientenmotivation zur häuslichen Mundhygiene spürbar verbessert und die Compliance erhöht werden.
Behandlungsplan und Prognose
Geplant wurde vorerst die Fortsetzung der begonnenen kieferorthopädischen Behandlung mit folgenden Änderungen: Auf Wunsch der Patientin beim Hauszahnarzt sollte eine konservierende Behandlung sowie eine Individualprophylaxe durchgeführt werden. Zudem sollte es eine Extraktion der Zahnkeime 18 und 28 mittels Osteotomie in ITN bei gleichzeitiger Insertion eines Miniimplantates für kieferorthopädische Zwecke in Regio 38 geben – als Retentionshilfe für die Therapie mit Elastics. Geplant wurde weiterhin eine Distalisierung der Oberkiefer-Seitenzähne mittels Klasse II-Gummizügen, eine Erweiterung der Lücken 12 und 22, eine Regulierung der Mittellinie sowie eine Harmonisierung der Okklusion und der Spee‘schen Kurve. Nach Abschluss der Multibandbehandlung und nach Abschluss des Kieferwachstums sollte zunächst eine Stabilisierung des erreichten Zustandes bei gleichzeitig provisorischer Versorgung mittels Retentionsschienen (mit den ersetzten Zähnen 12 und 22) erfolgen. Darüber hinaus wurden eine Explantation des Miniimplantates in Regio 38, eine Implantatinsertion in Regio 12 und 22 sowie eine supraprothetische Versorgung geplant. Als Alternative zum Behandlungsplan wurde eine Versorgung der Lücken 12 und 22 mittels Adhäsivbrücken (als zunächst langzeitprovisorische Alternative) diskutiert. Die Prognose für die geplante Behandlung war gut – sowohl aufgrund der anatomischen Besonderheiten als auch aufgrund der guten Compliance. Als beherrschbares Risiko wurde der wechselnde Zustand der häuslichen Mundhygiene eingestuft. Bei einem regelmäßigen Recall der Patientin würde die Prognose für die inserierten Implantate gut bleiben – auf Letzteres wurde die Patientin sensibilisiert.
Behandlungsablauf
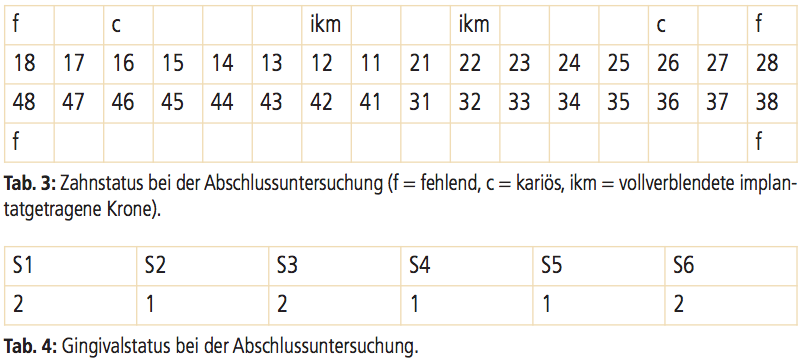
Nach Insertion des kieferorthopädischen Miniimplantates (Thomas Pin®) am 21. September 2011 konnte die geplante kieferorthopädische Behandlung komplikationslos durchgeführt werden (Abb. 2–4). Die Multibandapparatur wurde circa zwei Jahre später am 25. Juni 2013 entfernt und die Retentionsschienen eine Woche später eingegliedert. Es wurden röntgenologische Untersuchungen (Abb. 5) und ärztliche Konsile zur Ermittlung des Wachstums mit dem mitbehandelnden pädiatrischen Kollegen durchgeführt. Das Wachstum wurde als abgeschlossen eingestuft und die präimplantologische Analyse durchgeführt (Abb. 6–10). Bei der durchgeführten DVT-Aufnahme wurde eine reduzierte Alveolarkammbreite in Regio 12 und 22 diagnostiziert und daraufhin Alternativen zur präimplantologischen, lateralen Augmentation diskutiert. Diese wurden von der Patientin und ihren Eltern jedoch abgelehnt. So wurde die Entscheidung zur Insertion von je einem schmalen Implantat der Firma BTI® getroffen. Die Implantatinsertion erfolgte circa zwei Wochen später bei der nun inzwischen volljährigen Patientin unter Analgo sedierung. Das Miniimplantat in Regio 38 wurde explantiert. In Regio 12 und 22 wurde je ein Implantat (Tiny BTI®) mit einem Durchmesser von 2,5 mm und einer Länge von 11 mm implantiert (Abb. 11). Der durch die Präparation der Implantatalveole gewonnene, partikuläre autologe Knochen wurde vestibulär zur Verbreitung des Alveolarkammes augmentiert. Die Einheilungsphase wurde bei einem geschlossenen Einheilungsmodus auf drei Monate festgelegt. Das nach zwei Tagen postoperativ angefertigte OPG zeigte keine Auffälligkeiten. Die Einheilungsphase verlief ohne Komplikationen. Es wurden monatliche Kontrolluntersuchungen durchgeführt. Circa drei Monate nach der Operation fand die chirurgische Wiedereröffnung der Implantate statt. Wie sich herausstellte, waren die Implantate gut osseointegriert, primärstabil und wiesen keinen pathologischen Befund auf. Zwei Wochen nach der chirurgischen Wiedereröffnung wurde während der prothetischen Phase eine individuelle Abformung mittels eines okklusal offenen Abformlöffels durchgeführt. Nach einer Einprobe des individuellen Abutments und des individuellen Zirkongerüstes einige Tage später wurde die fertige Suprakonstruktion schließlich Anfang Dezember 2013 definitiv eingegliedert (Abb. 12 und 13).
Schlussbefund
Eine Woche nach definitiver Eingliederung wurde die Abschlussuntersuchung durchgeführt. Aus klinischer Sicht waren sowohl die Implantate wie auch die Suprakonstruktion unauffällig. Die Patientin war mit der Ästhetik und Funktion der Versorgung sehr zufrieden. Nach Abschluss der Behandlung wurde die Patientin zur weiteren konservativen Therapie (Karies superficialis in Regio 16 und 26) und zur Durchführung der Prophylaxe an ihren Hauszahnarzt überwiesen. Die Patientin wurde instruiert, zu einer (vorerst) halbjährlichen Implantatkontrolle in meiner Praxis zu erscheinen.
Zusammenfassung
Die zum Zeitpunkt des Behandlungsbeginns noch 15-jährige Patientin mit o.g. Anamnese und Diagnosen war anfangs wenig motiviert, eine ausreichende, häusliche Mundhygiene zu betreiben. Aus diesem Grund war zum damaligen Zeitpunkt eine monatliche Durchführung von individualprophylaktischen Leistungen indiziert. Die zeitlichen Abstände dieser Leistungen wurden im Laufe der Behandlung mit wachsender Motivation und geistiger Reife der Patientin vergrößert, sodass mit Erreichen des 17. Lebensjahres eine ausreichende Mundhygiene bei halbjährlicher Prophylaxeleistung erreicht werden konnte. Die Compliance der Patientin in Bezug auf die kieferorthopädische Behandlung war als gut einzustufen. Elastics wurden regelmäßig eingehängt und therapeutische Geräte akzeptiert. Auch die Compliance der Eltern war stets einwandfrei. Die ursprünglich anderweitig geplante (und bereits begonnene) kieferorthopädische Behandlung hatte als Ziel den Lückenschluss in Regio 12 und 22 durch Mesialisierung aller Seitenzähne im Oberkiefer – eine Therapieform, die sowohl in funktioneller als auch in ästhetischer Hinsicht kritisch zu bewerten war. Nach längeren Beratungsgesprächen entschieden sich Eltern und Patientin für die funktionell und ästhetisch vorteilhaftere Behandlungsform der Distalisierung der Seitenzähne im Oberkiefer, Schaffung einer anatomisch korrekten Breite der Lücken in Regio 12 und 22 und für eine anschließende Implantation in dieser Region nach Erreichen des abgeschlossenen Wachstums. Eine konventionelle Brückenversorgung war aufgrund der intakten Nachbarzähne kontraindiziert. Als Alternative wurde die langzeitprovisorische Versorgung mit Adhäsivbrücken in Betracht gezogen – nach meinem Anraten entschieden sich Eltern und Patientin für die langfristige Versorgung mit Implantaten. Aufgrund der genetischen Nichtanlage der Zähne 12 und 22 war die Breite des Alveolarkammes in dieser Region sehr gering. Diskutiert wurden sowohl das zweizeitige Vorgehen mit einer präimplantologischen lateralen Augmentation wie auch die minimalinvasive Therapieform mit schmalen Implantaten. Aufgrund der guten Knochenqualität und der sehr guten, eigenen klinischen Erfahrungen mit dem für diese Indikation geeigneten Implantat Tiny® der Firma BTI® fiel die Entscheidung auf das einzeitige Vorgehen. Zusätzlich wurde simultan ein lateraler Knochenaufbau mit partikulärem, autologem Knochen durchgeführt. Die prothetische Suprakonstruktion erfüllte die Erwartungen von Patientin, Eltern und Behandler in jeglicher Hinsicht.






















