Implantologie 09.06.2021
Mehr Sicherheit bei vertikalen Knochenaugmentationen
share
Für die vertikale Knochenaugmentation wurden in der Vergangenheit von verschiedenen Autoren unterschiedliche Konzepte vorgestellt. So wurden Erfolge mit der Distraktionsosteogenese, der GBR-Technik und auch unter der Verwendung von autologen Knochenblöcken beschrieben. Gemeinsam ist all diesen Techniken, dass sie intraoperativ durchaus handlingsensitiv sind. Das hier beschriebene Vorgehen mit einem patientenindividuellen Gitter vereinfacht das intraoperative Vorgehen und erhöht so die Sicherheit.
Für die Auswahl einer geeigneten Augmentationstechnik sollte aus Sicht des Operateurs – und letztendlich auch aus Patientensicht – entscheidend sein, dass das Risiko eines Misserfolgs möglichst gering und das maximal zu erzielende Volumen möglichst groß ist. Es liegt auf der Hand, dass eine Technik, die häufige Problemquellen der bekannten Standardprotokolle (Distraktionsosteogenese, GBR-Technik, Vorgehen mit autologen Knochenpartikeln) systembedingt ausschließt, einen positiven Einfluss auf das Gesamtergebnis haben wird.
Als Komplikationsursache wird im Falle der Distraktion hauptsächlich eine fehlerhafte Richtung der Augmentation angegeben.1 Im Falle der GBR-Technik und der Verwendung von autologen Knochenblöcken dürfte die Dehiszenz, bedingt durch scharfe Kanten oder eine geringe Weichgewebedicke, Hauptursache für postoperative Probleme sein. Des Weiteren kann eine mangelhafte Fixation des Augmentats die knöcherne Integration verschlechtern.
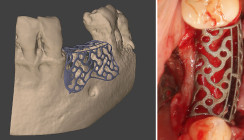
Alle genannten Probleme können durch eine suffiziente präoperative Planung, die Herstellung eines perfekt aufliegenden patientenindividuellen Gitters und eine simultane Weichgewebeaugmentation vermieden werden. Durch die präoperative CAD-technische Planung der Augmentation werden vor allem die Augmentationsrichtung und die Form des Augmentats präoperativ optimiert. Scharfe Kanten werden so ausgeschlossen, und das spätere Augmentat entspricht der prothetischen und implantatchirurgischen Planung. Durch die virtuelle Inaugenscheinnahme des Konstruktionsvorschlags durch den Operateur kann dieser bereits vor dem Eingriff die Fixation des anzufertigenden Gitters planen und gegebenenfalls das Gitter den Erfordernissen entsprechend anpassen lassen.
Behandlungsfall
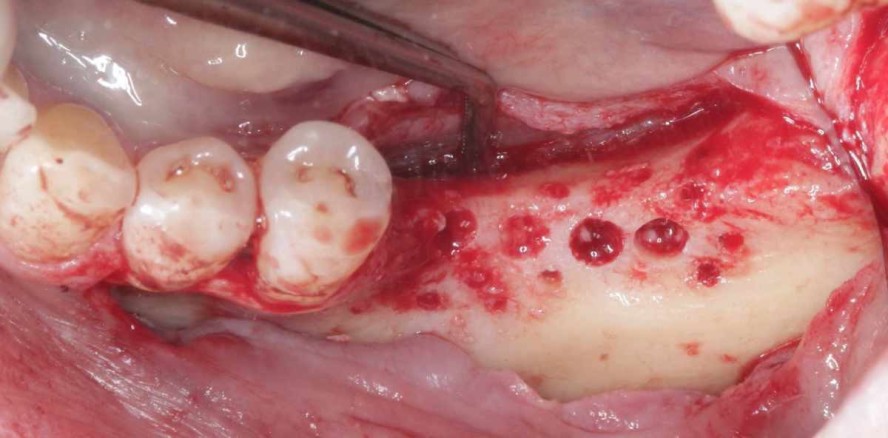
Der vorliegende Fall beschreibt die Augmentation eines zum Zeitpunkt des Eingriffs 79 Jahre alten Patienten, Nichtraucher, bei gutem Allgemeinzustand. Der Zahn 36 ging mehr als drei Monate vor der Augmentation verloren. Abbildung 1 zeigt den vertikalen Defekt intraoral vor der Augmentation von lateral. Abbildung 2 zeigt die Situation von okklusal. Wegen des auch im Gegenkiefer fehlenden zweiten Molaren entschied sich der Patient dazu, lediglich den Zahn 36 durch ein Implantat ersetzen zu lassen. Auf eine Versorgung in Regio 37 verzichtete er. Abbildung 3 zeigt die 3D-Rekonstruktion des Knochens vor der Augmentation. Es handelt sich um einen circa 7 mm tiefen vertikalen Defekt (Abb. 4). Die Daten der DVT-Aufnahme wurden zur Erstellung eines Konstruktionsvorschlages an den Hersteller des patientenindividuellen Gitters (ReOss GmbH, Filderstadt) übermittelt. Wenige Tage nach dem Dateneingang bekommt der Operateur einen Konstruktionsvorschlag in Form eines 3D-PDF-Dokuments (Abb. 5 und 6), das komfortabel mit dem Adobe Reader® eingesehen werden kann. Alternativ steht auch eine 3D-Ansicht auf der Homepage des Herstellers zur Verfügung. Änderungswünsche können per Mail oder telefonisch angefragt werden und werden zeitnah umgesetzt. Der Operateur erhält den geänderten Konstruktionsvorschlag. Nach Freigabe durch den Operateur wird das Gitter gefertigt und dem Behandler übersandt.
Chirurgisches Vorgehen
Zur Optimierung der Ergebnisse hat sich in unserer Praxis ein Standardvorgehen etabliert: Es erfolgt zunächst eine mittkrestale Inzision, die distal lateral des Tuberkulum mandibulae im Vestibulum endet (Abb. 7). Das Ende liegt in etwa im Bereich der Linea obliqua externa. Eine vestibuläre Entlastung erfolgt mesial in einem Abstand von zwei Zahnbreiten zum Augmentationsbereich. Eine weitere Entlastung erfolgt lingual in einem Abstand von einer Zahnbreite zum Augmentationsbereich unter Schonung der interdentalen Papille. Die linguale Entlastung erfolgt nur im Bereich der keratinisierten Schleimhaut. Eine Verlängerung der Inzision in die Mundbodenschleimhaut verbietet sich wegen der dort beheimateten anatomischen Strukturen. Insgesamt ist eine genaue Kenntnis der Lage der im Operationsgebiet beheimateten anatomischen Strukturen (vor allem Nerven und Blutggefäße) für die sichere Durchführung des Eingriffs erforderlich.
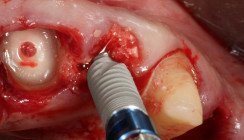
Zunächst erfolgt die Präparation des vestibulären Lappenabschnitts. Von der Linea obliqua externa werden Knochenspäne mit dem Safescraper gewonnen. Es ist darauf zu achten, dass der Sitz des Gitters nicht durch die Knochenentnahme verschlechtert wird. Empfehlenswert ist, die Lage der Entnahmestelle bei der Konstruktion des Gitters zu berücksichtigen. Es hat sich bewährt, die Menge des zu gewinnenden Knochens so zu wählen, dass das gesamte Gitter mit den Spänen locker gefüllt werden kann.
Nach der Knochenentnahme erfolgt die Perforation der Kortikalis zur Optimierung der Blutversorgung des Augmentats. Hierbei sind Hohlzylinderbohrer empfehlenswert, da der zusätzlich gewonnene Knochen gemahlen und dem Augmentat zugefügt werden kann. Nach den Erfahrungen des Autors haben die größeren Öffnungen des Knochenmarkraums, die durch die Verwendung von Hohlzylinderbohrungen entstehen, einen positiven Einfluss auf die Qualität des Augmentats. Die in Abbildung 8 dargestellten Bohrungen haben einen Außendurchmesser von 3,75 mm und sollten eher als Mindestmaß angesehen werden.
Nach der vollständigen Vorbereitung des vestibulären Augmentationsgebietes wird der linguale Lappenanteil gehoben. Die Präparation erfolgt bis zum Einstrahlen der Muskelfasern des Musculus mylohyoideus. Der Muskel sollte in keinem Fall von dem Knochen gelöst werden. Die weitere Präparation erfolgt stumpf und hebt das Bindegewebe durch ein leichtes Schieben nach lingual vom Muskel ab. Auf diese Weise entsteht eine optimale Lappenmobilität der lingualen Seite. Distal müssen die keratinisierten Bereiche des Tuberkulum mandibulae ebenfalls schonend von ihrer knöchernen Unterlage gelöst werden, um die Flexibilität des lingualen Lappenabschnitts nicht zu behindern (Abb. 9).
Für die Augmentation wird eine Mischung aus dem gewonnenen autologen Knochen und bovinem Hydroxylapatit (BioOss, Geistlich Biomaterials) im Verhältnis 50:50 hergestellt. Das Gitter sollte vor seiner Applikation nur geringgradig vorgefüllt werden. Es besteht die Gefahr, dass das Gitter bei einer starken Vorfüllung bei seiner Applikation verbiegen könnte. Dieser Umstand erfordert dann eine größere Anzahl Osteosyntheseschrauben zur Kompensation, was den Eingriff unnötig verkompliziert. Nach dem spaltfreien Aufsetzen des Gitters wird dieses mit selbstschneidenden Schrauben oder Standard Osteosyntheseschrauben fixiert (Abb. 10).
Standardmäßig sind zwei vestibuläre Schrauben und eine Schraube am distalen krestalen Gitterrand empfehlenswert. Nach der vestibulären Verschraubung kann durch leichtes Ziehen mit einer Pinzette am lingualen Gitterrand überprüft werden, ob das Gitter bewegungsfrei sitzt. Nur wenn noch Bewegungen festgestellt werden, wird eine dritte Schraube am distalen Gitterrand von krestal her eingedreht. Diese sollte möglichst weit lingual positioniert werden. In den sehr seltenen Fällen, in denen auch diese Maßnahme nicht zur vollständigen Fixation führt, muss eine selbstschneidende Schraube im Bereich des lingualen Gitterrandes positioniert werden.
Nach der absolut bewegungsfreien Fixation des Osteosynthesegitters wird dieses mit einer Kollagenmembran (Bio-Gide, Geistlich Biomaterials) vollständig abgedeckt. Die Membran sollte das Gitter im Idealfall um mindestens 5 mm überdecken (Abb. 11).
Nun erfolgt eine oberflächliche Entlastung des vestibulären Periosts unter Schonung von Nerven und Blutgefäßen. Das Bindegewebe wird stumpf präpariert, bis die Lappenränder absolut spannungsfrei adaptiert werden können.
Zur Vermeidung von Dehiszenzen und zur Vorbereitung der häufig notwendigen Vestibulum- und Mundbodenplastik wird vor dem Schließen der Wunde eine Kollagenmatrix (Fibro-Gide, Geistlich Biomaterials) oberhalb der Kollagenmembran adaptiert. Die Nahtfixation erfolgt vestibulär und lingual im nicht mobilisierten Gewebe, also unterhalb der Periostschlitzung mit resorbierbarem Nahtmaterial (Abb. 12). Der spannungsfreie Wundschluss wird nochmals überprüft (Abb. 13), hierbei sollten sich die Lappenränder im Idealfall ca. 10 mm überlappen lassen.
Es erfolgt der Wundschluss mit Matratzennähten und Einzelknopfnähten (Abb. 14). Abbildung 15 zeigt das postoperative Röntgenbild. Ein vorsichtiges Vorgehen bedingt nur eine geringe Gesichtsschwellung des Patienten (Abb. 16) und erzeugt keine größeren Beschwerden. Bereits 24 Stunden vor dem Ein-griff beginnt eine antibiotische Abdeckung, die sieben bis zehn Tage aufrechterhalten werden sollte.
Es ist empfehlenswert, eine Aufbissschiene vorzubereiten, da durch die Kombination von Hart- und Weichgewebeaugmentation sowie der postoperativen leichten Schwellung eine Gingivahöhe erzielt werden kann, die das Okklusalniveau der Nachbarzähne erreicht (Abb. 17). In diesem Fall kann eine Traumatisierung des frisch operierten Bereichs durch die Okklusalflächen der Bezahnung des Gegenkiefers erfolgen. Im Zuge der Wundheilung wird das Tragen der Aufbissschiene schnell überflüssig. Der Operateur sollte den Patienten instruieren, den Aufbissbehelf bis zu seinem ausdrücklichen Hinweis zu tragen.
Abbildung 18 zeigt das gewonnene Volumen und den Erfolg der Operation im DVT. Die Abbildungen 19 und 20 zeigen den intraoralen Situs vor Implantatinsertion. Das im vorliegenden Fall verwendete Gitter verfügt über Sollbruchstellen an der krestalen Gitterseite. Nach der Entfernung der Osteosyntheseschrauben kann das Gitter hier komfortabel geteilt werden (Abb. 21). Abbildung 22 zeigt den gewonnenen Knochen nach Entfernung des vestibulären Gitterabschnitts. In den meisten Fällen regeneriert der Knochen derartig gut, dass basale Gitterränder von Knochen überwachsen werden. Aus diesem Grund sollte die Tragezeit des Gitters nicht zu lang gewählt werden, da bei einer fortgeschrittenen Verknöcherung der Aufwand zur Entfernung des Gitters zunehmen kann. Darüber hinaus können die gewonnenen Partikel zur ergänzenden Augmentation verwandt werden. Abbildung 23 zeigt das augmentierte Areal von lateral. Der Defekt wurde vollständig regeneriert. Abbildung 24 zeigt den regenerierten Bereich von okklusal. Da bei dem Patienten labortechnisch eine Titanunverträglichkeit nachgewiesen wurde, hat man auf ein vollkeramisches Implantat (Zeramex-T, Dentalpoint) zurückgegriffen. Abbildung 25 zeigt das postoperative Röntgenbild mit den inserierten Implantaten. Abbildung 26 und 27 zeigen das Ergebnis nach der Eingliederung der Krone durch den Hauszahnarzt.
Diskussion
Für die vertikale Knochenaugmentation wurden in der Vergangenheit von verschiedenen Autoren unterschiedliche Konzepte vorgestellt. Urban et al. zeigten 2019 in einem systematischen Review, dass die Guided Bone Regeneration (GBR) mit nicht resorbierbaren Membranen bei einem durchschnittlichen Höhengewinn von 4,2 mm und einer Komplikationsrate von 12 Prozent der Distraktionsosteogenese und der Verwendung von autologen Knochenblöcken überlegen ist.2
Zu einem vergleichbaren Ergebnis kam ebenfalls ein Review von Rocchietta, Fontana und Simion aus dem Jahr 2010. Bei der von den Autoren verwendeten Literatur wurde für die GBR-Technik von einem vertikalen Knochengewinn zwischen 2 und 8 mm bei einer Komplikationsrate von 0 bis 25 Prozent berichtet.1 Die GBR-Technik zeigte sich insbesondere gegenüber der Distraktionsosteogenese, aber auch gegenüber der Verwendung von autologem Knochen überlegen.
Die hier vorgestellte Methode der vertikalen Augmentation mit einem patientenindividuellen Gitter vereinfacht die bereits überlegene Methode der GBR-Technik weiter. Auf ein intraoperatives Zuschneiden von nicht resorbierbaren Membranen und deren Fixation kann verzichtet werden. Scharfe Kanten der Titanverstärkung werden sicher vermieden. Durch die simultane Augmentation der Weichgewebe wird die Durchführung einer eventuell notwendigen Mundboden- und Vestibulumplastik deutlich erleichtert und auch das Dehiszenzrisiko gemindert.3
Dieser Beitrag ist im Implantologie Journal erschienen.