Implantologie 17.08.2021
Verzögerte Sofortimplantation und direktes Weichgewebsmanagement
share
Im Fall einer Implantatplanung ist der Erhalt des Weichgewebes sowie des Knochens für den funktionellen und ästhetischen Langzeiterfolg von essenzieller Bedeutung. Hierbei kommen verschiedene Techniken und Materialien in Betracht. Dabei spielt nicht nur der Zeitpunkt für eine Implantation und Weichgewebsausformung eine Rolle, sondern auch die Maßnahmen im Vorfeld der geplanten Therapie. Durch eine gezielte Strategie kann man bereits präimplantologisch günstige Voraussetzungen generieren. In diesem Zusammenhang hat in den letzten Jahren der Einsatz von Knochenersatzmaterialien in Kombination mit intravenös gewonnenen Thrombozytenkonzentraten (i-/A-PRF) immer mehr an Bedeutung gewonnen. Durch diese „Biologisierung“ von speziell entwickelten Knochenersatzmaterialien für das Alveolenmanagement verspricht man sich einen stabilen Erhalt der Alveole bzw. des Knochens unter Förderung der Wundheilung.
In den ersten zwölf Monaten nach Zahnextraktion kommt es zum größten Verlust von Knochen und damit einhergehend von Weichgewebe. In der Literatur werden Verlustraten von bis zu 60 Prozent genannt.3 Tan et al. konnten in diesem Zusammenhang in einem systematischen Review zeigen, dass es sechs Monate nach der Extraktion zu einem horizontalen Knochenverlust von 29 bis 63 Prozent sowie einem vertikalen Knochenverlust von elf bis 22 Prozent kommt. Es zeigte sich, dass der transversale Knochenverlust dabei höher ausfällt als der vertikale Knochenverlust.12 Das bestätigten auch Araüjo und Lindhe in ihren tierexperimentellen Studien. Sie stellten fest, dass die größten Veränderungen des Alveolarfortsatzes im Bereich der bukkalen Wand innerhalb von drei bis sechs Monaten nach Zahnentfernung stattfanden.2 In der Implantologie sind das Faktoren, die uns in unserer täglichen Praxis limitieren. Dabei ist es aber wichtig, in der Menge und in der Qualität suffiziente Hart- und Weichgewebsverhältnisse vorzufinden, um die Ziele einer erfolgreichen Implantattherapie zu erreichen.5 Präventive und prophylaktische Eingriffe können dabei helfen, dem Knochenverlust und den resorptiven Vorgängen entgegenzuwirken, um somit auch Hart- und Weichgewebe zu erhalten.7 Hierbei ist das Konzept der Alveolenstabilisierung eine Methode, die während oder nach einer Zahnextraktion durchgeführt wird, um externe Resorptionen des Alveolarfortsatzes zu minimieren respektive den Knochen zu erhalten sowie die Knochenbildung innerhalb der Alveole zu fördern und zu unterstützen.6 In der Literatur werden hierfür verschiedene Begriffe verwendet wie: Alveolar Ridge Preservation (ARP; bei drei- oder zweiwandigen Defekten), Socket Preservation (bei zirkulär intakten Alveolen), Socket Seal Technik, Alveolar Preservation etc. Das Ziel der genannten Methoden ist es, die frische Extraktionsalveole mit einem Knochenersatzmaterial (KEM) aufzufüllen und die Stabilisierung der Alveolenwände zu erreichen.9 In diesem Zusammenhang wird in der Literatur der Einsatz von Knochenersatzmaterialien (KEM) biologisiert mit Thrombozytenkonzentraten (I-/A-PRF) als eine erfolgreiche Methode beschrieben, um Knochen und Weichgewebe zu erhalten sowie den Heilungsprozess zu unterstützen.8, 11
Im folgenden Fallbeispiel wurde nach Zahnextraktion 12 eine Socket Preservation mit CERASORB® Foam (curasan) und i-PRF (Intraspin®, CAMLOG/Bio-Horizons) nach dem LSCC (Low Speed Centrifugation Concept) Verfahren von Ghanaati durchgeführt.15 Über ähnliche Fälle wurde bereits von Palm et al. und Al-Nawas et al. berichtet.13, 14 Die korrekte Ausrichtung des Implantats erfolgte sechs Wochen später anhand einer externen Planung (CAMLOG/DEDICAM) sowie dem Einsatz einer Bohrschablone mit Tiefenstopp (Guide System®, CAMLOG). Ein intraoraler Scan (Medit i500®, Kulzer) wurde intraoperativ durchgeführt, und zum Abschluss der ersten chirurgischen Phase erfolgte die geschlossene Einheilung. In dieser Zeit wurde ein neuartiger Gingivaformer komplett aus PEEK hergestellt (CAMLOG/DEDICAM). Dieser PEEK-Gingivaformer wurde nach drei Monaten Einheilzeit direkt nach der chirurgischen Freilegung eingesetzt, um das periimplantäre Weichgewebe optimal atraumatisch und in wenigen Behandlungsschritten auszuformen. Zum Abschluss erfolgte die prothetische Versorgung mit einer keramisch verblendeten CAD/CAM-Krone.
Fallbericht
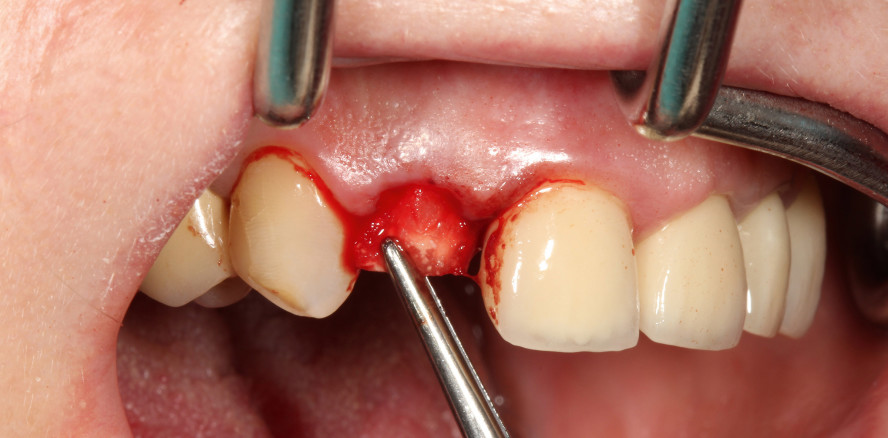
Eine gesunde 55-jährige Patientin stellte sich in der Praxis mit einem nicht erhaltungswürdigen Zahn 12 vor. Klinisch war bukkal die Situation unauffällig. Der Patientin ist lediglich aufgefallen, dass die Krone locker ist bzw. sich leicht dreht. Auch berichtete sie über Schmerzen beim Aufbeißen. Es zeigte sich jedoch radiologisch, dass der Zahn endodontisch behandelt und mit einem Metallstift versorgt war. Dabei wurde eine Dislokation des Stiftaufbaus mit der Krone und eine tiefe Fraktur festgestellt und die Patientin entsprechend aufgeklärt (Abb. 1 und 2).
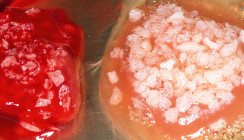
Wenige Tage später erfolgte die schonende atraumatische Extraktion des Zahnes 12 mit dem Ziel, die Alveolenwände möglichst zu erhalten. Hierfür wurden spezielle Periotome und Instrumente (KLACK Set®, Geistlich Biomaterials) eingesetzt (Abb. 3 und 4). Da hier eine Implantatversorgung geplant war, wurde schon im Vorfeld entschieden bzw. die Patientin darüber aufgeklärt, entsprechende Maßnahmen für den Knochenerhalt durchzuführen. Der Zustand der Alveole post extractionem ist ein wichtiges Kriterium für die Entscheidungsfindung, welches Behandlungsprotokoll hier eingesetzt werden soll, d. h. welches Knochenersatzmaterial mit welchen resorptiven Eigenschaften eingesetzt und wann implantiert werden soll. In diesem Fall konnte der Alveolarknochen zirkulär in alle Richtungen sehr gut erhalten werden. Die Entscheidung fiel auf eine verzögerte Sofortimplantation und in diesem Zusammenhang auf den Einsatz eines schnell resorbierbaren und schnell in körpereigenen Knochen umbauendes Knochenregenerationsmaterial. Es wurde eine Socket Preservation mit einer β-Tricalciumphosphat-Kollagenmatrix (CERASORB Foam, curasan) durchgeführt, welche im Vorfeld mit i-PRF (Thrombozyten- und Fibrinkonzentrat; Abb. 5) biologisiert wurde.
In hydriertem, biologisiertem Zustand lässt sich die Kollagenmatrix bei maximal leichter Kompression hervorragend formen und an die Alveolenwände adaptieren (Abb. 6 und 7).
Das Augmentat wurde mit einem komprimiertem A-PRF (PRF Plug) krestal abgedeckt und versiegelt (Abb. 8). Die Stabilisierung erfolgte anhand einer Kreuznaht. Eine dichte Abdeckung mit der Socket-Seal-Methode und einem Gewebepunch ist hier nicht notwendig (Abb. 9).
Es erfolgte die provisorische Versorgung der Lücke mit einer Interimsprothese, welche basal als Pontic gestaltet wurde, um das Weichgewebe auszuformen (Abb. 10).
Abschließend fand eine radiologische Nachkontrolle statt. Hierbei ist die optimale defektfüllende und nahezu strukturidentische Darstellung der Matrix zu beachten (Abb. 11).
Nach der Behandlung zeigte sich in der Verlaufsbeobachtung eine völlig reizlose, stabile und vor allem schmerzfreie Heilung, sodass bereits nach drei Wochen die präimplantologische Planung mittels digitaler Volumentomografie (Orthophos XG 3D, Dentsply Sirona) erfolgen konnte (Abb. 12 und 13).
Um eine richtige dreidimensionale Achsausrichtung des Implantats in der vertikalen, mesiodistalen und in der orovestibulären Positionierung zu erreichen, wurden die DVT/DICOM-Datensätze über einen gesicherten Zugang an ein externes Planungszentrum (DEDICAM, CAMLOG) versendet und eine Bohrschablone (CAMLOG® Guide; SMOP®, Swissmeda) hergestellt (Abb. 14 und 15). Die Wahl fiel auf ein Implantat (Pro-gressive-Line 3,8/13, CAMLOG), welches durch sein progressives Gewindedesign eine ausreichend hohe Primärstabilität gewährleistet.
Sechs Wochen nach der Extraktion und der Socket Preservation wurde in Lokalanästhesie die Implantation in Regio 12 als verzögerte Sofortimplantation durchgeführt. Es erfolgte eine krestale Schnittührung und minimalinvasive Lappenbildung. Die Bohrschablone wurde platziert und mit dem Guidesystem sowie dem Bohrerset 3,8 (CAMLOG) in mehreren Schritten in die Tiefe bis zur geplanten Länge von 13 mm präpariert. Zum Abschluss erfolgte die geführte Implantation bei einem Drehmoment von 25 Ncm² (Abb. 16–18). Nach der finalen Positionierung des Implantats (Abb. 19) wurde der Einbringpfosten entfernt und ein PEEK-Scankörper (CAMLOG) entsprechend dem Durchmesser des Implantats von Ø 3,8 gewählt und eingesetzt (Abb. 20). Im Anschluss daran wurden das Implantat und die Kiefer intraoperationem gescannt (Medit i500®, Kulzer; Software Medit Link®) und die Position des inserierten Implantats bereits festgelegt (Abb. 21a und b).
Während der Einheilphase des Implantats erfolgte die weitere Verarbeitung der Scans für die weitere Planung (Abb. 22a–c). Das Ziel dieser Maßnahme war es hierbei, in so wenig Schritten und so effektiv wie möglich sowohl das Weichgewebe auszuformen als auch die finale Restauration bereits herzustellen (Abb. 21a–c). Die Erfahrung zeigt, dass es wichtig ist, Ein- und Ausdrehmomente so wenig wie möglich umzusetzen, um das periimplantäre Hart- und Weichgewebe zu schonen und zu stabilisieren. Dies ist ein sehr wichtiger Aspekt für den implantologischen Langzeiterfolg, welcher anhand des Behandlungsprotokolls umgesetzt und realisiert wurde. Nach dem Scannen wurde der Scankörper herausgedreht, die Einheilkappe eingesetzt, das OP-Gebiet zur geschlossenen Einheilung dicht vernäht und ein OPG (Orthophos XG 3D, Dentsply Sirona) angefertigt (Abb. 23).
Nach einer Einheilungsphase von drei Monaten erfolgte bei stabilen Hart- und Weichteilverhältnissen und reizlosem Heilungsverlauf die Freilegung des Implantats in Lokalanästhesie. Die Schnittführung erfolgte bei ausreichender quantitativer Weichgewebssituation krestal. Es wurde während der Einheilphase mit unserem externen Planungszentrum (DEDICAM, CAMLOG) ein neuartiger Gingivaformer aus PEEK hergestellt und eingesetzt. Dieser Gingivaformer besteht aus einem Stück und muss nicht weiterverarbeitet werden, was mögliche Fehlerquellen und potenzielle Verunreinigungen minimiert (Abb. 24).
Das Weichgewebe wurde mittels einer Aufhängungsnaht nach coronal adaptiert, und zu den Nachbarzähnen wurden die Wundränder mittels vertikal modifizierter Rückstichnähte fixiert (Abb. 25). Abschließend erfolgte eine Röntgenkontrolle, und der Interims-ersatz wurde auf die neue Situation entsprechend angepasst (Abb. 26). Durch den individuellen Gingivaformer und das entsprechende Durchtrittsprofil wird binnen drei Wochen das Weichgewebe direkt ausgeformt, noch während der Einheilzeit. Es sind keine weiteren Behandlungsschritte, Abdrücke, Maßnahmen etc. notwendig. Dies verkürzt nicht nur das Behandlungsprotokoll, sondern verhindert auch, dass das Weichgewebe unter Stress gesetzt wird. Auf dem Zahnfilm kann die Position des Gingivaformers derzeit noch nicht kontrolliert werden, da dieser nicht röntgenopak ist. Die korrekte Position der Befestigungsschraube ist aber klar erkennbar. Im Vordergrund stand in diesem Fall das Implantat selbst, die Knochen- und Geweberegeneration und die Kontrolle der Einheilung des Implantats nach drei Monaten. Es zeigte sich durchweg eine homogene und durchgehende knöcherne Ausheilung des Implantatlagers (Abb. 26). Nach einer Einheilzeit von knapp drei Monaten erfolgte die definitive Versorgung des Implantats in Regio 12. Es wurde eine CAD/CAM-gefertigte und im Anschluss vollverblendete Zirkonkrone hergestellt. Bei dem Abutment handelte es sich um ein individualisiertes Zirkonabutment, verklebt auf einer Titanbase. Die Krone wurde auf dem Abutment zementiert. Im Anschluss an die definitive Versorgung erfolgte die Röntgenabschlusskontrolle. Da die Krone unmittelbar nach dem Individualisieren eingesetzt wurde, ist im weiteren Verlauf mit einem wiederholten ästhetischen Remodelling der periimplantären Mukosa approximal zu rechnen. Insgesamt zeigte sich ein reizloses, ästhetisch ansprechendes und zufriedenstellendes Ergebnis (Abb. 27–29).
Fazit
Die Versorgung in der Frontzahnregion gehört in der Implantologie zu den größten Herausforderungen. Die Ansprüche und Erwartungshaltung der Patienten in der ästhetischen Zone sind sehr hoch.4, 7, 10 Um diesen Erwartungen gerecht zu werden und um ein ästhetisch voraussagbares sowie prognostisch sicheres ästhetisches Langzeitergebnis zu erzielen, ist es wichtig, den Erhalt des Weichgewebes sicherzustellen. Aufwendige Augmentationen des Knochens und der Weichgewebe sollten, wenn möglich, vermieden werden, und nach der Implantation sollten die Gewebe nicht unter Stress gesetzt werden.1 Präventive vorausschauende und minimalinvasive Maßnahmen helfen uns dabei, Knochen und Weichgewebe zu erhalten. Im vorliegenden Fall wurden anhand einer schonenden Extraktionstechnik, einem der Situation angepasstem Alveolenmanagement, mittels der durch das LSCC (Low Speed Centrifugation Concept) Verfahren biologisierten β-Tricalciumphosphat-Kollagen-matrix, CERASORB Foam, verzögerter Implantation sowie durch ein direktes Weichgewebsmanagement nach der Freilegung durch einen vorgefertigten individuellen Gingivaformer in der ästhetischen Zone implantiert. Der Fall zeigt, wie man in präventiven, verkürzten und effizienten Behandlungsschritten ausreichend dimensionierte und gestaltete Hart- und Weichgewebsverhältnisse für eine Implantatversorgung in der ästhetisch relevanten Zone erreichen kann.
Dieser Beitrag ist im Implantologie Journal erschienen.
--------------------------------------------------------------------------------------------------------------------------------------------
Nachtrag zum Fallbericht
Im folgenden Follow-up nach zwölf Monaten wird auf einen bereits als Fachbeitrag dokumentierten und veröffentlichten Fall aus dem Implantologie Journal 7/8 2021 eingegangen. Es handelt sich hierbei um die Beschreibung der implantologischen Versorgung in Regio 12 und den aktuell klinisch-radiologischen Zustand, nachdem ein endodontischer Misserfolg vorlag.
Der nicht erhaltungswürdige Zahn 12 wurde minimalinvasiv extrahiert. Es erfolgte ein lokales Knochen- bzw. Alveolenmanagement mit biologisiertem (I-PRF/ A-PRF) CERASORB® Foam (curasan AG) und einer biomimetisch regenerativen β-Tricalciumphosphat-Kollagenmatrix. Sechs Wochen nach dem Alveolenmanage- ment erfolgte die verzögerte Sofortimplantation mittels schablonengeführter Implantation ( CAMLOG Guide, DEDICAM) und intraoperativem Scan (Medit i500, Kulzer). Der Scan diente dazu, einen neuartigen, speziell individualisierten PEEK Gingivaformer herzustellen (CAMLOG, DEDICAM). Weitere sechs Wochen später erfolgte die Freilegung und ein direktes Weichgewebsmanagement in der Einheilphase mit dem speziellen PEEK Gingivaformer. Zum Abschluss erfolgte die prothetische Versorgung mit einer Keramikkrone. Dementsprechend war es möglich, unter entsprechenden Bedingungen und gezielt eingesetzten Verfahren günstige Voraussetzungen zu schaffen, um ein ästhetisches, prognostisch sicheres und voraussagbares Ergebnis zu erzielen. Nach zwölf Monaten erfolgte eine klinische Untersuchung und eine radiologische Nachkontrolle.
Schlussfolgerung
Vor allem in der ästhetisch relevanten Zone ist die Erwartungshaltung unserer Patienten in der Implantologie sehr hoch. Es ist von eminenter Bedeutung, unter Einsatz gezielter Verfahren und Methoden, Weichgewebe und Knochen für den funktionellen und ästhetischen Langzeiterfolg zu erhalten und die Voraussetzungen dafür sicherzustellen. Das Follow-up nach zwölf Monaten zeigte in unserem Fall stabile klinische und radiologische Verhältnisse, um weiterhin ein ästhetisches, sicheres und voraussagbares Ergebnis zu gewährleisten.
Über CERASORB® Foam
Die passgenaue Füllung von Knochendefekten hat auf die Knochenregeneration einen wichtigen Einfluss. Die biomimetische, vollständig resorbierbare, hydrophile und formbare β-Tricalciumphosphat-Kollagenmatrix CERASORB® Foam punktet hier in jeder Hinsicht. CERASORB® Foam ist eine Matrix aus porcinem Kollagen (Typ-1) und hochporösem, phasenreinem β-Tricalciumphosphat Granulat (CERASORB® M, CERASORB® Classic) unterschiedlicher Größe und Dichte. Die Granulate sind in den Kollagenanteil eingebettet und werden durch dessen Fasern fixiert.
Komfortabel in der Anwendung Das Kollagen verleiht CERASORB® Foam seine besonders anwenderfreundlichen Eigenschaften. Mit Blut aus dem Defekt benetzt oder mit PRF angemischt, ist das zunächst trockene Material modellierbar und lässt sich dann passgenau und komfortabel im Defekt positionieren.
Synergieeffekte durch die CERASORB®-Kollagenmatrix
Kollagen besitzt eine hohe Bindungskapazität für physiologische Flüssigkeiten. Die dadurch entstehende große Kontaktfläche zum umliegenden vitalen Knochen erlaubt knochenbildenden Zellen die Erschließung des Materials und erleichtert zudem die Aufnahme von Nährstoffen und Proteinen. Ein Kollagen unterstützt bereits in der frühen Phase die Knochenregeneration. Die spezielle CERASORB®-Kollagenmatrix ermöglicht zudem einen Granulatanteil von 85 Prozent nach Gewicht und sichert dadurch eine hohe Volumenstabilität nach Abbau des schneller resorbierenden Kollagens. Die hohe Porosität des Granulats wiederum bietet dem sich neu bildenden Knochen ein stabiles Leitgerüst.
Vollständige Knochenregeneration
CERASORB® Foam wird vollständig abgebaut und durch autologen Knochen ersetzt. Die Degradation des Biomaterials bei gleichzeitiger Knochenneubildung führt zur Wiederherstellung von gesundem Knochen. Die Resorption geschieht in mehreren Phasen und ist radiologisch gut zu verfolgen.
Dieser Nachtrag ist im Implantologie Journal 5/22 erschienen.
Quelle: curasan