Implantologie 08.01.2015
Entstehung und Progression periimplantärer Erkrankungen
share
Bakterielle Ablagerungen an Implantaten und Implantatteilen gelten als unumstrittener Auslöser von entzündlichen periimplantären Erkrankungen, ebenso wie für die Entstehung und Progression einer Parodontitis. Die exponierten Implantatoberflächen spielen für die Plaqueakkumulation eine sehr wichtige Rolle. Je rauer die Implantatoberfläche ist, desto größer ist die Retentionsfläche für Bakterienadhäsion und entsprechend signifikant größer die Plaqueakkumulation (Berglundh et al., 2007).
Die Zusammensetzung von Plaque und Biofilm an Implantaten und an natürlichen Zähnen vermag im Wesentlichen ähnlich sein (Lekholm et al., 1986; Lang et al., 1999), jedoch divergiert die Progression dieser Ausbildungen signifikant (Edgerton et al., 1996; Steinberg et al., 1998; Wolinsky et al., 1989). Klinische Untersuchungen belegen die Unterschiede in der Progression einer Parodontitis und einer Periimplantitis (Berglundh et al., 2007; Zitzmann et al., 2004). In Tieruntersuchungen kommen die o.g. Autoren zu dem Ergebnis, dass es bei einer Nichtbehandlung der periimplantären Entzündung zu einem kontinuierlich fortschreitenden Prozess der Knochenresorption bis hin zum Implantatverlust kommen kann.
Beschreibung der Studie
Aufgrund der kontroversen Ergebnisse von vergleichbaren Studien auf Patienten- und Implantatniveau war es mein Bestreben, eine Studie zu erstellen, die in gleichem Maße eine numerische Auswertung aller untersuchten Implantate beinhaltet sowie gleichzeitig den Patienten als Individuum berücksichtigt. Es wurde eine retrospektive Studie mit 117 Patientenfällen im Zeitraum zwischen 01.07.1990 und 31.07.2010 zur Untersuchung einer Mehrheit von praxisrelevanten Faktoren, die neben dem Faktor Plaque und Biofilm, für die Entstehung und Progression einer periimplantären Entzündung sowie für den Implantatverlust von Bedeutung sein können, durchgeführt. Die Ereignisse „Implantatverlust“ und „Periimplantitis“ wurden separat voneinander untersucht und die Ergebnisse der Untersuchungen verglichen. In dieser Studie sollten Daten erhoben werden, anhand derer die Prävalenz periimplantärer Erkrankungen in der untersuchten Gruppe ermittelt werden konnte. Darüber hinaus sollte ermittelt werden, inwieweit in der Literatur kontrovers diskutierte Faktoren wie Rauchen, Knochenaufbaumaßnahmen, prothetische Besonderheiten, Anzahl der inserierten Implantate, Parodontitisvorgeschichte, Belastungszeitpunkt, Teilnahme an Recall-Programmen, Geschlecht und Patientenalter sich als praxisrelevant für die Entstehung und Progression einer periimplantären Erkrankung (sowie für den Implantatverlust) erweisen können. Die Ausprägung der einzelnen Erkrankungen war kein Bestandteil dieser Studie.
Material und Methode
Es wurde eine retrospektive Studie im Behandlungszeitraum zwischen 01.07.1990 und 31.07.2010 mit 117 Patientenfällen durchgeführt, um praxisrelevante Faktoren zu untersuchen, die neben dem Faktor Plaque und Biofilm für die Entstehung und Progression einer Periimplantitis sowie für den Implantatverlust von Bedeutung sein können. Die Patientengruppe (bestehend ausschließlich aus Patienten, die ihr Einverständnis zur Dokumentation, Speicherung und Verwendung ihrer Daten schriftlich erklärt haben) wurde aus dem eigenen Patientengut der Praxis selektiert, nach alphabetischer Reihenfolge und bis zum Erreichen der festgelegten Anzahl von Fällen, die den Einschlusskriterien entsprachen und keine Ausschlusskriterien aufwiesen.
Es wurden folgende Einschlusskriterien festgelegt:
- mindestens ein für prothetische Zwecke inseriertes Implantat
- mindestens ein zum Follow-up-Datum seit zwei Jahren prothetisch versorgtes Implantat (zwecks Differenzierung von Früh- und Spätkomplikationen)
- ein Mindestbeobachtungszeitraum nach der Implantatinsertion von zwei Jahren
Es wurden folgende Ausschlusskriterien festgelegt (um eine homogene Untersuchungsgruppe zu erzielen). Ausgeschlossen von der Studie wurden Patienten, die:
- nicht den Einschlusskriterien entsprachen
- an einer schweren systemischen Erkrankung litten
- eine Strahlen- oder Chemotherapie während des untersuchten Zeitraumes erhielten
- während des Beobachtungszeitraums eines der untersuchten Ereignisse aufgrund von äußerlicher Gewalt erlitten (z.B. Implantatverlust aufgrund einer Luxation, durch äußere Gewalt ausgelöste Fraktur; Verletzungen des periimplantären Weichgewebes aufgrund von Gewalt, Unfall etc.)
- zum Zeitpunkt des Eintritts eines der Ereignisse (Mukositis, Hyperplasie, Periimplantitis, Implantatverlust) schwanger waren, da die Teilpopulation der letzten zwei Gruppen so gering war, dass keine relevanten Ergebnisse dadurch erzielt werden konnten.
Ausgeschlossen von dieser Studie wurden Implantate, die:
- nicht zu prothetischen Zwecken inseriert wurden (z.B. KFO-Hilfsimplantate)
- nur als provisorische Pfeiler inseriert wurden
- einen kleineren Durchmesser als 2,75 mm hatten
- einen größeren Durchmesser als 6,25 mm hatten
Quantitative Größen wurden anhand von Mittelwert und Standardabweichung, Minimum und Maximum sowie den Quartilen beschreibend dargestellt, zu ordinal und nominal skalierten Größen wurden absolute und prozentuale Häufigkeiten angegeben. Je zwei Größen dieser Skalierung wurden in Kontingenztafeln gegenübergestellt, um Abhängigkeiten darzustellen. Es wurden Ereigniszeitanalysen durchgeführt für die Ereignisse des Implantatverlustes und der periimplantären Erkrankung. Dabei wurden die potenziellen Einflussfaktoren zunächst in einer univariaten Betrachtung mittels Cox-Regression dahingehend geprüft, inwieweit sie das Auftreten des jeweiligen Ereignisses und die Zeit bis zum Auftreten beeinflussen. Es wurden zudem die Hazard Ratios mit 95%-Konfidenzintervall ermittelt, die eine Bewertung der Stärke des Einflusses zuließen. Anhand von Kaplan-Meier-Plots konnte der jeweilige Einflussfaktor hinsichtlich seiner Bedeutung für das Auftreten der betrachteten Ereignisse grafisch visualisiert werden. Anschließend erfolgte eine multivariate Cox-Regression, die sämtliche Einflussgrößen in einem Modell berücksichtigte. Sämtliche Berechnungen zur Ereigniszeitanalyse erfolgten auf Ebene der Implantate, wobei in jedem Ansatz der Patient als Individuum im statistischen Modell entsprechend berücksichtigt wurde (Frailty-Term). Es wurde ein Signifikanzniveau von 5 % zugrunde gelegt. Eine Alpha-Adjustierung für multiples Testen fand nicht statt, die Ergebnisse haben entsprechend explorativen Charakter. Für die Durchführung der statistischen Berechnungen wurde IBM SPSS Statistics 19 (SPSS Inc. an IBM Company, Chicago, IL) und R 2.12.1 (R Development Core Team, The R Foundation for Statistical Computing, GNU Gerneral Public License) eingesetzt.
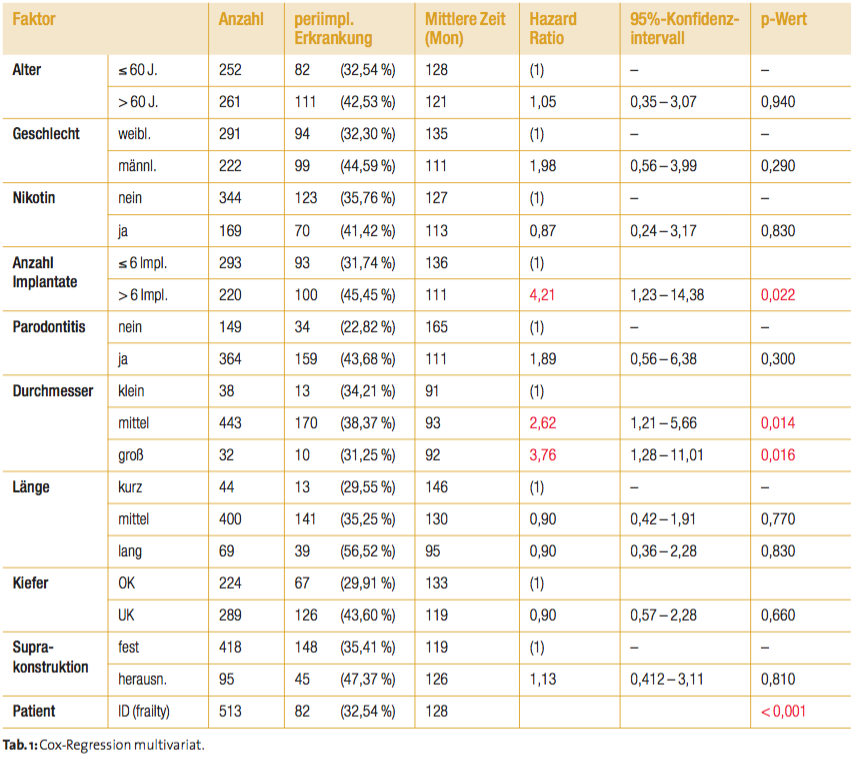
Ergebnisse der Analyse: Periimplantitis
Tabelle 1 gibt eine Übersicht zu den Ergebnissen der mehrfaktoriellen Cox-Regression, mit der geprüft wurde, inwieweit die aufgelisteten Faktoren Einfluss auf das Auftreten einer periimplantären Erkrankung und die Zeit bis zum Auftreten dieses Ereignisses nehmen. Dabei wurde auf Ebene der Implantate gerechnet und der Patient als Individuum im statistischen Modell berück sichtigt. Sowohl in den univariaten Analysen als auch in diesem Ansatz ist ein sehr starker/signifikanter Einfluss des Patienten als Individuum zu erkennen (Cox-Modell, p < 0,001). Generell erweist sich die mehrfaktorielle Analyse hier als zum Teil numerisch nicht lösbares Problem, was dadurch zustande kommt, dass zum einen der Patienteneinfluss die anderen Faktoren überlagert und diese sich zum Teil gegenseitig bedingen und beeinflussen. Deshalb wurden in der mehrfaktoriellen Analyse nur diejenigen Faktoren berücksichtigt, die aus klinischer Sicht eine große Bedeutung haben. Für andere untersuchte Faktoren wurde eine univariate Analyse durchgeführt. Erwartungsgemäß präsentierte sich in dieser Studie der Patient als Individuum als der Faktor mit der größten Signifikanz für die Entstehung und Progression einer periimplantären Erkrankung. Einzelne Faktoren wurden in dieser Arbeit auch univariat betrachtet, jedoch zeigte sich auch hierbei der signifikante Einfluss des Patienten. Neben dem Patienten zeigten auch Faktoren wie der Implantatdurchmesser und die Anzahl der inserierten Implantate in der multivariaten Analyse einen signifikanten Einfluss auf die Entstehung progressiver periimplantärer Erkrankungen. In der univariaten Analyse zum Ereignis Periimplantitis wurde die Signifikanz weiterer Faktoren ermittelt:
Parodontitis
Auch wenn
der Faktor Parodontitis keinen signifikanten Einfluss in der
multivariaten Analyse zeigte, ist er für die Entstehung und Progression
einer periimplantären Erkrankung von Bedeutung. Dieses Ergebnis der
univariaten Analyse entspricht den Ergebnissen anderer bereits
veröffentlicher Studien (Karoussis et al., 2003). Bereits nach ca. zwei
Jahren post insertionem lässt sich eine deutlichere Tendenz zu einer
periimplantären Erkrankung bei Patienten mit einer
Parodontitis-Vorgeschichte feststellen als bei Patienten, die
anamnetisch nicht unter dieser Erkrankung litten (Tab. 2). An dieser
Stelle bestehen Parallelen zu dem signifikant höheren Risiko für eine
Periimplantitis bei Patienten mit multiplen Implantatinsertionen (s.o.),
da häufig der multiple Zahnverlust mit einer Parodontitis-Vorerkrankung
verbunden ist und restliche parodontalpathogene Keime auch bei einer
erfolgreichen präimplantologischen Therapie in der Mundhöhle verbleiben
(Schwarz et al., 2007).
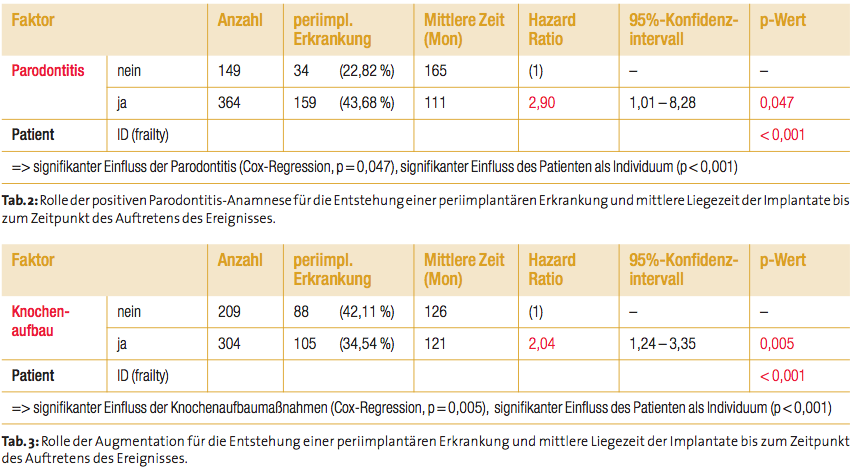
Knochenaufbau
Die univariate
Analyse zeigt, dass das Ereignisrisiko bei Implantaten, die im
Zusammenhang mit einer Augmentation inseriert wurden, signifikant höher
ist als bei Implantaten, die im ortsständigen Knochen inseriert wurden
(Tabelle 3 – Hazard Ratio 2,04, p-Wert 0,005). Dieses Ergebnis könnte
mit der reduzierten Vaskularisation augmentierter Areale und der dadurch
herabgesetzten lokalen Abwehrfähigkeiten des periimplantären Gewebes in
Zusammenhang gebracht werden.
Verblockung
Bei der
Analyse dieses Faktors zeigte sich ein signifikanter Einfluss auf das
Ereignisrisiko und auf die Ereigniszeit. Verblockte Suprakonstruktionen
zeigten ein signifikant höheres Risiko für die Entstehung einer
periimplantären Erkrankung als solche Konstruktionen, die nicht
verblockt wurden (Tab. 4). Auch wenn das Risiko eines Implantatverlustes
bei verblockten Konstruktionen signifikant niedriger ist als bei nicht
verblockten (s. Ergebnisse zum Implantatverlust), scheint eine
Verblockung die Mundhygieneverhältnisse erheblich zu erschweren, sodass
dieser Umstand häufiger zu einer periimplantären Entzündung führt, auch
wenn diese nicht zwangsläufig mit einem Implantatverlust verbunden ist
(s. Ergebnisse zum Implantatverlust).
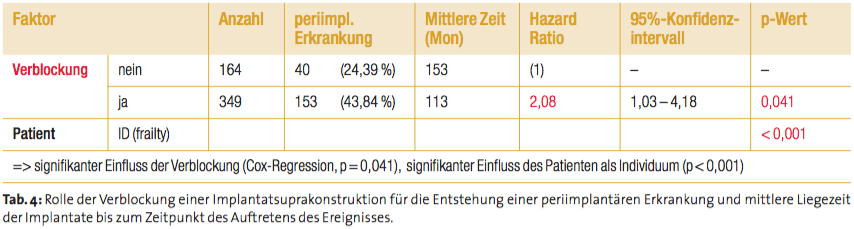
Ergebnisse der Analyse: Implantatverlust
Tabelle 5 gibt eine Übersicht zu den Ergebnissen der Cox-Regression, mit der geprüft wurde, inwieweit die untersuchten Faktoren einen Einfluss auf den Verlust eines Implantats und auf die Zeit bis zum Auftreten dieses Ereignisses nehmen. Dabei wurde auf Ebene der Implantate analysiert und der Patient als Individuum im statistischen Modell berücksichtigt. Es zeigte sich jedoch kein signifikanter Einfluss des Patienten (Cox-Modell, p = 0,950). Dieses Ergebnis war vorhersehbar, da Studien zufolge ein Großteil der Implantatverluste sich während der Einheilungsphase (früher Implantatverlust) ereignet und nur ein vergleichsweise geringer Anteil der Faktoren, die mit der erfolgreichen Osseointegration eines Implantates in Zusammenhang gebracht werden, patientenabhängig sind. Die eigene Studie führte ebenfalls zu dem Ergebnis, dass sich der größere Teil der Verluste währe nd der Frühphase (Einheilungsphase/Osseo integrationsphase) ereignet hat (Tab. 6). Unter Berücksichtigung des Zeitpunktes eines Implantatverlustes (früher Implantatverlust während der Osseointegrationsphase bis zu Eingliederung der prothetischen Versorgung bzw. später Implantatverlust nach erfolgreicher prothetischen Versorgung) hat der individuelle beeinflussende Faktor Patient keinen signifikanten Einfluss auf den Eintritt des Ereignisses. Als signifikant erwiesen sich Faktoren wie die Implantatposition hinsichtlich des Kiefers und die Anzahl der inserierten Implantate sowie der Heilungsmodus während der Osseointegrationsphase und die Gestaltung der prothetischen Versorgung bei dem späten Implantatverlust. Diese Erkenntnisse (obwohl sie nur einen explorativen Charakter besitzen) führen zu dem praxisrelevanten Ergebnis, dass der Implantatverlust unter günstigen Umständen durch den Operateur bzw. Prothetiker positiv beeinflusst werden kann.
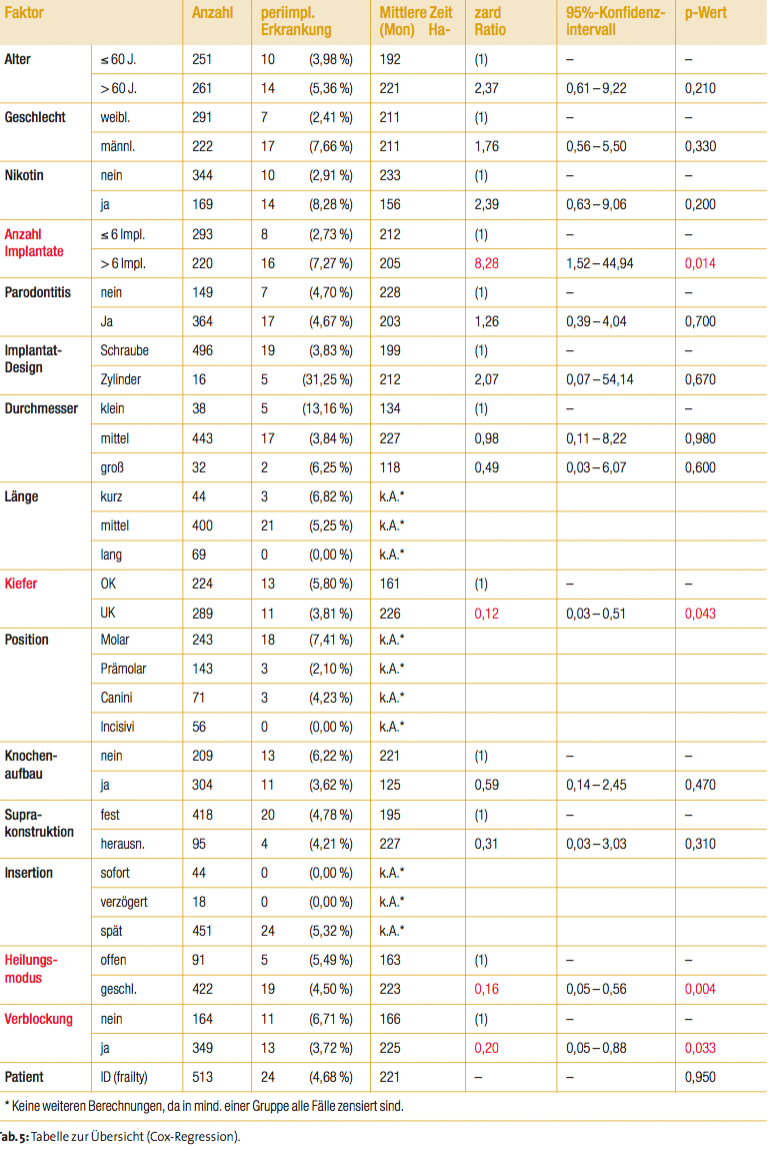
Anzahl der inserierten Implantate
Ein
signifikanter Einfluss zeigte sich hinsichtlich der Anzahl der
inserierten Implantate je Patient (Cox-Regression, p = 0,014). Mit einer
Hazard Ratio von 8,28 (95% CI = [1,52; 44,94]) erweist sich ein über
8-fach erhöhtes Verlustrisiko für Implantate, falls mehr als sechs
Implantate je Patient inseriert wurden, wobei bei Individuen, bei denen
nur ein einzelnes Implantat inseriert wurde, während des gesamten
Untersuchungszeitraums kein Implantatverlust beobachtet wurde. In der
Implantatfrühphase können Umstände wie die anatomisch ungünstigeren
Voraussetzungen hinsichtlich Knochenangebot und Knochenqualität bei
einem multiplen Zahnverlust als ursächlich für eine nicht erfolgreiche
Osseointegration angesehen werden, aber auch die eventuell damit
verbundenen augmentativen Maßnahmen, sowie das vergrößerte
Operationsgebiet und das damit verbundene erhöhte Infektions- und
Kontaminationsrisiko für die inserierten Implantate. In der Spätphase
könnte das signifikant höhere Implantatverlustrisiko bei multiplen
Insertionen einerseits mit den erschwerten Mundhygieneverhältnissen und
andererseits mit der erhöhten Retentionsfläche für Bakterienakkumulation
und mit den begünstigten Voraussetzungen für Bakterienmigration nach
einer lokalisierten bakteriell bedingten periimplantären Erkrankung
erklärt werden.
Kiefer
Auch der Kiefer nimmt einen
signifikanten Einfluss auf den Implantatverlust (p = 0,043). Die Hazard
Ratio von 0,12 (95% CI = [0,03–0,51]) besagt, dass bei einer
Implantatinsertion im Oberkiefer ein mehr als 8-fach höheres
Verlustrisiko in Relation zum Unterkiefer besteht. Dieses Ergebnis kann
mit dem vergleichsweise geringeren Knochenangebot im Oberkiefer sowie
mit der vergleichsweise schlechteren Knochenqualität erklärt werden.
Heilungsmodus
Als
ein weiterer signifikanter Einflussfaktor erweist sich der
Heilungsmodus (p = 0,004), wobei mit einer Hazard Ratio von 0,16 (95%
CI=[0,05–0,56]) ein 6,25-fach höheres Risiko eines Implantatverlusts bei
einer offenen Heilung nachgewiesen wird. Dieses Ergebnis kann durch die
ständige Kontamination des offen einheilenden Implantates während der
Einheilungsphase erklärt werden. Diese Kontamination kann den Prozess
der Ausbildung des Implantat-Knochen-Kontaktes stören (gefolgt von einem
Frühverlust oder von einer bindegewebigen Einheilung des Implantates)
oder als Keimreservoir fürdie Entstehung von späteren periimplantären
Entzündungen funktionieren.
Verblockung
Hinsichtlich
der Verblockung (p = 0,033) zeigt die Hazard Ratio von 0,20 (95%
CI=[0,05–0,88]) ein 5-fach erhöhtes Verlustrisiko bei Implantaten, die
nicht verblockt wurden. Auch wenn die Verblockung einer
Implantatsuprakonstruktion für zusätzliche Nischen für
Bakterienakkumulation und Bakterienkolonisation sorgt, scheint die
Verblockung Mikrobewegungen und Fehlbelastungen zu minimieren und die
Überlebensdauer insbesondere der in nicht optimalen
Knochenverhältnissen/in augmentierten Knochen inserierten Implantate zu
erhöhen.
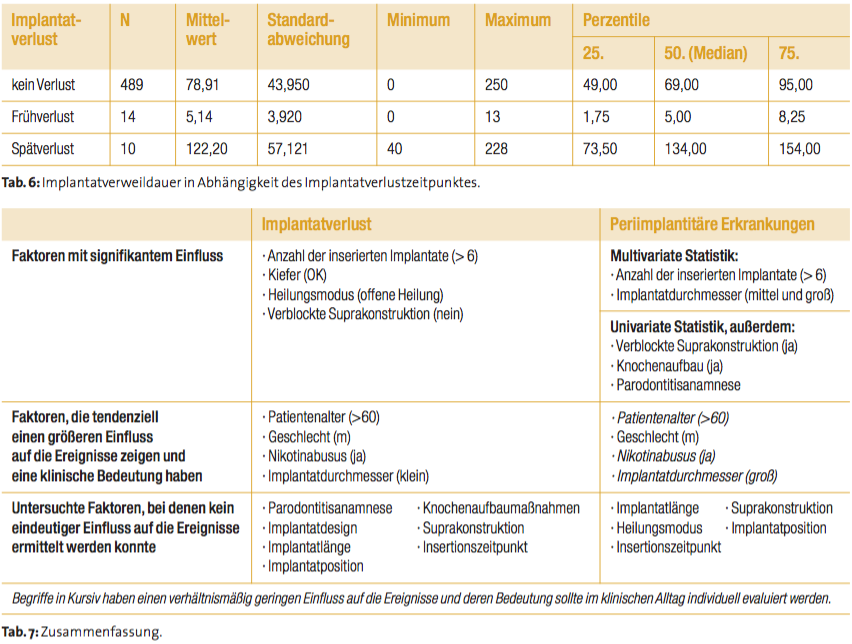
Vergleich der Ergebnisse und Zusammenfassung
Tabelle 7 stellt einen Vergleich der Ergebnisse der beiden durchgeführten Untersuchungen dar. Sie vergleicht den Einfluss der einzelnen Faktoren in Bezug auf das Auftreten des jeweiligen Ereignisses. Diese Vergleichstabelle der Ergebnisse der beiden durchgeführten Analysen zeigt, dass die Ätiologie periimplantärer Erkrankungen nicht in einzelnen Faktoren, sondern in kausalen Komplexen zu suchen ist. Bei dem Implantatverlust ist es eher möglich, dass einzelne Faktoren einen so stark ausgeprägten Einfluss auf die Einheilung und Lebensdauer eines inserierten Implantates zeigen, dass der Einfluss des Individuums und die Suche nach Ursachenkomplexen für das Eintreten dieses Ereignisses überflüssig zu sein erscheinen, aber auch hier ist die Betrachtung aller in einem kausalen Zusammenhang stehenden Faktoren sinnvoll. Generell ist auch zu vermerken, dass die Faktoren, die zur Entstehung beider Ereignisse (Periimplantitis/Implantatverlust) beitragen, auf den ersten Blick nicht nur verschieden sind, sondern oft auch kontrovers erscheinen. Dieser Umstand kann jedoch mit der Komplexität der Faktoren und deren unterschiedlichem Inhalt für beide Ereignisse erklärt werden. Aus diesem Grunde sollten nicht nur präimplantologisch alle Risiken für die erfolgreiche Implantateinheilung und für die erfolgreiche prothetische Versorgung evaluiert, sondern auch ein postprothetisches individuelles Risikoprofil des Patienten ca. zwei Jahre nach der Versorgung erstellt werden. Dieses Risikoprofil könnte im Rahmen des individuell festgelegten Recalls für die Prävention periimplantärer Erkrankungen sehr aufschlussreich sein.
Hier geht's zur Literaturliste.
Autoren: Dr. med. dent. W. Reiche, Prof. Dr. K. Nagy, Dr. G. Braunitzer










