Implantologie 30.08.2024
„The perfect screw“ bei älteren Patienten (Teil 3)
share
Der zunehmende Anteil an älteren Patienten stellt uns im Praxisalltag vor besondere Aufgaben. So liegen im Zusammenhang mit dem gehobenen Alter und dem damit verlangsamten Regenerationspotenzial häufig auch noch spezifische gesundheitliche Defizite vor, die eine deutlich schlechtere Wund- und Gewebeheilung bewirken. Hierbei spielen nicht nur Wechselwirkungen durch vorhandene Medikation wie beispielsweise Bisphosphonate eine Rolle, sondern insbesondere auch häufig auftretende Allgemeinerkrankungen wie Parodontitis, Diabetes oder Koronare Herzkrankheit.
Sind einer oder mehrere Risikofaktoren erfüllt, können bereits atraumatische Behandlungen, wie die nichtchirurgische Parodontitistherapie, zu erheblichen Komplikationen führen. Aus diesem Grund hat sich gerade bei diesen Patienten der Einsatz von sogenannten Biologics als sehr effektiv erwiesen. Diese ermöglichen nicht nur eine deutlich verbesserte Wundheilung, sondern reduzieren auch die postoperative Schwellung und das Schmerzempfinden. Darüber hinaus bewirken einige Biologics sogar eine deutlich verbesserte Parodontal- und Knochenheilung.
Durch ein angepasstes patientenorientiertes Praxiskonzept ist es möglich, hochkomplexe Behandlungen mit einem höheren Risikoprofil wie die Sofortimplantation bei älteren Patienten mit vorhandenen Risikofaktoren durchzuführen.
Case Report
Der 84-jährige männliche Patient stellte sich in unserer Praxis bezüglich Schmerzen in der Oberkieferfront vor. Er zeigte neben einer medikamentös eingestellten Hypertonie eine unauffällige allgemeinmedizinische Anamnese. In der speziellen zahnmedizinischen Untersuchung wurden Risikofaktoren wie eine vorliegende Parodontitis und eine Periimplantitis an einem bereits vorhandenen Implantat festgestellt.
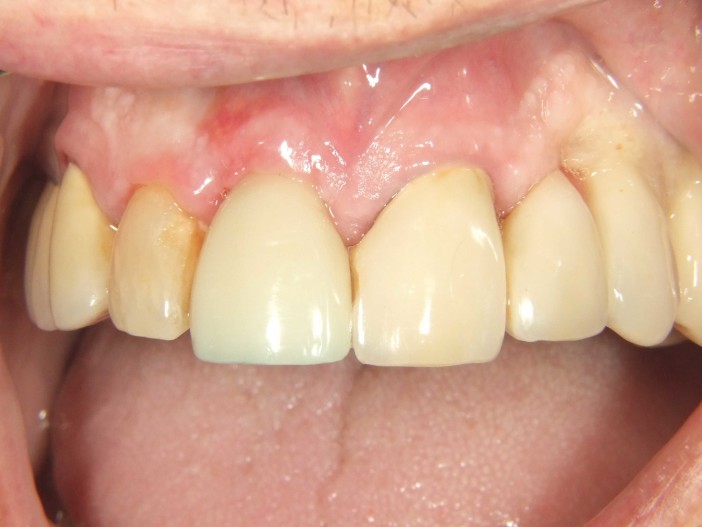
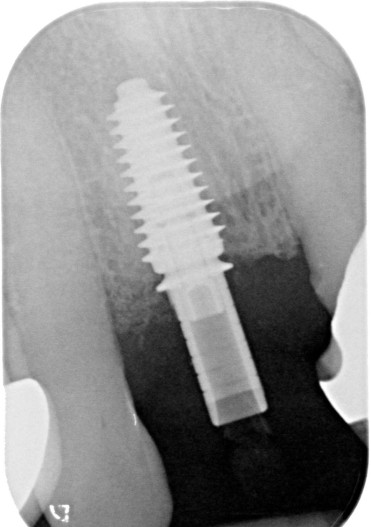
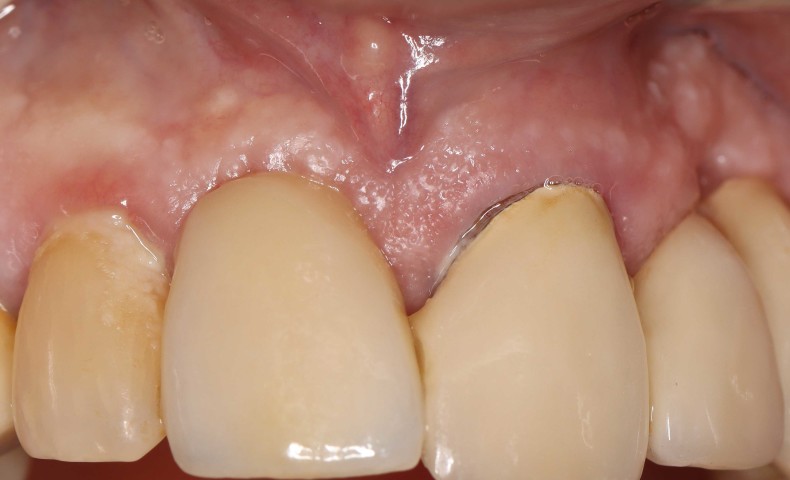
Klinisch zeigte sich ein entzündetes Weichgewebe samt frakturiertem Zahn (Abb. 1). Radiologisch konnten eine deutliche Sekundärkaries und eine apikale Läsion festgestellt werden (Abb. 2).
Der Patient äußerte den Wunsch der Zahnentfernung mit anschließender prothetischer Versorgung. Nach Abwägung der klinischen Ausgangssituation und der prothetischen Möglichkeiten würde eine implantologische Versorgung im Sinne einer Sofortimplantation die besten Voraussetzungen für einen optimalen Gewebeerhalt ohne weitere chirurgische Zusatzeingriffe bieten.
Aufgrund des fortgeschrittenen Alters des Patienten und der vorliegenden beeinflussenden Faktoren, lag hier allerdings ein deutlich erhöhtes Risikoprofil im Sinne einer potenziellen Wundheilungsstörung vor. Aus diesem Grund sieht unser praxis- und patientenorientiertes Konzept, welches sich besonders durch minimalinvasive Verfahren auszeichnet, die Verwendung des Wundheilungsbeschleunigers Hyaluronsäure vor, um auch solche Behandlungen mit einem höheren Risiko sicher und vorhersagbar durchführen zu können. Der Patient stellte sich zur Extraktion mit zeitgleicher Implantation im Sinne einer klassischen Sofortimplantation vor. Darüber hinaus war geplant, den Patienten mit einem festsitzenden Provisorium im Sinne einer Sofortbelastung zu versorgen.
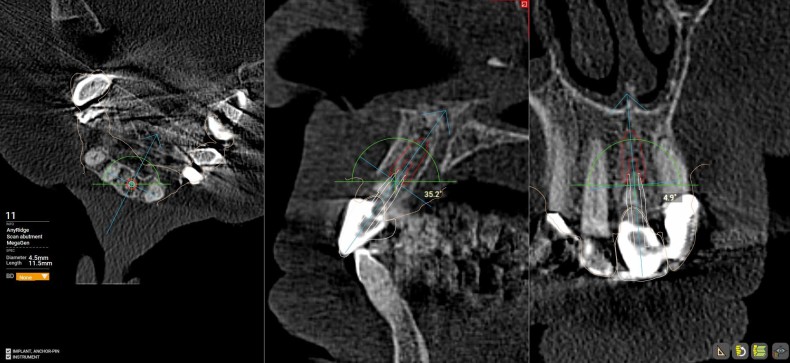
Im Vorfeld erfolgte eine digitale Planung mittels DVT und der Planungssoftware R2Gate (MegaGen). Dadurch konnten die intraoperative Implantatposition, Knochenverhältnisse und spätere Kronenposition festgelegt werden. Durch dieses Vorgehen und dem sogenannten „Backward Planning“ kann zum einen der Behandlungsablauf sicherer gestaltet und zum anderen die Planungssicherheit deutlich erhöht werden.
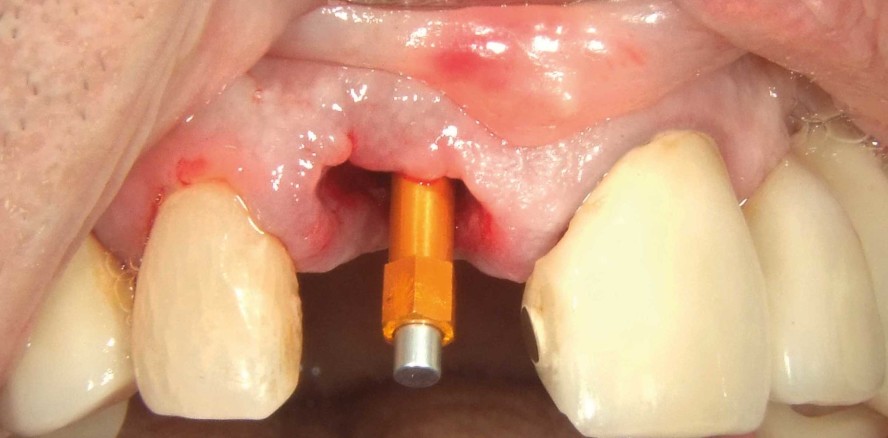
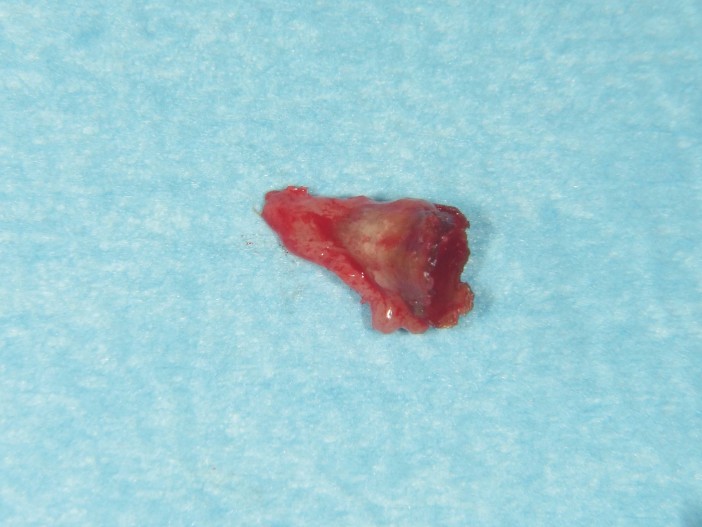
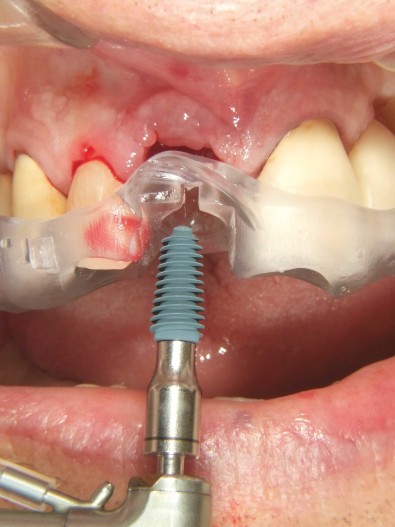
Der bestehende Wurzelrest wurde samt dem apikalen Granulationsgewebe vorsichtig entfernt, sodass das Maximum an Knochen erhalten werden konnte (Abb. 4). Die exakte Implantatposition wurde mittels Guided Surgery festgelegt und durchgeführt, sodass das Implantat sowohl in der vertikal als auch horizontal perfekten Position inseriert werden konnte (Abb. 5). Es wurde ein Implantat mit dem Durchmesser 4,5 und Länge 11,5 mm gesetzt (MegaGen AnyRidge). Durch das besondere Implantatdesign kann hier über die ausladenden Gewindeflanken eine sehr hohe Primärstabilität erreicht werden. Durch den gleichbleibenden Kerndurchmesser, jedoch größer werdenden Implantatdurchmesser, steht hier der maximale Knochenerhalt im Vordergrund. Der BIC (Bone–Implant Contact) wurde mittels des sogenannten Mega ISQ über einen SmartPeg bestimmt (Abb. 6). Hier konnte ein ISQ-Wert von 74 erzielt werden. Bei Werten von > 70 spricht man von einer hohen Primärstabilität und es kann eine Sofortbelastung bei Einzelzahnimplantaten durchgeführt werden. Wir füllen standardmäßig die sogenannte Jumping Distance (Raum zwischen Implantat und Restknochen) mit Knochenersatzmaterial auf, da wir so zu einem besseren Erhalt der bukkalen Kontur und einem ästhetischeren Ergebnis kommen.
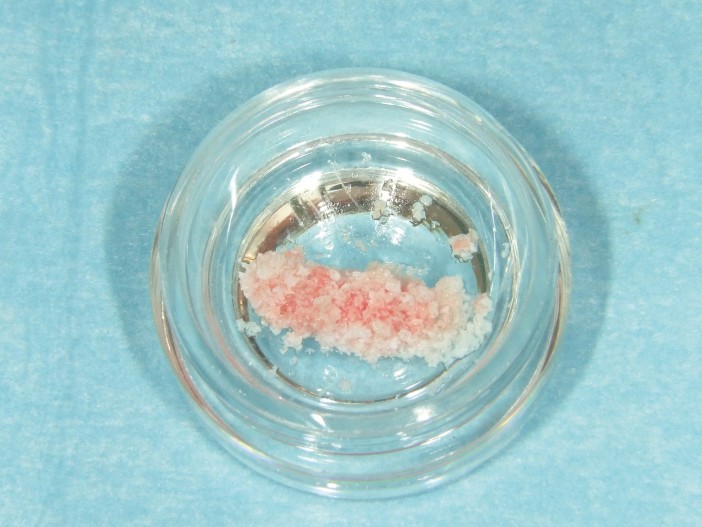
Wir augmentieren in unserer Praxis mit dem „Sticky Bone“-Prinzip. Hierzu verwenden wir ein porcines Knochenersatzmaterial mit einem langsamen Resorptionsprofil (SMARTGRAFT, REGEDENT), das insbesondere bei der Sofortimplantation einen besseren Volumenerhalt als schnell resorbierende Knochenersatzmaterialien ermöglicht. Wir mischen das porcine Material vorab mit vernetzter Hyaluronsäure (hyaDENT BG, REGEDENT) gemischt, nicht nur um eine präzisere Augmentation und eine bessere Lagestabilität zu erzielen (Abb. 7). Es ist bekannt, dass vernetzte Hyaluronsäure nicht nur eine verbesserte Wundheilung bewirkt, sie führt sogar zu einer besseren knöchernen Integration der Knochenersatzmaterialpartikel und so zu einem erhöhten Bone–Implant Contact des Sofortimplantats.
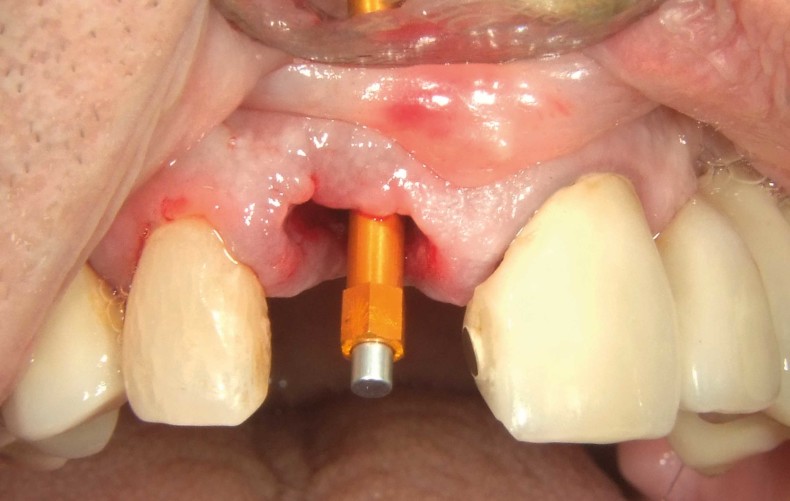
Im Anschluss wurde die provisorische Krone eingegliedert und somit die Extraktionsalveole verschlossen (Abb. 8). Abbildung 9 zeigt das postoperative Röntgenbild unmittelbar nach der Implantation und nach Eingliederung der provisorischen Krone.
Die provisorische Versorgung wurde außer Funktion genommen und der Patient eindringlich instruiert, um eine mögliche Frühbelastung des Implantats zu vermeiden.
Der Patient wurde postoperativ aufgeklärt und sowohl antibiotisch als auch analgetisch abgeschirmt. Antiseptische Mundspülung wird in unserer Praxis erst ab dem dritten Tag post OP angeraten, um die Fibroblastenexpression in der initialen Wundheilungsphase nicht zu reduzieren.
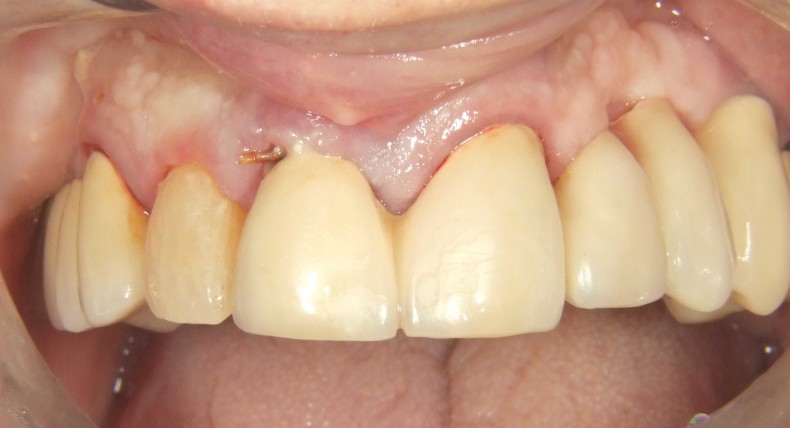
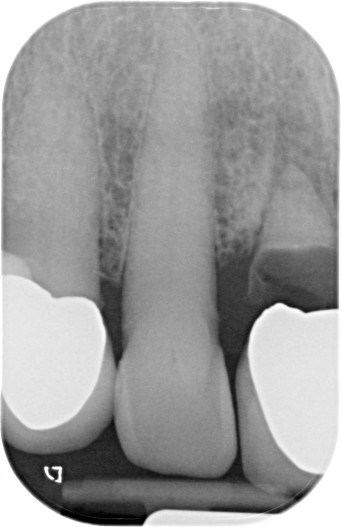
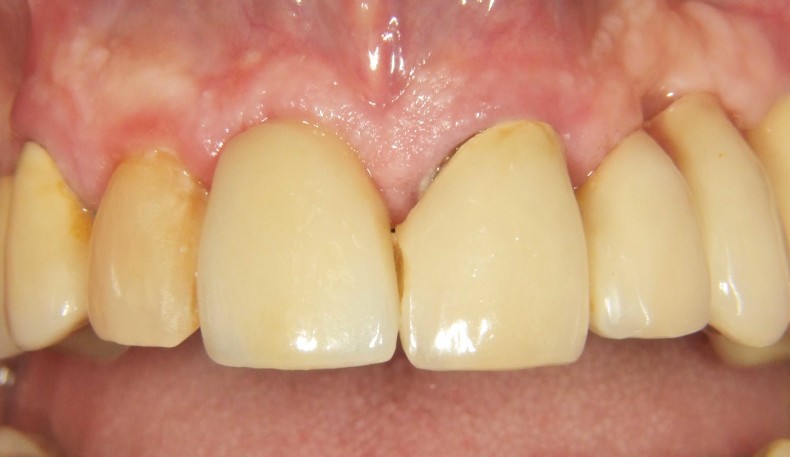
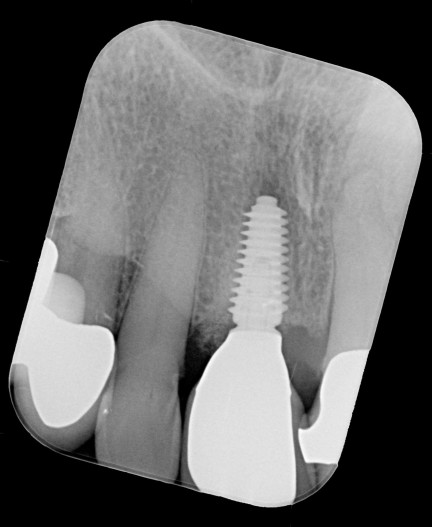
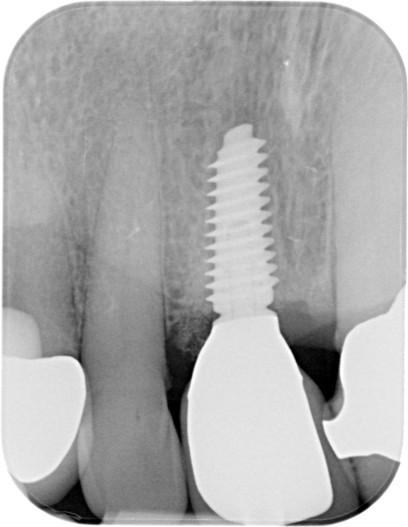
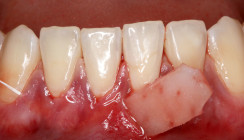
Nach einer Einheilzeit von vier Monaten wurde die definitive Versorgung fertiggestellt. Abbildung 10 zeigt die klinische Situation nach Eingliederung der definitiven Krone, welche okklusal verschraubt wurde. Röntgenologisch imponiert eine stabile knöcherne Situation und perfekte Passung der Restauration (Abb. 11). Auch nach einem Jahr zeigen sich klinisch stabile und entzündungsfreie Weichgewebsverhältnisse trotz benachbarter Plaqueakkumulation (Abb. 12). In Abbildung 13 imponieren stabile knöcherne Verhältnisse ohne Zeichen einer Knochenresorption.
Dieser Beitrag ist im IJ Implantologie Journal erschienen.