Kieferorthopädie 28.02.2011
Einstellung palatinal verlagerter Oberkiefereckzähne
share
Behandlungsstrategie unter Berücksichtigung der dentofazialen Ästhetik
Die Behandlung einer Eckzahnverlagerung erfordert in Abhängigkeit vom Zeitpunkt der Diagnose und vom Ausmaß der Verlagerung ein koordiniertes und nicht selten interdisziplinäres Vorgehen des Zahnarztes, des Kieferchirurgen und des Kieferorthopäden. In dem vorliegenden Beitrag wird anhand eines Patientenbeispiels die an der Poliklinik für Kieferorthopädie Würzburg gebräuchliche Methode zur Einstellung palatinal verlagerter Oberkiefereckzähne dargestellt.
Mit fast 60 % ist der Oberkiefereckzahn unter allen verlagerten Zähnen am häufigsten betroffen.1 Je nach Autor liegt bei 50 bis 90 % dieser Eckzähne eine palatinale Verlagerung vor.2,3,4 Die Erklärung für diese relativ hohen Zahlen wird vornehmlich in dem Entwicklungsablauf des Eckzahnes gesucht, da dieser sowohl im zeitlichen als auch im räumlichen Sinn den längsten Durchbruch hat.5
Weitere Gründe einer Eckzahnverlagerung können allgemeiner oder lokaler Art6,7 und anatomischer oder sogar genetischer Natur8 sein. Der seitliche Schneidezahn als Führungsfläche für den durchbrechenden Eckzahn nimmt dabei eine wichtige Position ein.8,9 Kein Zusammenhang besteht bei palatinaler Verlagerung zum Vorliegen eines Platzmangels.10 Weitere Befunde bei Eckzahnverlagerungen sind Milchzahnretentionen – wobei offen bleibt, ob dies Ursache oder Folge der Verlagerung ist, ein verfrühter Verlust des Milcheckzahnes, Lippen-Kiefer-Gaumen-Spalten, Ankylosen, Zysten oder Dilazerationen.11
Als mögliche Folgen einer unbehandelten Verlagerung sind ein ektopischer Durchbruch, Wanderungen der benachbarten Zähne, eine Verkürzung des Zahnbogens, Resorptionen, Zysten und Infektionen bei teilretinierten Eckzähnen zu nennen.
Diagnose
Scheint der normale zeitliche Ablauf der Eckzahnentwicklung gestört, wobei weniger das chronologische Alter als vielmehr die Gebissentwicklung entscheidend ist,12 und deutet ein einseitig verspäteter Durchbruch oder eine Distalkippung des seitlichen Schneidezahnes eventuelle Probleme an, so ist die klinische Untersuchung der erste Schritt der Diagnose.
Neben dem Orthopantomogramm (OPG) geben Zahnfilme Aufschluss über eine möglicherweise vorliegende Verlagerung und bieten eine Darstellung der Eckzahnposition in sagittaler und vertikaler Richtung. Exzentrisch aufgenommene Zahnfilme erlauben die räumliche Lokalisation des verlagerten Zahnes in bukkolingualer Richtung. Zusätzliche Informationen zur räumlichen Ausrichtung des Zahnes können Aufbissaufnahmen und besonders bei horizontalen Verlagerungen dem Fernröntgenseitenbild (FRS) entnommen werden.
Die aufwendig erscheinende Abklärung mittels Computertomogramm (CT) oder Digitalvolumentomografie (DVT) können in Fällen von extremen Verlagerungen insbesondere im Unterkiefer (Abb. 1a und b) bzw. bei Verdacht auf ausgedehnte Resorptionen an den benachbarten Zähnen notwendig sein.13 Weiterhin können eventuelle Ankylosen der verlagerten Zähne erkannt und entsprechende Konsequenzen für die Behandlung gezogen werden. Die genaue Lokalisation ist von entscheidender Bedeutung für die Wahl des chirurgischen Zugriffs und die exakte Planung der im weiteren Verlauf eingesetzten kieferorthopädischen Kräfte, um durch eine eventuell falsch eingesetzte Biomechanik an den Nachbarzähnen bereits erfolgte Resorptionen nicht zu vergrößern.
Therapie
Wurde der klinische Verdacht einer Verlagerung radiologisch bestätigt, muss abgewogen werden, ob und wie der verlagerte Eckzahn einzustellen ist. Dabei sind der Zeitpunkt der Diagnose und das Ausmaß der Verlagerung von großer Wichtigkeit. Deutet sich im Verlauf des Zahnwechsels eine Eckzahnverlagerung an, sollte versucht werden, einer weiteren ungünstigen Entwicklung durch frühe Extraktion von Milchzähnen entgegenzuwirken. Wird eine Verlagerung am Ende bzw. nach Ablauf des Zahnwechsels diagnostiziert und liegen keine ausreichenden Platzverhältnisse für den Eckzahn vor oder ist dieser extrem verlagert, muss baldmöglich mit der kieferorthopädischen Einstellung begonnen werden, um eine eventuell in Abhängigkeit von der Wurzelentwicklung verbleibende Spontanentwicklung in vertikaler Richtung ausnutzen zu können. Relative Kontraindikationen für den Versuch der kieferorthopädischen Einstellung sind extreme Verlagerungen sowie – abhängig von der Gesamtsituation – z. B. ein vollständiger Lückenschluss. Ankylosen stellen eine absolute Kontraindikation dar.11
Chirurgische Freilegung
Die zur jeweiligen Lage des Eckzahnes individuell gewählte chirurgische Verfahrensweise bei der Freilegung ist der erste Schritt zur Sicherung eines parodontal und ästhetisch ansprechenden Ergebnisses. Es wird heute allgemein empfohlen, palatinal verlagerte Eckzähne nach Ankleben des Attachments wieder mit dem vorher gebildeten Mukoperiostlappen zu bedecken, d. h. eine geschlossene Elongation durchzuführen. Als Attachment mit der besten Aussicht auf Erfolg ist das Titan-Köpfchen mit Titan-Kette nach Watted.
Freilegung palatinal verlagerter Eckzähne
Bei der chirurgischen Freilegung palatinal verlagerter Eckzähne erfolgt der Schnitt marginal (Abb. 2b) oder paramarginal (Abb. 2d). Wegen der besseren Wundheilung nach Adaption der Schleimhaut an Schleimhaut wird14 die paramarginale Schnittführung bevorzugt. Falls die Verlagerung dies zulässt, wird unter Umschneidung des Foramen incisivum ein asymmetrischer (bei einseitig verlagertem Eckzahn) bzw. symmetrischer (bei beidseitig verlagertem Eckzahn), von beiden Aa. palatinae ernährter Lappen gebildet. Nach vorsichtiger Mobilisierung des Mukoperiostlappens wird nur so viel Knochenkortikalis entfernt, bis der Kronenteil des retinierten Zahnes für die sichere Fixierung eines Attachments freiliegt. Ausgedehntes Fräsen führt zu einem größeren posttherapeutischen Knochenverlust. Um den Knochenverlust nach Einstellung des Eckzahnes auf ein Minimum zu beschränken, darf die Schmelz-Zement-Grenze nicht überschritten werden. Das Zahnsäckchen wird in der direkten Zirkumferenz der freigelegten Kronenfläche sorgfältig kürettiert, da von dem stark vaskularisierten Gewebe häufig Blutungen ausgehen, welche die Attachmentfixierung erschweren.
Generell ist die zuverlässigste Klebetechnik die Säure-Ätz-Technik ohne die übliche Vorbehandlung des Schmelzes durch Gummikelche und Polierpaste, da die posteruptive Schmelzreifung noch nicht stattgefunden hat und präeruptive Schmelzporositäten die Komposithaftung vergrößern. Außerdem würde durch den Einsatz rotierender Instrumente leicht eine Blutung verursacht und damit die Attachmentfixierung erschwert.12 Eine ausreichende Spülung der Oberfläche ist nötig, um zu vermeiden, dass Gingivanekrosen entstehen oder die dauerhafte Fixation des Attachments durch verbliebenes Ätzgel gefährdet wird.
Nach sorgfältiger Blutstillung – oft reicht schon eine kurze Kompression mittels eines mit H2O2 getränkten Tupfers – wird die freiliegende Zahnoberfläche trockengeblasen und 30 Sekunden lang mit Phosphorsäure angeätzt. Im Anschluss an eine reichliche Spülung mit isotoner NaCl-Lösung muss die Oberfläche sorgfältig getrocknet werden. Eine ausreichende Spülung der Oberfläche ist nötig, um zu vermeiden, dass Gingivanekrosen entstehen oder die dauerhafte Fixation des Attachments durch verbliebenes Ätzgel gefährdet wird.
Die Attachments mit guten klinischen Aussichten sind z.B. das Eyelet (Becker et al.)15 und Knöpfchen9,14,16 mit dem Goldkettchen. Das neue Attachement mit der besten Aussicht auf Erfolg hinsichtlich der Stabilität und Biokompatibilität ist das Titan-Köpfchen mit Titan-Kette nach Watted (Titan-Köpfchen mit Kette, Dentaurum).14 Die Knöpfchenbasis wurde mit dem Laser bearbeitet, was die Haftigkeit wesentlich erhöht (Abb. 2a). Das Attachment mit der besten Beständigkeit der Haftung von Eyelet bzw. Knöpfchen ist wesentlich größer als das eines Brackets. Ein Bracket ist aufgrund seiner Größe und Basis nicht geeignet, auf der palatinalen Fläche geklebt zu werden. Die Fixation von Gold- oder Titankettchen an das Attachment gewährleistet die sichere Übertragung der orthodontischen Kräfte, die ein bis drei Tage nach der chirurgischen Freilegung erstmals appliziert werden können.17,18 Die Lage des Attachments ist meistens nahe der Höckerspitze zu wählen, da dieser Bereich leicht zugänglich ist. Bei der anschließenden Einstellung wird die Wurzel des Eckzahnes nicht quer durch den Knochen bewegt und somit dessen Durchbruch nicht unnötig verzögert. Ein applizierter Bindekunststoff (z. B. Transbond, Fa. 3M, Borken) verbessert die Haftung des anschließend mit Kunststoff beschickten und aufgesetzten Attachments mit Kettchen (Abb. 2b und d). Nach Aushärten des Kunststoffes wird das Operationsfeld abschließend mit isotoner NaCl-Lösung gespült. Der reponierte, durch Einzelknopfnähte fixierte Mukoperiostlappen deckt das gesamte Operationsfeld ab (Abb. 2c und e). Bleibt nach der Freilegung palatinal verlagerter Zähne das freigelegte Gebiet offen bzw. wird es nur von einem chirurgischen Verband bedeckt, können nach Becker et al.15 folgende Komplikationen auftreten: erneute Weichteilüberwachsung und Plaqueakkumulation, die in Verbindung mit der sekundären Heilung zu einer chronischen Infektion und zu kompromissbehafteten Parodontalverhältnissen nach der Einstellung führen.
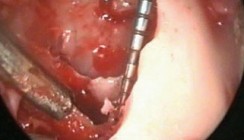
Die am Knöpfchen fixierte Titan-Kette ragt am gewünschten Durchbruchsort am Alveolarkamm einige Millimeter über den Nahtbereich heraus (Abb. 2c und e). Die Durchtrittsstelle muss unbedingt in Absprache mit dem Kieferorthopäden bestimmt werden, da es anderenfalls zu einer unnötigen Traumatisierung des Weichgewebes während der kieferorthopädischen Einstellung kommt. Bei Bedarf kann eine Oberkieferverbandplatte eingegliedert werden. Einige Tage nach der operativen Freilegung wird der retinierte Zahn durch die Wirkung geeigneter orthodontischer Apparaturen unter der Schleimhaut in die gewünschte Position bewegt. Bei palatinal verlagerten Eckzähnen im Oberkiefer wird in der Regel die geschlossene Elongation durchgeführt. Liegt der verlagerte Eckzahn direkt unter der Gaumenschleimhaut, ist eine Fenestration möglich und ausreichend.
Kieferorthopädische Einstellung
Zur Einstellung palatinal verlagerter Eckzähne werden zahlreiche Apparaturen beschrieben. Entscheidend ist eine maximale Kontrolle der applizierten Kräfte, wobei unerwünschte Nebenwirkungen auf die in die jeweilige Apparatur einbezogenen Zähne möglichst gering gehalten werden sollten. Eine apparative Variante, die in der Würzburger Poliklinik für Kieferorthopädie verwendet wird, ist die Kombination von Kraftelementen, die von palatinal und vestibulär angebracht werden.14,16 Für die anfängliche Mobilisierung wird ein individuell gebogener Palatal-Bar mit Ausleger (federharter Draht, Durchmesser 0,9 mm) verwendet. Der bzw. die Ausleger des Palatal-Bar erstrecken sich ventralwärts zum verlagerten Zahn und enden mit einer Öse oder einem gelöteten Häkchen, sodass eine gedachte Verbindungslinie vom Attachment zur Öse die gewünschte Bewegungsrichtung vorgibt, wie es initial zur Dorsalbewegung von den Wurzeln der Nachbarzähne weg erforderlich ist (Abb. 3a und b). Wie in den Abbildungen 2 und 3 demonstriert, bewirkt eine Aktivierung der Arme in der Vertikalen und Transversalen eine Bewegung des Zahnes nach dorsal, kaudal und transversal. Je nach gewünschter Bewegungsrichtung können die Arme des Palatal-Bar in jeder Sitzung aktiviert werden.
Wenn beim Vorliegen ausreichender Platzverhältnisse für die weitere Einstellung des Eckzahnes dessen Krone von den Wurzeln der benachbarten Zähnen wegbewegt wurde (besonders wichtig in Fällen mit einer Resorptionsgefahr benachbarter Zähne) und er weitgehend an seinen Bestimmungsort im Zahnbogen angenähert ist, werden die Ausleger so modifiziert, dass sie die Prämolaren in ihrer Position halten. Anschließend wird je nach gewünschter Bewegungsrichtung sowie Art und Ausmaß der angestrebten Zahnbewegung ein Teilbogen vorbereitet und in das „auxiliary tube“ des Molarenbandes einligiert (Abb. 4). Um den Nebenwirkungen der Teilbögen auf die Verankerungszähne (Rotationen und Kippungen) entgegenzuwirken, kann der herausnehmbare Palatal-Bar entsprechend aktiviert werden.
Klinische Umsetzung
Diagnose
Die Patientin stellte sich im Alter von 16 Jahren vor, da sie die Zahnfehlstellungen in der Oberkieferfront – besonders des Zahnes 12 – aus ästhetischer Sicht störten (Abb. 5).
Bei der klinischen Untersuchung fiel die Persistenz des Zahnes 53 auf; im vorderen Bereich des Gaumens war eine Vorwölbung zu sehen bzw. zu palpieren, was die Verlagerung des bleibenden Eckzahnes nach palatinal andeutete. Die ausgeprägten Engstände in beiden Zahnbögen, die als Kriterium für eine Extraktion von bleibenden Zähne zu sehen sind, können nicht durch konventionelle orthodontischen Maßnahmen aufgelöst werden. Deshalb wird dieser Engstand als Indikation einer Extraktion von bleibenden Zähnen eingestuft (Abb. 6a–e).
Das angefertigte OPG (Abb. 7) zeigt die Verlagerung und Retention von Zahn 13 mit Persistenz des Zahnes 53. Die inzisale Spitze des Eckzahnes reichte über die Mitte bis an die Wurzel des Zahnes 21 heran und befand sich in enger Beziehung zu den Wurzeln der Schneidezähne. Die Aufbissaufnahme (Abb. 8) verdeutlicht die Lage des Eckzahnes; auf der Fernröntgenaufnahme ist der impaktierte Eckzahn ebenfalls zu sehen (Abb. 9). Einen Anhalt für Wurzelresorptionen gab es nicht.
Bei der Patientin lagen außerdem eine Distalbisslage und ein tiefer Biss (6 mm) mit Einbiss in die Gaumenschleimhaut vor. Es bestand weiterhin ein Kreuzbiss an den Zähnen 12, 42 und 43.
Im Rahmen der Modellanalyse wurde im Oberkieferzahnbogen ein Platzbedarf von 9 mm ermittelt, der sich vor allem auf den ersten Quadranten konzentrierte. Im Unterkiefer lag ein Platzbedarf von insgesamt 6 mm vor. Bei der Lachaufnahme zeigte die Patientin ein „Gummy Smile“. Im Idealfall sollte sich die Lippe beim Lachen bis knapp über den Gingivalrand der oberen mittleren Schneidezähne anheben.19–24 Auch wenn dieser Befund keine pathologischen Folgen hat, so bewirkte er doch ein wenig ästhetisches dentales Erscheinungsbild und wurde bei der Therapiedurchführung entsprechend berücksichtigt.
Therapieziele und Therapieplanung
Folgende Behandlungsziele wurden festgelegt:
- 1. Einstellung des verlagerten Zahnes 13 in den Zahnbogen;
- 2. Dentoalveolärer Ausgleich der skelettalen Dysgnathie zur Herstellung einer neutralen, funktionellen und stabilen Okklusion mit physiologischer sagittaler und vertikaler Frontzahnstufe bei korrekter und physiologischer Kondylenposition;
- 3. Korrektur der dentoalveolären Mittellinienverschiebung im Oberkiefer;
- 4. Verbesserung der dentalen Ästhetik;
- 5. Verbesserung der gingivalen Ästhetik;
- 6. SicherungderStabilität.
Aufgrund der Platzproblematik war eine systematische Prämolarenextraktion als absolute Platzbeschaffungsmaßnahme unvermeidlich. Um die angestrebten Behandlungsziele zu erreichen, wurden drei Behandlungsphasen und anschließend die Retentionsphase geplant. Die erste Behandlungsphase – zwei Bänder und ein Palatal-Bar mit Ausleger – dienten der aktiven Eruption des verlagerten Eckzahnes nach seiner chirurgischen Freilegung. Die zweite Behandlungsphase – vollständige festsitzende Apparatur, unterstützt durch einen Headgear zur Verankerung nach Extraktion aller ersten Prämolaren – zielte auf die Nivellierung und Ausformung der Zahnbögen, einen Torque der Oberkieferfront, die Auflösung der Engstände in beiden Kiefern und die Herstellung einer stabilen Okklusion. Die dritte Behandlungsphase – Gingivoplastik – sollte die dentale und gingivale Ästhetik im Frontzahnbereich durch eine Reduktion des „Gummy Smile“ und eine Verlängerung der klinischen Krone verbessern. Dies war natürlich nur möglich, sofern es die Taschentiefen in Relation zur Schmelz-Zement-Grenze und diese wiederum zur Knochengrenze zuließen.25–29
Therapeutisches Vorgehen
Um sicherzugehen, dass der Zahn 13 nicht ankylosiert bzw. seine Einstellung in den Zahnbogen möglich war, wurden noch vor der Extraktion der Prämolaren Bänder auf die ersten Molaren zementiert und der vorher beschriebene individuell angefertigte Palatal-Bar mit einem Ausleger in der ersten Phase eingesetzt. Dieser wurde über eine Ligatur mit dem in einem chirurgischen Eingriff an dem Eckzahn fixierten Attachment mit Titan-Kette verbunden (Abb. 10). Für die anfängliche Mobilisierung wurde der Ausleger so aktiviert, dass er impassiven Zustand nach kaudal und bukkal zeigte (vgl. Abb. 3a und b). Durch das Einbinden der Ausleger an die Ketten bzw. Knöpfchen entstand ein Kraftvektor, der nach kaudal, dorsal und vestibulär gerichtet war. Diese Kraftrichtung im ersten Schritt der Einordnung war besonders wichtig, um den verlagerten Zahn von den Wurzeln der Frontzähne wegzubewegen und somit die Gefahr von Resorptionen auszuschließen. Der Arm des Palatal-Bar wurde in jeder Sitzung aktiviert. Dazu wurde der Palatal-Bar ausligiert und gemäß der angestrebten Zahnbewegung aktiviert. Die applizierte Kraft blieb im Bereich von 50 bis 60 g (Abb. 10). Nach gelungener Mobilisierung des verlagerten Eckzahnes und allmählicher Annäherung an seinen physiologischen Standort wurden die ersten Prämolaren extrahiert. Diese relativ späte Extraktion war im vorliegenden Fall nötig, damit der Zahn 14 bei einer eventuellen Ankylose des Eckzahnes oder einem gescheiterten Versuch zu dessen Mobilisierung nicht unnötig geopfert werden musste. Anschließend wurde die festsitzende Apparatur (22 x 28 Slot-Brackets) eingegliedert (Abb. 11a–d). Die weitere Einstellung des verlagerten Zahnes erfolgte zunächst mittels Teilbögen aus 17 x 25 TMA-Draht. Diese Bögen erzeugten Kräfte in vertikaler und bukkaler Richtung zur Extrusion und horizontalen Bewegung. Anschließend wurde an den der Lücke benachbarten Zähnen eine Gummikette befestigt und zum Eckzahn gespannt (Abb. 12). Voraussetzung war ein starrer Bogen (im vorliegenden Fall 19 x 25 Stahl). Nach einer minimalinvasiven Gingivoplastik wurde das Bracket in seiner korrekten Position auf den Eckzahn geklebt und dieser anschließend zur Feineinstellung direkt an den schwachen Bogen einligiert (Abb. 13).
Am Ende der sechzehnmonatigen Behandlungszeit waren die Therapieziele weitgehend erreicht (Abb. 14a–e). Der Eckzahn war bei funktionell und ästhetisch zufriedenstellenden Verhältnissen in den Zahnbogen eingestellt (Abb. 14d). Die Parodontalverhältnisse waren bukkal und palatinal als gut zu bewerten. Die Taschensondierungstiefen befanden sich im physiologischen Bereich, und die befestigte Gingiva war ausreichend breit (Abb. 15a und b).
Die am Behandlungsende angefertigten Röntgenaufnahmen (Abb. 16) zeigen die skelettale Situation, den Zustand des eingestellten Eckzahnes und den physiologischen Alveolarknochenverlauf. Soweit dies im OPG zu beurteilen war, lagen an den Frontzähnen keine Resorptionen vor.
Gemäß der Planung wurden in der dritten Behandlungsphase gingivalchirurgische Maßnahmen zur Verbesserung der dentalen und gingivalen Ästhetik im Frontzahnbereich durchgeführt. Die Patientin wies bereits vor Behandlungsbeginn ein „Gummy Smile“ mit disharmonischem Gingivaverlauf auf. Bei der Reduktion des Überbisses kam es durch die Intrusion der Frontzähne zur optisch auffälligen Verkürzung der klinischen Kronen und einer entsprechenden Vergrößerung der Taschensondierungstiefen (4 mm). Die Proportion Kronenlänge zu Kronenbreite war empfindlich gestört, und die Zähne erschienen nahezu quadratisch (Abb. 17a und b). Der Gingivalrand wurde um 2–3 mm zur Schmelz-Zement-Grenze hin verlegt, sodass der Gingivalrand 1–2 mm koronal der Schmelz-Zement-Grenze erhalten blieb. Die Abbildungen zeigen die verbesserte Relation von Kronenlänge zu Kronenbreite unter Beibehaltung einer physiologischen Taschentiefe von 1,5–2,0 mm. Durch diese Maßnahme wurde das „Gummy Smile“ deutlich reduziert (Abb. 18a und b).
Hier gibt's die vollständige Literaturliste
Autoren: Priv.-Doz. Dr. med. dent. Nezar Watted, Dr. med. dent. Maher Jarbawi, Prof. Dr. med. dent. E. A. Hussein, Prof. Dr. med. dent. M. Abu-Mowais, Prof. Dr. med. Dr. med. dent. P. Proff