Oralchirurgie 26.03.2026
Zur Behandlung einer ausgeprägten zervikalen Resorption mit ästhetischem Outcome
share
Bei dem Patientenfall offenbarte sich eine zervikale Resorption der Heithersay Klasse 3 als Folge einer unsachgemäß durchgeführten Bleaching-Behandlung. Diese Diagnose weist nach gängiger Lehrmeinung eine ungünstige Prognose auf, jedoch konnte durch ein innovatives, CAD/CAM-Komposit-gestütztes Kombinations-Restaurationskonzept nicht nur der Zahn erhalten, sondern auch ein ästhetisch anspruchsvolles Ergebnis erzielt werden.
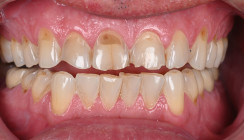
Die Patientin stellte sich erstmals mit dem Wunsch vor, die Ästhetik ihrer Oberkieferfront wiederherzustellen und den betroffenen Zahn unter allen Umständen zu erhalten. Bereits zuvor hatte sie mehrere Zahnärzte aufgesucht, die aufgrund der fortgeschrittenen Läsion ausschließlich eine Extraktion empfohlen und einen Erhaltungsversuch abgelehnt hatten. Nach umfassender Aufklärung über die Risiken und einer expliziten Haftungsfreistellung erklärte sich die Patientin ausdrücklich bereit, den Erhaltungsversuch auf eigenes Risiko zu wagen.
Vorgeschichte und bisherige zahnärztliche Behandlungen
Zehn Jahre zuvor war es im Rahmen einer extern durchgeführten Bleaching-Behandlung zu einer zunächst unbemerkten zervikalen Resorption gekommen. Nach dem Auftreten postoperativer Sensitivitäten war der Defekt zunächst mit einer insuffizienten Kompositfüllung versorgt worden. Aufgrund persistierender Beschwerden und des röntgenologischen Nachweises einer apikalen Transluzenz wurde zusätzlich eine endodontische Behandlung durchgeführt.
Klinischer und radiologischer Befund
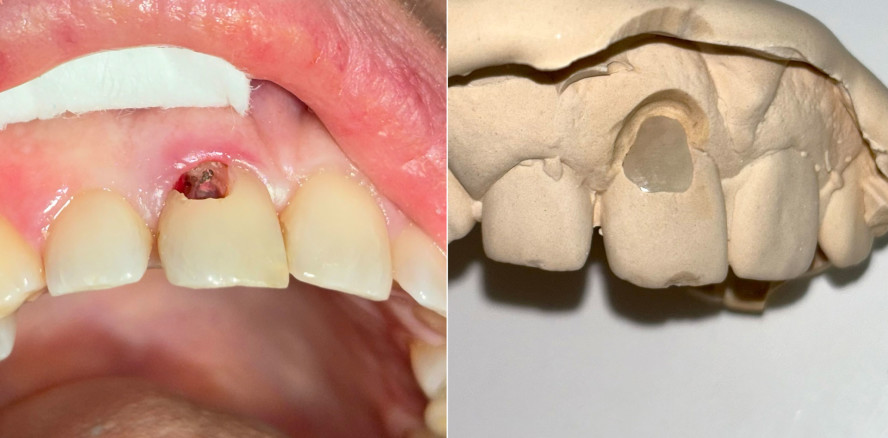
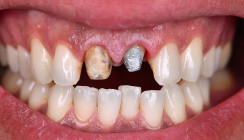
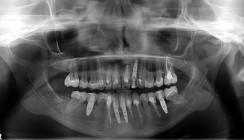
Bei der Erstvorstellung zeigte die vorhandene Füllung einen deutlichen Randspalt, war verfärbt und nach apikal hin insuffizient. Klinisch präsentierte sich ein dicker gingivaler Phänotyp mit harmonischer Weichgewebsbalance, jedoch bestand distal eine lokalisierte, entzündliche Zahnfleischtasche (Abb. 1). Es war zu vermuten, dass das nekrotische bzw. resorptive Hartgewebe nicht vollständig entfernt worden war. Auf dem DVT wurde das Ausmaß des Defekts deutlich. Zudem ließ sich eine deutliche apikale Aufhellung nachweisen, die Patientin war jedoch beschwerdefrei (Abb. 2).
Die Diagnose lautete eine invasive zervikale Resorption Klasse 3 nach Heithersay. Dieses Sta-dium beschreibt eine tiefe Resorption mit Ausdehnung in das koronale Dentin und das zervikale Drittel der Wurzel, ohne dass die Pulpa vollständig involviert ist. Solche Läsionen gelten als prognostisch kritisch und führen in der Regel zu einer extraktiven Therapie.
Bleaching – Risiken
Bleaching-Behandlungen sind seit Jahren ein etablierter Bestandteil der ästhetischen Zahnmedizin und ermöglichen eine deutliche Aufhellung der Zahnfarbe, was sich nachweislich positiv auf das Selbstbewusstsein der Patienten auswirken kann. Die Nachfrage nach solchen Verfahren nimmt kontinuierlich zu, die chemische Wirkung hochkonzentrierter Peroxide birgt jedoch auch Risiken für Zahnhartsubstanzen und parodontale Gewebe.
Eine seltene, aber klinisch relevante Spätkomplikation ist die invasive zervikale Resorption (IZR), die sich häufig unbemerkt entwickelt und in fortgeschrittenen Stadien zu umfangreichen Defekten an Dentin und Zement führen kann. Wird eine Bleaching-Behandlung nicht fachgerecht durchgeführt, kann das Bleichmittel in die Zahnfleischtasche eindringen und dort, wenn es unbemerkt bleibt, die Zahnhartsubstanz demineralisieren und sukzessive zersetzen. Werden posttherapeutische Sensitivitäten der Patienten nicht ernst genommen und Nachkontrollen nach dem Bleaching unterlassen, steigt das Risiko schwerwiegender Komplikationen erheblich. Der ungünstigste Outcome ist der Verlust des betroffenen Zahns durch eine notwendig werdende Extraktion.
Therapieziel und Patientenpräferenzen
Nach eingehender Diagnostik wurden verschiedene Behandlungsoptionen erörtert. Ziel war es, die Resorptionshöhle vollständig zu sanieren, die Defektmorphologie unter Zahnerhalt funktionell zu stabilisieren und durch eine hochästhetische keramische Versorgung die natürliche Zahnform und -farbe wiederherzustellen. Eine Zahnextraktion kam für die Patientin nicht infrage, sodass weder eine implantatgetragene Einzelkrone noch eine konventionelle Brückenversorgung akzeptabel waren.
Die Versorgung des kariösen Defekts mit einem Kompositmaterial war aufgrund der klinischen Gegebenheiten nicht indiziert. Der Defekt lag stark subgingival, was zu einer erheblich eingeschränkten Sicht und erschwerten Zugänglichkeit führte. Unter diesen Bedingungen war eine adäquate Trockenlegung des Arbeitsfeldes nicht sicherzustellen. Zudem ist aufgrund der Defektlokalisation die effektive Polymerisation des Komposits durch Lichtaushärtung limitiert. Dadurch kann keine vollständige Aushärtung des Materials garantiert werden, was die mechanische Stabilität und den Randschluss der Restauration negativ beeinflusst hätte. Aus diesen Gründen wurde auf eine reguläre Füllungstherapie mit Komposit verzichtet.
Bewertung chirurgischer Alternativen
Eine parodontal-chirurgische Freilegung des Defekts mit Lappenbildung hätte prinzipiell das Legen einer suffizienten Füllung ermöglicht, wäre jedoch mit dem Risiko erhöhter intraoperativer Blutung und damit einer kompromittierten Adhäsivtechnik verbunden gewesen. Darüber hinaus hätte dieses Vorgehen aufgrund potenzieller Narbenbildung und eines möglichen Papillenverlusts zu erheblichen ästhetischen Einbußen führen können. Auch eine chirurgische Kronenverlängerung mit anschließender Präparation für eine Einzelkrone wurde diskutiert, jedoch aufgrund des erheblichen Substanzverlusts und des damit verbundenen erhöhten Frakturrisikos – bedingt durch die bereits durch die Resorption geschwächte Zahnstruktur – verworfen. Für diese Versorgung wäre zudem eine Stiftversorgung notwendig gewesen, was den Zahn noch zusätzlich geschwächt hätte.
Entscheidung für ein konservativ-restauratives Vorgehen
Vor diesem Hintergrund wurde ein konservatives Vorgehen gewählt, welches zunächst die vollständige Entfernung der insuffizienten Füllung und des resorptiven Gewebes sowie die Anfertigung eines digitalen Scans für eine CAD/CAM-Keramikrestauration vorsah. Die apikale Aufhellung sollte ebenfalls therapeutisch adressiert werden. Ursprünglich wäre eine Revision der Wurzelkanalbehandlung indiziert gewesen, da aufgrund der Defektausdehnung eine mögliche Kommunikation mit der Mundhöhle vermutet werden konnte. Dies hätte jedoch nicht nur das Frakturrisiko des Zahns zusätzlich erhöht, sondern die Patientin lehnte diese Behandlung ab. Daher wurde im Anschluss an die restaurative Therapie eine Wurzelspitzenresektion (WSR) in den langfristigen Behandlungsplan integriert, um einer Progression der apikalen Osteolyse vorzubeugen. Geplant war die WSR ursprünglich vor der restaurativen Versorgung; die Patientin wünschte jedoch, zunächst den ästhetischen Erhalt des Zahns abzuwarten, bevor sie sich einem chirurgischen Eingriff unterzieht. Über die bestehenden Risiken wurde sie umfassend aufgeklärt, entschied sich jedoch gegen die ärztliche Empfehlung.
Entfernung der insuffizienten Restauration und Defektsanierung
Die Behandlung erfolgte in mehreren präzisen aufeinander abgestimmten Schritten. Zunächst wurde die alte Kompositfüllung vollständig und atraumatisch entfernt, ohne eine Blutung der Schleimhaut zu provozieren. Nur durch das minimalinvasive und vorsichtige Vorgehen bei der Entfernung der insuffizienten Kompositfüllung konnte die Blutungsfreiheit erreicht und somit eine solide Grundlage für die folgenden Behandlungsschritte gewährleistet werden. Anschließend wurde die weiche Zahnhartsubstanz mithilfe eines Rosenbohrers sorgfältig exkaviert (Abb. 3). Überschüssige Guttapercha wurde ebenfalls abgetragen, um eine saubere und stabile Basis zu schaffen.
Parodontaler Befund und temporäre Versiegelung
Die Sondierung ergab eine vertikale Defektausdehnung von etwa sechs Millimetern bei einer Taschensondierungstiefe von lediglich zwei Millimetern. Dies wies somit auf eine parodontale Gesundheit hin. Der gereinigte Defekt wurde anschließend mit einem lichthärtenden Flow-Komposit versiegelt, um Unebenheiten auszugleichen und die Adaptation der geplanten CEREC-Keramikrestauration zu optimieren (Abb. 4).
Digitale und konventionelle Abformung
Die Kavität wurde durch einen digitalen Scan abgeformt. Zusätzlich wurde eine Doppelmischabformung unter Verwendung von Alginat und Systoloid®-Hydrokolloid angefertigt, um eine spätere Anpassung der Restauration auf dem Gipsmodell durch die Zahntechnikerin zu ermöglichen (Abb. 5). Dabei spielte insbesondere der subgingivale Anteil eine entscheidende Rolle, da eine Anpassung in diesem Bereich direkt am Patienten eine erhebliche klinische Herausforderung darstellen würde. Danach wurde ein Schaumstoffpellet als temporärer Verschluss in die Kavität eingebracht, bevor ein provisorisches Onlay aus Telio® (Ivoclar) angefertigt wurde. Somit konnte eine retentive Formgebung und ein damit verbundenes Frakturrisiko bei der folgenden Entfernung des Provisoriums vermieden werden. Die Oberfläche des Provisoriums wurde bewusst rau gelassen, um eine möglichst einfache Entfernung zu gewährleisten.
Herstellung und Eingliederung der definitiven Restauration
Die Keramikrestauration wurde digital gestaltet und final auf dem Gipsmodell angepasst, um eine optimale Randadaptation zu erreichen (Abb. 6). Nach einer komplikationslosen Heilungsphase erfolgte die definitive ästhetische Versorgung. Die CAD/CAM-gefertigte Keramikrestauration aus Feldspat wurde eingesetzt und zur Optimierung der Randadaptation und Ästhetik mit einer Schicht Tetric EvoCeram® (Ivoclar) ergänzt (Abb. 7). Die adhäsive Befestigung erfolgte mit 3M™ RelyX™ Veneer in transluzenter Variante, um maximale Lichtdurchlässigkeit und eine harmonische Farbanpassung an die Nachbarzähne zu gewährleisten.
Nachsorge und Verlauf
Eine spätere Wurzelspitzenresektion wurde der Patientin weiterhin empfohlen, um die Langzeitprognose zu sichern; sie entschied sich jedoch zunächst für ein abwartendes Vorgehen nach ausführlicher Aufklärung. Regelmäßige Recall-Termine mit röntgenologischer Kontrolle wurden festgelegt, um sowohl die Integrität der Restauration als auch die apikale Situation kontinuierlich zu überwachen. Das erste Recall-Intervall nach sechs Monaten lässt die Behandlung als Erfolg einordnen (Abb. 8).
Fazit
Autorenhinweis: Dr. Alexandra Mintjes, M.Sc., M.Sc. hat nach Approbation und Promotion an der Heinrich-Heine-Universität Düsseldorf ihren Master of Science mit Schwerpunkt Implantology and Dental Surgery gemacht. Im Oktober 2025 absolvierte sie erfolgreich ihren zweiten Master of Science in Aesthetic Dentistry. Der hier vorgestellte Fall war Bestandteil ihrer Abschlusspräsentation. Dr. Mintjes ist als angestellte Zahnärztin
in Voerde am Niederrhein tätig.