Prophylaxe 23.11.2016
Diagnostik und therapeutische Konsequenzen der Molaren-Inzisiven-Hypomineralisation
share
Teil 1
Die MIH ist eine Hypomineralisation systemischen Ursprungs, die einen oder alle vier der ersten permanenten Molaren betrifft und oft in Verbindung mit befallenen permanenten Inzisiven steht. Auch heutzutage sind die möglichen ätiologischen Faktoren der MIH noch nicht genau geklärt. Prä-, peri- und postnatale Komplikationen, Erkrankungen und die Einnahme verschiedener Antibiotika haben Auswirkung auf die Amelogenese. Zusammengefasste Diagnosekriterien der European Academy of Pediatric Dentistry (EAPD) erleichtern und vereinheitlichen die Diagnose von MIH. Im vorliegenden Teil 1 werden Ätiologie, Diagnostik und Differenzialdiagnostik betrachtet, in Teil 2 werden ein Fallbeispiel vor dem Hintergrund einer Literaturrecherche reflektiert sowie mögliche therapeutische Konsequenzen erläutert.
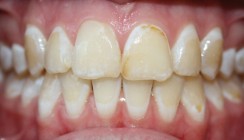
Neben bakteriell bedingten Krankheiten wie Karies und Parodontitis gibt es in der Mundhöhle auch Schmelzstrukturstörungen ohne mikrobiologische Komponente. Eine davon ist die Molaren-Inzisiven-Hypomineralisation (MIH; Abb. 1), die in zahlreichen Publikationen untersucht wurde, jedoch nicht eindeutig den gut beschriebenen Zahnverfärbungen und Schmelzanomalien mit bekannter Ätiologie, wie z. B. Rachitis, Tetrazyklinverfärbungen, Fluorose (Abb. 2) oder Amelogenesis imperfecta (AI) zuzuordnen ist. Dabei ist das Auftreten dieser gelblich-bräunlichen Schmelzdefekte, die isoliert an den ersten Molaren und vereinzelt auch an Inzisiven auftreten, erstmals 1912 von Turner als „idiopathische Hypomineralisationen“ beschrieben worden.1 Des Weiteren führt die Literatur Begrifflichkeiten auf wie: „non-endemic mottling of enamel“2, „cheese molars“3, „non-fluoride hypomineralisation in permanent first molars“4 oder „idiopathic enamel hypomineralisation in the permanent first molars“5. Erst 2001 fassten Weerheijm et al. auf dem Kongress der Europäischen Akademie für Kinderzahnheilkunde (European Academy of Paediatric Dentistry, EAPD) die unterschiedlich benannten, jedoch klinisch gleichen Schmelzanomalien unter dem Namen „Molaren-Inzisiven-Hypomineralisation“ zusammen.6
In den 1970er-Jahren erschienen zunächst Berichte aus Skandinavien, die das Problem der sogenannten „cheese-molars“ darlegten.5 Später folgten auch andere europäische Länder, die über das Auftreten dieses Phänomens berichteten.3,6 In der Literatur wird die Prävalenz der MIH in Abhängigkeit von der untersuchten Region oder Altersgruppe mit 3,6–25 % angegeben. In vielen Studien variiert die globale Prävalenz von MIH zwischen 10–20 %.7 Diese hohen Spannen ergeben sich durch unterschiedliche Kriterien sowie deren unterschiedliche Interpretation innerhalb den einzelnen Studien.7 In Deutschland wurden aktuelle Werte von 4,4–14,6 % in vier verschiedenen Städten von Petrou et al. publiziert.8 Somit zeigt die Literatur, dass es sich um kein regional beschränktes, sondern um ein weltweites Problem handelt. Trotz sinkender Kariesprävalenz zeichnet sich bei Kindern mit MIH ein signifikant höherer DMFT-Index ab.8,9 Die Mundgesundheitssitzungen und weiterführende Therapien stellen bei diesen Patienten eine Herausforderung dar.
Ätiologie
Die Ätiologie der MIH ist bis heute noch nicht ganz verstanden. Als Auslöser kommt eine Vielzahl von Einflussfaktoren in Betracht, welche die Zahnentwicklung während des Schmelzaufbaus (Amelogenese) stören.
Die Amelogenese wird in drei große Phasen eingeteilt und findet im sogenannten Kronenstadium der ontogenetischen Entwicklung statt. Die Phasen der Schmelzbildung richten sich nach den unterschiedlichen Lebenszyklen der Ameloblasten. Dieser genetisch kontrollierte Vorgang ist in seiner Entwicklung empfindlich gegenüber Störungen aus der Umgebung, wobei die Ameloblasten in ihren verschiedenen Phasen unterschiedlich empfindlich und mit unterschiedlichen Folgen auf die jeweiligen Störungen reagieren. Erfolgen Schädigungen während der Sekretionsphase, kann es zu einer Reduktion der Schmelzdicke oder auch zu Schmelzhypoplasien kommen. Dies bedeutet, dass das Längenwachstum der Kristalle verhindert wird. Bei Störungen in der Übergangs- und Reifungsphase kann es trotz eines normalen Dickenwachstums zu einem pathologisch weicheren oder auch hypomineralisierten Schmelz kommen. Dabei sind die Ameloblasten in ihrer Phase der Reifung besonders empfindlich.10
Die Schmelzentwicklung und Formung benötigt ca. 1.000 Tage, wovon die Reifephase ungefähr zwei Drittel der Zeit einnimmt. Ab etwa dem vierten Schwangerschaftsmonat entwickeln sich die ersten permanenten Molaren (EPM). Erste Mineralisationen zeichnen sich in den Schmelzspitzen und somit kurz nach der Geburt ab. Um den sechsten Lebensmonat schließen sich die vier Höcker der ersten permanenten Molaren zusammen. In etwa demselben Zeitraum weisen auch die permanenten Inzisiven (PI) erste Mineralisationen auf.11,12 Es benötigt drei bis vier Jahre, bis das Kronenwachstum vollständig abgeschlossen ist.
Aus diesem Grund konzentriert sich die Forschung hinsichtlich der Ätiologie der MIH meist auf die Einflüsse, die sich zwischen dem vierten Schwangerschaftsmonat und den ersten vier Lebensjahren (Lj.) ereignen.13 Das Spektrum der möglichen ätiologischen Faktoren ist groß und kann in den prä-, peri- und postnatalen Phasen gefunden werden.14
Bezüglich der pränatalen Phase bestehen Hinweise darauf, dass einige Erkrankungen der Mutter während der Schwangerschaft im Zusammenhang mit MIH stehen können.15 Hier werden z. B. Schwangerschaftsdiabetes oder Infektionskrankheiten der werdenden Mutter diskutiert.13,16
In der perinatalen Phase können mehrere mögliche Faktoren in Zusammenhang mit MIH gebracht werden. Auch ein während der Geburt auftretender Sauerstoffmangel kann die reifenden Ameloblasten schädigen und somit einen Risikofaktor für die Entwicklung einer MIH darstellen.17 Des Weiteren kann die dentale Entwicklung auch durch Medikamenteneinnahme oder medizinische Komplikationen (alleine oder in Kombination) während des Geburtszeitraums beeinflusst werden.15
Als Risikofaktoren in der postnatalen Phase werden Krankheiten und Medikamenteneinnahmen während der ersten drei16,18 oder vier13,19,20 Lebensjahre diskutiert, da sich in dieser Zeit die Schmelzreifung abspielt. Publizierte krankheitsbedingte Faktoren umfassen die typischen Kinderkrankheiten wie Masern, Mumps, Röteln und Windpocken.13,16,18 Auch Atemwegserkrankungen wie Asthma16,20 oder Lungenentzündungen18 sowie Erkrankungen des oberen Respirationstrakts20 können eine Rolle bei der Entstehung der MIH spielen. Weitere Krankheiten wie Nierenversagen16, Magen-Darm-Probleme18 und hohes Fieber18 können in Verbindung mit MIH stehen. Da es sich bei den Nieren und dem Darm um wichtige Organe handelt, die den Mineralstoffwechsel regeln, kann es bei einer Erkrankung dieser Organe zu einer Störung des Kalzium- und Phosphathaushaltes kommen, was sich wiederum auf die Zahnentwicklung auswirkt.14 Bei Patienten mit MIH ist anamnestisch häufig eine regelmäßige Medikamenteneinnahme zu verzeichnen. Oft waren Antibiotika wie Amoxicillin, Penicillin V und Erythromycin Teil dieser Medikation.
Die Literatur liefert in Hinblick auf die Auswirkung der Stilldauer auf MIH unterschiedliche Ergebnisse. So wurde über einen linearen Zusammenhang zwischen der MIH und der Stilldauer, wenn sie länger als neun Monate dauerte, berichtet.16,21 Andererseits schlossen andere Publikationen diesen Zusammenhang aus.13,18,20,22
Diagnostik
In der Literatur existierten lange Zeit uneinheitliche Kriterien zur Diagnostik der MIH.23 Im Jahr 2003 fassten Weerheijm et al. Diagnosemerkmale, die auch heute noch in vielen Studien verwendet werden und vielen Zahnärzten ein Begriff sind, als EAPD-Kriterien zusammen.24
Die MIH-Diagnostik sollte sinnvollerweise um das achte Lebensjahr erfolgen, da in diesem Alter meist alle vier ersten permanenten Molaren sowie die Mehrzahl der permanenten Inzisiven durchgebrochen sind. Für die Untersuchung sollten die Zähne angefeuchtet sein, schließlich werden sie im Hinblick auf folgende Kriterien untersucht:
- Abwesenheit oder Präsenz von abgegrenzten Opazitäten: Die abgegrenzten Opazitäten sind variabel im Ausmaß und verändern die Lichtdurchlässigkeit des Schmelzes. Sie weisen eine normale Dicke, eine glatte Oberfläche und eine weißliche, gelbliche oder bräunliche Verfärbung auf.
- Posteruptive Schmelzfrakturen (PES): Diese Defekte deuten auf Mängel in der Schmelzoberfläche nach Zahndurchbruch hin. Meist besteht ein Zusammenhang zwischen dem Verlust von ursprünglich geformtem Oberflächenschmelz und einer vorherigen begrenzten Opazität.
- Atypische Restaurationen: Dies sind Restaurationen, deren Größe und Form nicht dem momentanen Kariesbild entsprechen und im Molarenbereich bis auf die bukkalen und palatinalen/lingualen Glattflächen reichen. An den Rändern der Restaurationen können Opazitäten beobachtet werden. PI können Restaurationen ohne vorheriges Trauma aufzeigen.
- Zahnextraktionen aufgrund von MIH: Das Fehlen einzelner EPM oder PI sollte im Zusammenhang mit dem Gesamtzustand der Dentition gesehen werden. Ist der Grund einer erfolgten Zahnextraktion anamnestisch nicht mehr rekonstruierbar, können Opazitäten oder atypische Restaurationen an anderen EPM/PI bei ansonsten regelkonformer Dentition einen Hinweis auf MIH als Extraktionsindikation liefern. Dabei ist es eher unwahrscheinlich, dass Inzisiven aufgrund von MIH extrahiert werden.
- Zudem ist diagnostisch festzuhalten, falls die zu untersuchenden EPM oder PI noch nicht durchgebrochen sind.
Alaluusua et al. unterteilten schon 1996 die auftretenden Störungen in drei Schweregrade, die sie in milde, moderate und schwere Defekte einteilten.25 Die milde Form der MIH weist hiernach abgegrenzte, isolierte Opazitäten in belastungsfreien Bereichen der EPM auf. Sie geht ohne Schmelzverlust durch Frakturen in den opaken Bereichen einher und beinhalten weder dentale Hypersensitivitäten noch kariöse Läsionen an den betroffenen Schmelzarealen. PI können optional ebenfalls betroffen sein.25
Bei der moderaten Form der MIH treten abgegrenzte Opazitäten im okklusalen und/oder inzisalen Drittel meist ohne Schmelzfrakturen auf. Wenn PES auftritt, ist sie auf ein oder zwei Flächen begrenzt, ohne dass die Höckerspitzen betroffen sind. Dentale Sensitivitäten werden meist als normal beschrieben.Schwere Formen der MIH sind durch PES gekennzeichnet, die oft vorkommen, sobald der Zahn durchbricht. Die Zähne verzeichnen eine höhere Sensitivität und sind in der Regel ästhetisch relevant für die Patienten. Die betroffenen Schmelzareale sind häufiger von Karies befallen. Ein Schmelzabbau an den Kronen, welcher leicht voranschreitet und die Pulpa mit einbeziehen kann, kann verzeichnet werden. Die vorhandenen atypischen Restaurationen können Defekte aufweisen.25
Zudem variieren die Größen der vorherrschenden Defekte zwischen klein (ca. 2 mm), moderat (ca. 3,5 mm) und groß (> 4,5 mm).25 Für die richtige Diagnostik der MIH und die anschließende Wahl des geeigneten Therapieverfahrens ist eine richtige Klassifizierung nach oben beschriebenen Richtlinien maßgeblich.26 Dabei müssen andere und ähnliche Schmelzdefekte separat erkannt und differenzialdiagnostisch zugeordnet werden.24
Differenzialdiagnostik
Neben der MIH existieren zahlreiche weitere strukturelle Schmelzveränderungen, die differenzialdiagnostisch in Erwägung gezogen werden müssen. Darunter fallen Veränderungen wie die Amelogenesis imperfecta (AI; Abb. 3), der hypoplastische Schmelz (Abb. 4), die Karies (Abb. 5 und 6), die Fluorose (Abb. 2), der Turnerzahn (Abb. 7), Tetrazyklinverfärbungen, Traumazähne (Abb. 8) und die Folgen der Rachitis. Deren sichtbare Schmelzveränderungen können denen der MIH gleichen und sollten somit im Vorfeld diagnostiziert und differenziert werden.
Die vollständige Literaturliste gibt es hier.