Prophylaxe 15.04.2015
Halitosis und die Rolle der Zungenreinigung
share
Jeder kennt ihn, es bedarf der Überwindung, offen darüber zu reden und das, obwohl er weit verbreitet ist: Mundgeruch. Ein peinliches Thema, leider immer noch ein Tabuthema, welches dringend der Aufklärung und einer zielführenden Diagnostik und Therapie bedarf. Häufig besteht Unsicherheit, solche Patienten in der Praxis aktiv darauf anzusprechen. Es gibt allerdings auch die Fälle, in denen die Patienten entweder von sich aus oder durch den Lebenspartner getrieben mit der Fragestellung in die Praxis kommen, was die Ursache sein könnte und was dem zufolge zu tun sei. Dem Zahnarzt und seinem Team kommt hierbei eine Schlüsselrolle zu.
Durch akuten Mundgeruch kommt es zu wesentlichen Störungen in der menschlichen Kommunikation (Bosy 1997) mit signifikanten soziokulturellen Einschränkungen, persönlichen Unannehmlichkeiten bis hin zur sozialen Diskriminierung. Die Betroffenen leiden sehr unter dem psychischen Aspekt, den diese Krankheit mit sich bringt. Die psychosoziale Beeinträchtigung, mit zunehmend steigender Selbstisolierung bis hin zu schweren Depressionen, kann eine Folgeerscheinung bei an Mundgeruch leidenden Patienten sein (Suzuki et al. 2008, Slot et al. 2015). Viele Menschen leiden unter Halitosis, so der Fachbegriff für den als unangenehm empfundenen Mundgeruch. Wenngleich epidemiologische Studien zu diesem Thema rar sind, wobei eine Vergleichbarkeit aufgrund unterschiedlicher Messmethoden problematisch erscheint, so lässt sich doch die Prävalenz auf etwa 25 % in den untersuchten Gruppen beziffern (Miyazaki et al. 1995, Söder et al. 2000, Liu et al. 2006). Nadanovsky et al. (2007) zeigen mit 15 % eine geringere Prävalenz, wobei Männer dreimal so häufig betroffen erschienen als Frauen und ebenfalls dreimal häufiger bei Patienten über 20 Jahren auftrat verglichen mit denen unter zwanzig Jahren. Schließlich zeigt sich eine unterschiedliche Wahrnehmung von Mundgeruch in soziokulturell unterschiedlichen Populationen (Rayman und Almas 2008). Was die Ursachen anbelangt, so ist nach Quirynen et al. (2009) aus einer Untersuchung von 2000 Patienten in zu 75,9 % die Mundhöhle als Ursprungsort für die Geruchsentwicklung verantwortlich zu machen. Dabei spielen die bakteriellen Stoffwechselprodukte eine wesentliche Rolle. In der Reihung der intraoralen Ursachen nimmt der Zungenbelag mit 57,3 % eine führende Rolle ein (Quirynen et al. 2009). In vielen Fällen können also die Ursachen direkt im Mund gefunden werden (Dadamio et al. 2013a/b, Delanghe et al. 1997). Der Volksmund sieht vielfach die Ursache für unangenehmen Mundgeruch in der Magengegend. Wie sich jedoch – wie oben dargestellt – gezeigt hat, ist es eben doch in den meisten Fällen der Mund, aus dem der Mundgeruch stammt. Aufgrund dieser Tatsache ist das zahnmedizinisches Fachpersonal verantwortlich, eine effektive Diagnostik und Therapie einzuleiten (Fillipi und Meyer 2004, Quirynen et al. 2009).
Differenzierung von Halitosis
Scully und Greenman (2012) unterscheiden drei Arten von Halitosis. Bei der physiologischen Halitosis handelt es sich um den Mundgeruch am Morgen nach dem Aufwachen, dessen Ursachen in der nächtlichen Hyposalivation und der möglicherweise gesteigerten metabolischen Aktivität der Bakterien in der Ruhephase des Wirtes gesehen werden (Scully et al. 1994, Sanz et al. 2001, Outhouse et al. 2006, Porter und Scully 2006, Fukui et al. 2008). Er ähnelt dem Mundgeruch bei Hunger und tritt auch in Zeiten der Menstruation verstärkt auf (Kawamoto et al. 2010). Eine zweite Form der Halitosis wird dem aus der Lebensführung (Lifestyle) resultierenden Mundgeruch zugeschrieben. Dazu gehören der Genuss von Alkohol, das Rauchen, sowie der Verzehr von Speisen und Getränken, die in ihrer Verstoffwechslung durch den menschlichen Körper einen charakteristischen Geruch verursachen können wie beispielsweise durch Kohl, Knoblauch, Zwiebeln, Gewürze etc. (Suarez et al. 1999). Tabakrauch enthält bereits flüchtige schwefelhaltige Verbindungen, die als Komponenten für die unangenehme Mundgeruchsentwicklung mit verantwortlich gemacht werden (Stedman 1968). Zudem führt der Tabakgenuss zur Aggravation von Halitosis verursachenden Krankheitszuständen, wie sie durch Hyposalivation und Parodontitis repräsentiert sind. Dabei kann Alkoholgenuss zur weiteren Prädisposition beitragen (Rosenberg et al. 2007). Es besteht die aussichtsreichste Möglichkeit der Prävention so gearteten Mundgeruches in der Vermeidung der verursachenden Faktoren (Scully und Greenman 2012). Die dritte Form wird durch die pathologische Halitosis repräsentiert, deren Ursache vornehmlich in bakterieller Genese gesehen wird (Allaker 2009). Unangenehmer Mundgeruch ist das Ergebnis der Zersetzung bzw. des Zerfalles organischer Substrate durch anaerobe gramnegative Bakterien in der Mundhöhle. Hierbei spielt die Zunge, genauer gesagt, der Zungenrücken als Wirt für die anaeroben gramnegativen Bakterien, welche auch in der Assoziation zu parodontalen Erkrankungen gesehen werden, eine wesentliche Rolle. Besonders das hintere Zungendrittel ist dabei betroffen und entscheidend (Scully und Greenman 2012). Als synergistische Faktoren in der Entstehung des Mundgeruches erweisen sich eine bestehende Gingivitis bzw. Parodontitis, Xerostomie, Candida albicans Infektionen und nicht hygienefähige Restaurationen (Quirynen et al. 2009). Dies ist in der ursachenorientierten Therapie zu berücksichtigen. Als weitere Ursachen oraler Genese bei Halitosis sind Ulzerationen, insuffizient gepflegter Zahnersatz, Food impaction und Erkrankungen des Kieferknochens wie Osteomyelitis, Dolor post extractionem sowie maligne Prozesse auszuschließen (Scully und Greenman 2012).
Wonach riecht es?
Bei der bakteriellen Verstoffwechslung von Aminosäuren wie Cystein, Methionin, Tryptophan, Arginin und Lysin entstehen geruchsintensive flüchtige Schwefelverbindungen wie Schwefelwasserstoff, Methylmercaptan, Dimethylsulfide, Indole sowie Polyamine wie Putrescin und Cadaverin, welche den penetranten, fauligen, typischen Mundgeruch verursachen (Greenman 1999, Haraszthy et al. 2007). Aber auch andere Aminosäuren und Zucker können in kurzkettige Säuren wie Essigsäure, Buttersäure, Propionsäure und Valeriansäure als geruchsgebende Komponenten einfließen. Selbst Speichelmuzine können als erste Quelle für die bakterielle Deglykosylierung dienen. Als hauptverantwortlicher Markerkeim konnte Solobacterium moorei von Haraszthy et al. (2007) identifiziert werden. So zeigte sich dieser Keim bei allen Patienten mit pathologischer Halitosis, nicht jedoch bei denen ohne unangenehmen Mundgeruch (Haraszthy et al. 2007). Wenngleich die Mundhöhle die häufigste Quelle für Halitosis darstellt, dürfen dabei andere mögliche Ursachen nicht aus dem Auge gelassen werden. In ca. 5 % wurde Halitosis ursächlich durch die Ohren, die Nase, den Hals-Rachen-Raum oder gastrointestinal gesehen. Bei weiteren 5 % handelt es sich um eine Kombination multipler Ätiologien. Immerhin bei ca. 10–15 % liegt eine sogenannte Pseudohalitosis bzw. eine Halitophobie vor (Quirynen et al. 2009). Bei der Pseudohalitosis gehen die Patienten – ohne effektiv Mundgeruch zu haben – davon aus, Mundgeruch zu haben, wobei sich dies bis zur Halitophobie entwickeln kann, die als regelrechte psychische Störung anzusehen ist und daher nicht zielführend in den Händen des zahnärztlichen Behandlungsteams therapiert werden kann. Wird dies nicht erkannt, kommt es zur Über- und Falschbehandlung (Seemann et al. 2006). Andererseits kann es aber auch zu psychogen ausgelöster Halitosis kommen. Angst kann zu erhöhten Anteilen von Trimethylamin und flüchtigen schwefelhaltigen Komponenten in der ausgeatmeten Luft führen (Calil und Marcondes 2006). Dabei stellt Trimethylamin die wesentliche Geruchskomponente fauligen Fisches dar. So klagen neurotische Patienten häufig über Mundgeruch (Suzuki et al. 2011) und häufig sind Depressionen bei Patienten mit Mundgeruch festzustellen (Suzuki et al. 2008).
Diagnostik der Halitosis
Um die unterschiedlichen möglichen Quellen für Halitosis zu differenzieren, werden drei Ausatemtechniken vom Patienten ausgeführt. Das Ausatmen durch den Mund, wie es beispielsweise beim Sprechen erfolgt, um den Mund als Quelle zu identifizieren; das Ausatmen durch die Nase mit geschlossenem Mund, um z. B. eine Ozaena („Stinknase“), Sinusitiden oder weitere Quellen des Respirationstraktes bzw. des Intestinums zu diagnostizieren und das mehrfache plötzliche stoßweise Ausatmen zur Identifizierung pulmonaler oder intestinaler Ursachen. Dabei geht es zunächst darum, durch den Therapeuten festzustellen zu lassen, ob tatsächlich Halitosis vorhanden ist. Es gibt grundsätzlich drei Methoden, um den Geruch in seiner Intensität zu messen. Die Gaschromatographie, die Halimetrie und das sogenannte organoleptische Verfahren, welches sich auf den Geruchsinn des Diagnostizierenden stützt. Bei dem organoleptischen Verfahren nach Rosenberg (1996) werden sechs Grade unterschieden:
0: kein Geruch
1: fragwürdiger, kaum detektierbarer Geruch
2: leichter unangenehmer Geruch
3: schlechter Geruch ist definitiv detektierbar
4: starker schlechter Mundgeruch
5: sehr starker schlechter fauliger Mundgeruch
Um die Verlässlichkeit der organoleptischen Messung zu erhöhen, darf der Untersucher selbst keinen Mundgeruch haben. Der Patient sollte 48 Stunden vor der Untersuchung keine geruchsverursachenden Nahrungsmittel wie oben beschrieben zu sich genommen haben. Patient und Untersucher sollten keinen Kaffee, Tee oder Saft getrunken haben, nicht geraucht und keine stark riechenden Kosmetika aufgetragen haben (Yaegaki und Coil 2000). Um dem Ungeübten in der organoleptischen Messung mehr Sicherheit zu geben, können gestaffelte Abstände zum laut zählenden Patienten eingenommen werden, wobei die Wahrnehmbarkeit des unangenehmen Geruches aus der Entfernung von einem Meter dem Grad 3, aus 30 cm dem Grad 2 und aus 10 cm dem Grad 1 und keine Wahrnehmbarkeit des Mundgeruches aus 10 cm dem Grad 0 entspricht (Seemann, 2006). Die Gaschromatographie insbesondere in Kombination mit der Massenspektroskopie ist am besten geeignet das Exspirat auf die genauen chemischen Komponenten hin zu untersuchen. Die Apparaturen sind allerdings teuer und es erfordert des Spezialistentums, um solche Apparaturen zu bedienen und letztlich brauchbare Ergebnisse zu liefern. Daher ist es für die zahnärztliche Praxis weniger geeignet (Yaegaki und Coil 2000). Neuere Entwicklungen jedoch lassen jedoch unter Umständen auch solche dann praktikablen Methoden in spezialisierte Zentren Einzug halten (Tangerman und Winkel 2007). Die Halimetrie bedient sich der quantitativen instrumentellen Messung der flüchtigen Schwefelverbindungen in der ausgeatmeten Luft, die sich nach wenigen Sekunden über das Display des Gerätes ablesen lassen. Allerdings sind es nicht die schwefelhaltigen Verbindungen alleine, die den Mundgeruch bei Halitosis ausmachen und so sollte das Gerät nicht die organoleptische Untersuchung ersetzen, sondern allenfalls unterstützen. Dabei sind die durch die Halimetrie ermittelten Werte im Therapiemonitoring hilfreich, um einerseits dem Patienten den Therapiefortschritt zu vermitteln und andererseits um Patienten mit Pseudohalitosis/Halitophobie plausibel zu machen, dass sie objektiv ohne Mundgeruch sind und daher gegebenenfalls psychologischer Betreuung bedürfen (Seemann 2006).
Methoden der Zungenreinigung
Das zahnmedizinische Fachpersonal ist der erste Ansprechpartner in dem Verlangen nach Elimination des Mundgeruches. Eine kausale Therapie muss in der Elimination und Bekämpfung der verursachenden Bakterien und/oder Reduktion der zu verstoffwechselnden Substrate bestehen. Nur so können die übel riechenden flüchtigen Schwelfelverbindungen verringert werden.
Die folgenden Behandlungsmaßnahmen können empfohlen werden:
– mechanische Reduktion der intraoralen Mikroorganismen und/oder deren Substrate
– chemische Reduktion der gramnegativen Bakterien
– Überdeckung der leicht flüchtigen Schwefelverbindungen (Minze)
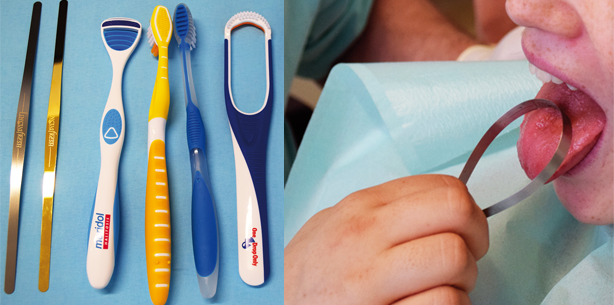
Dabei ist die dritte Behandlungsmaßnahme nur als eine vorübergehende Lösung anzusehen, da es sich hierbei um keine ursachenspezifische Therapie handelt. Der temporäre Effekt hält nur einige Stunden an (Loesche 1999). Es besteht ein kausaler Zusammenhang zwischen Entstehung einer pathologischen Halitosis und der Biofilmbildung durch unterschiedliche Bakterienspezies in oralen Nischen wie auf dem Zungenrücken, aber auch in parodontalen Taschen oder in unversorgten kariösen Läsionen. Wenn seltene, aber mögliche extraorale Ursachen der Halitosis differentialdiagnostisch ausgeschlossen werden können, muss die Therapie der Halitosis auf antiinfektive intraorale Maßnahmen ausgerichtet sein (Loesche und Kazor 2002). Als erster Schritt ist die Sanierung von Nischen, an denen eine Biofilmakkumulation stattfinden kann, angezeigt. Dazu gehören die Versorgung offener kariöser Läsionen und der Austausch defekter und nicht hygienefähiger Restaurationen, wie insuffizienten Füllungen, Kronen und festsitzendem Zahnersatz, Hierdurch wird dem Patienten eine effektive häusliche Zahnpflege ermöglicht. Weiterhin sollte darauf geachtet werden, dass herausnehmbarer Zahnersatz durch Politur und Unterfütterung so gestaltet wird, dass keine übermäßige Anlagerung von Speiseresten und Biofilmbildung stattfinden kann. Die Patienten sind in der Handhabung der täglichen Reinigung ihres Zahnersatzes zu instruieren. Besonders wichtig ist die wiederkehrende Information und Motivation des Patienten zur Etablierung einer gründlichen mechanischen Belagsentfernung. Neben der Entfernung der Zahnbeläge durch Bürsten und Anwendung geeigneter Hilfsmittel zur interdentalen Reinigung hat die zusätzliche mechanische Zungenreinigung bei Vorliegen einer Halitosis eine besondere Bedeutung. Sie führt zu einer deutlich stärkeren Reduktion flüchtiger Schwefelverbindungen (VSC = volatile sulfur compounds) als das Zähneputzen alleine (Aung et al. 2015, van der Sleen et al. 2010). In diesem Sinne stellt die mechanische Reinigung der Zunge einen wesentlichen Schritt dar (van den Broek et al. 2008). Diverse Richtlinien betonen bei der Halitosisbehandlung den Einsatz von Zungenreinigern zur effektiven Bekämpfung des Mundgeruchs. Viele Studien bestätigen die positive Korrelation zwischen Zungenbelag und Mundgeruch (van Tornout et al. 2013). Eine Reihe klinischer Untersuchungen bestätigen, dass eine effektive Zungenreinigung sowohl die Anzahl der verursachenden Bakterien als auch die nötigen Substrate und somit auch den Mundgeruch effektiv reduzierten (De Boever und Loesche, 1995, Gilmore et al. 1973, Gross et al. 1975, Ralph 1988). Andere Studien zeigen auf, dass die Reduktion des mikrobiologischen Belages der Zunge nach dem Reinigen vernachlässigbar gering sei und dass die Beseitigung des Mundgeruches wahrscheinlich das Ergebnis der Reduktion der Substrate sei (Menon und Coykendall 1994, Quirynen et al. 2004). Anfangs sollte eine professionelle Initialtherapie in der Zahnarztpraxis erfolgen, die auf die Aufklärung, Instruktion und Motivation des Patienten abzielt. Dabei ist darauf Wert zu legen, dass die instruierten Maßnahmen vom Patienten nachgeahmt werden, sodass sicher gestellt ist, dass diese Methoden in der häuslichen Anwendung ihren Platz finden können. Gegebenenfalls ist eine systematische Parodontitistherapie einzuleiten.Die Produktpalette der Zungenreiniger ist sehr vielfältig. Man kann zwischen nur in der Praxis anwendbaren Zungenreinigern und häuslich anzuwendenden Produkten unterscheiden. Zu der ersten Gruppe gehören die Zungenreiniger mit Aufsätzen für Schallgeräte oder zahnärztliche Absaughilfen. Wesentlich für die Nachhaltigkeit der Therapie der Halitosis ist die häusliche Durchführung der Zungenreinigung. Abbildung 1 zeigt eine Auswahl von häuslich anzuwendenden Hilfsmitteln zur Zungenreinigung. Das praktische Vorgehen in der zahnärztlichen Praxis wird wie folgt beschrieben:
– Der Patient soll entspannt die Zunge herausstrecken und die zahnmedizinische Fachkraft hält die Zunge an deren Spitze mit dem Daumen und dem Zeigefinger locker fest. Zur Fixierung der Zunge eignet sich ein Gazestreifen, den man zwischen den Fingern um die Zungenspitze legt (Abb. 2).
– Da sich die meisten relevanten Bakterien im hinteren Zungendrittel befinden, ist gerade dort eine besonders intensive Reinigung von Nöten (Quirynen et al. 2009). Aus diesem Grund sollte die Zungenreinigung am Zungengrund beginnen und sukzessive bis zur Zungenspitze fortgeführt werden (Rosenberg und Leib 1995). Der durch die Gaze abgedeckte Bereich sollte einbezogen werden und die Zungenränder sind mit zu reinigen. Der Druck sollte moderat sein, um die Zunge nicht zu verletzen (Abb. 3–5). Bei ultraschallgetriebenen Ansätzen oder dem Benutzen von Airscalern ist auf eine ausreichende Wasserkühlung zu achten, damit die Zunge nicht überhitzt wird.
– Es ist darauf zu achten, dass die Papillen nicht geschädigt werden. Hierbei fallen die Papillae vallatae auf Grund der Größe (2–3 mm im Durchmesser), welche sich im hinteren Drittel der Zunge befinden, besonders ins Auge. Die Papillae fungiformes, welche sich in den hinteren zwei Dritteln der Zunge befinden, sind ebenfalls besonders vorsichtig zu behandeln. Der sukzessiv so nach ventral beförderte Zungenbelag wird abgesaugt. Bei hartnäckigen Belägen, kann die Reinigung mehrmals wiederholt werden und es sollten Halitosisgele zur Behandlung mitverwendet werden (Abb. 3 und 4).
– Nach der mechanischen Reinigung wird eine weitere antiinfektive Mundspülung empfohlen. Chlorhexidine und Produkte mit einem bestätigten langanhaltenden Effekt auf Halitosis und die mit verursachenden flüchtigen Schwelfelverbindungen sind zu empfehlen (Blom et al. 2012).
Der Einsatz von häuslichen Produkten
Da die Effektivität der aktiven Inhaltsstoffe in den Mundspüllösungen von den jeweiligen Konzentrationen der Inhaltsstoffe abhängt, können bei effektiven Präparaten unerwünschte Nebenwirkungen eintreten. Um dies zu verhindern, sollte zur Langzeitanwendung kein Produkt mit Nebenwirkungen empfohlen werden (Van den Broek et al. 2008). Mundspüllösungen mit Aminfluorid (AmF), Zinn(II)Fluorid (SnF2), Zink (Zn), Chlorhexidin (CHX), oder Cetylpyridinium Chlorid (CPC) reduzieren nachweislich Mundgeruch (Blom et al. 2012). Am effektivsten sind Mundspüllösungen mit CHX, besonders in der Kombination mit CPC oder Zn (Blom et al. 2012). Antibakterielle Bestandteile in Zahnpasten spielen bei der Beseitigung der Halitosis ebenfalls eine wichtige Rolle, wobei Inhaltsstoffe wie Triclosan und Metalionen wie Zinn und Zink am effektivsten sind (Dadamio et al. 2013b). Die Wirkung von Zink beruht wohl darauf, dass Zink als doppelt positiv geladenes Ion (Zn2+) doppelt negativ geladene Schwefelradikale bindet und damit die Bildung flüchtiger Schwefelverbindungen hemmt (Young et al. 2001). Neben der passenden Mundspüllösung und Zahnpasta, können Mundsprays und Reinigungsgels empfohlen werden. Neben zinkverbindungshaltigen Produkten können weitere Präparate mit Chlorhexidinen, Cetylpyridiniumchlorid, Metallsalzen und essenziellen Ölen zur Verminderung der Halitosis führen (Lang et al. 2004). Trotz berichteter Wirksamkeit der hier aufgeführten Mittel zur Bekämpfung der Halitosis kommen Slot et al. (2015) in ihrem systematischen Review zu der Folgerung, dass adjunktiven Mitteln in der Halitosistherapie bisher nur eine schwache Evidenz zugeschrieben werden kann.
Nach der professionellen Initialtherapie ist eine häusliche Weiterbehandlung für einen langfristig anhaltenden Erfolg zwingend nötig. Die tägliche Zungenreinigung sollte für mehrere Monate intensiv betrieben werden. Hierfür steht eine Vielzahl von Produkten zur Verfügung (Abb. 1). Wir unterscheiden zwischen Schabern aus Kunststoff und Edelstahl. Zahn- und Zungenbürsten können auch verwendet werden, wobei inzwischen einige Zahnbürsten zur Zungenreinigung modifizierte Bürstenrücken aufweisen. Allerdings sollte die Reinigung mit Borsten nicht als alleinige Zungenreinigungsmaßnahme bei Halitosis verwendet werden. Sie dient vielmehr zur Auflockerung und dem Herauslösen von hartnäckigem Belag, der dann mithilfe von Schabern entfernt werden sollten.Die Produktvielfalt der Zungenreiniger zeigt ein großes Portfolio mit unterschiedlichen Reinigungsprinzipien. Insofern spielt auch die persönliche Präferenz in der Handhabung für ein tägliches Anwenden und damit einen langfristigen Erfolg eine entscheidende Rolle. In der Instruktion sollte auf die durch den Patienten gegebenen Möglichkeiten in der Umsetzung der Handhabung Rücksicht genommen werden. Es kann die Empfehlung ausgesprochen werden, die Zungenreinigung eher in die Abendstunden zu legen, da es im Zuge der morgendlichen Reinigung zu einer stärkeren Ausprägung des Würgereizes kommen kann (Scully und Greenman 2012).
Systematische Parodontitsbehandlung
Bei der Halitosis sind Parallelen zu Parodontalerkrankungen bekannt. Oft sind parodontale Erkrankungen mit Halitosis vergesellschaftet (Amou et al. 2014, Johnson et al. 1992). Die Verstoffwechslung von Peptiden, Aminosäuren und Muzinen erfolgt primär durch gramnegative, anaerobe Bakterien. Bei diesem Vorgang spielen die parodontalpathogenen Keime eine ausschlaggebende Rolle (De Boever, Loesche 1995). Durch den Metabolismus entstehen übel riechende Schwefelverbindungen (Bollen und Beilker 2012). Im Patientengut einer auf die Behandlung von Halitosis-Patienten spezialisierten Klinik hatten 7,4 % der Patienten, die eine Behandlung ihrer Halitosis wünschten, eine Parodontitis und 18,2 % der Untersuchungsgruppe eine Parodontitis in Kombination mit starken Zungenbelägen (Quirynen et al. 2009). Daraus wird die Bedeutung der Parodontitis als ätiologischer Faktor zur Entwicklung einer Halitosis sichtbar. Als Konsequenz daraus gehört zu eine erfolgreicher Halitosistherapie immer die sorgfältige diagnostische Abklärung, ob eine Parodontitis vorliegt, und gegebenenfalls eine systematische Parodontitisbehandlung mit einer gut organisierten Erhaltungsphase (Unterstützende Parodontitistherapie = UPT). Für die nicht chirurgische antiinfektiöse Parodontitistherapie empfiehlt sich bei gleichzeitig bestehender Halitosis das Konzept der sogenannten Full-Mouth Disinfection (FMD), das ein vollständiges subgingivales Scaling und Root planing innerhalb von 24 Stunden in Verbindung mit einem Protokoll zur intensiven Chlorhexidin-Anwendung vorsieht (Quirynen et al. 1998, Quirynen et al. 2005).
Fazit
Dem Tabuthema Mundgeruch/Halitosis ist durch das zahnmedizinische Team in der Praxis professionell und sensibel in Diagnostik, Aufklärung und Therapie zu begegnen. Im ersten Schritt ist festzustellen, ob das beklagte Übel beim Patienten tatsächlich vorliegt. Bei Vorliegen sind extraorale Ursachen von den wesentlich häufigeren intraoralen zu differenzieren. In der Diagnostik stellt die organoleptische Untersuchung bis heute den Gold-Standard dar, wobei den instrumentellen Verfahren unterstützende Bedeutung zukommt. Die erfolgreiche Therapie fordert das gesamte zahnmedizinische Team im einfühlsamen Umgang mit dem Patienten. Für die Nachhaltigkeit der Therapie stellt die häusliche Umsetzung der in der Praxis empfohlenen Maßnahmen die Grundvoraussetzung dar. Daher müssen diese Instruktionen von der Möglichkeit der Nachahmung in der Handhabung der Reinigungsmaßnahmen durch den Patienten in der Praxis flankiert werden. Angesichts der bisher nur schwachen Evidenz für die Effektivität unterstützender Inhaltsstoffe in Zahnpasten, Gelen, Mundspüllösungen und Sprays neben der mechanischen Reinigung der Zunge ist ungebrochener Forschungsbedarf und Raum für innovative Produkte gegeben.
Co-Autoren: Dr. med. dent. Silke Hornstein, Prof. Dr. med. dent. Peter Hahner, M.Sc.
Die vollständige Literaturliste kann hier heruntergeladen werden.