Cosmetic Dentistry 14.05.2024
Kompositrestauration bei Amelogenesis imperfecta
Fallbericht einer funktionellen und ästhetischen Rehabilitation eines jungen Patienten
Amelogenesis imperfecta (AI) ist eine genetische Erkrankung, die die Entwicklung5 und damit Qualität und Quantität des Zahnschmelzes beeinträchtigt.2, 8 Diese Anomalien können sich als Hypoplasie, Hypokalzifikation oder Hypomaturität darstellen und die Prävalenz wird mit 1:700 bis 1:14.000 angegeben.8 Aus prothetischer Perspektive ist vor allem der damit einhergehende Verlust an vertikaler Kieferrelation kritisch. Die nötigen Behandlungsschritte zur Wiederherstellung von Funktion sowie dentaler und fazialer Ästhetik bedürfen eines abgestimmten Vorgehens.4,6
Als Therapieform werden hauptsächlich Keramikkronen empfohlen, die jedoch mit nicht unerheblichem weiterem Verlust an Zahnhartsubstanz bei der Präparation einhergehen.8 Eine klinische Studie mit 42,5 Monaten Beobachtungsdauer zeigte in diesem Kontext für Keramikrestaurationen höhere Erfolgsraten hinsichtlich Oberflächenqualität, Farbstabilität und anatomischer Gestaltung sowie Randschluss.7 Eine Literaturübersicht zu diesem Thema beschreibt ein vergleichbares Ergebnis.11
Moderne Kompositmaterialien erlauben die Ausweitung klassischer Indikationsstellungen10 und werden anekdotisch durchaus als minimalinvasive Alternative bei AI beschrieben.1, 9 So wurde die Erfolgsrate direkter, posteriorer Kompositrestaurationen bei AI für das Material Filtek™ Supreme Flowable in einer klinischen Studie bei einer Beobachtungszeit von vier Jahren mit 92,9 Prozent angegeben.12 Ein zügig und vor allem flexibel zu erreichender Behandlungserfolg mittels direkter Restaurationen bei oftmals deutlich verfärbter Zahnsubstanz5 kann auch das Selbstwertgefühl der Patienten steigern.6 Als grundlegend problematisch ist bei dieser Patientengruppe der Haftverbund zwischen verbliebener Zahnstruktur und Adhäsivmaterial zu sehen. Es ist bekannt, dass die Verbundfestigkeit zur veränderten Zahnhartsubstanz kompromittiert ist und an Dentin höhere Werte erzielt werden können als im Schmelzbereich.3 Die vorliegende Falldokumentation zeigt die initiale Versorgung eines 25-jährigen Patienten mit direkten Kompositrestaurationen1, 9 nach zuvor erfolgter Erhöhung der Vertikalrelation mittels Schienentherapie.6 Bei erfolgreicher dentinadhäsiver Rehabilitation3 wurde mit dem Patienten bereits eine Sekundärversorgung mittels vollkeramischer Restaurationen besprochen.2, 11
Patientengeschichte und Anamnese
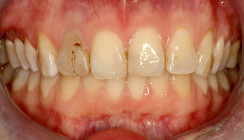
Der 25-jährige Patient mit diagnostizierter Amelogenesis imperfecta stellte sich mit dem Wunsch nach prothetischer Rehabilitation in der Klinik für Zahnärztliche Prothetik und Werkstoffkunde am Universitätsklinikum des Saarlandes vor. Er berichtete über eine angeborene Verfärbung und mangelnde Abriebfestigkeit der Zahnsubstanz bereits seit Durchbruch der ersten Dentition (Abb. 2a–c). In hiesigem Institut für Humangenetik wurde die Diagnose Amelogenesis imperfecta gestellt, was die Indikation für eine medizinisch begründete, spezialisierte zahnmedizinische Betreuung und prothetische Versorgung lieferte. Als Vorbehandlung vor prothetischer Versorgung wurde – mit dem Ziel des Zahnerhalts und der verbliebenen Zahnsubstanz im Vordergrund – alio loco eine kieferorthopädisch-kieferchirurgische Behandlung durchgeführt (Abb. 1).
Therapieablauf
Bei fortgeschrittenen Abrasionen im Ober- und Unterkiefer ist generell die Erhöhung der vertikalen Kieferrelation anzustreben, um den Patienten funktionell und ästhetisch zufriedenstellend versorgen zu können. Als Vorbehandlung wurde daher eine äquilibrierte Unterkieferschiene mit moderater Bisshebung hergestellt, die der Patient so oft wie möglich am Tag tragen sollte und die er gut tolerierte. Nach drei Monaten wurde über einen Aufbau der Schiene die Kauebene um weitere 3 mm angeho-ben, was der Patient erneut ohne entstehende Kiefergelenkprobleme akzeptierte. Nach insgesamt sechsmonatiger Schienentherapie und begleitender Physiotherapie sowie Beschwerdefreiheit des Patienten wurde mit der Rekonstruktion begonnen. Der Patient war zu diesem Zeitpunkt in der Lage, eine neue habituelle Interkuspidationsposition einzunehmen.
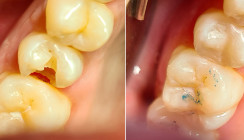
Zum Start der Behandlung waren alle Zähne bis auf die Nichtanlagen 12, 38, 48 in situ, wobei die Ober- und Unterkiefermolaren von stärkster Abrasion betroffen waren (Abb. 2a–c). Beide Kiefer wurden in Doppelmischtechnik mit A-Silikon (Express™ 2 Penta™ H, 3M & Express™ 2 Light Body Standard, 3M) abgeformt und ein arbiträrer Gesichtsbogen angelegt. Auf den individuell einartikulierten Modellen wurde ein diagnostisches Wax-up erstellt (Abb. 3a–c), wobei die vertikale Relation nach der zuvor angefertigten Schiene eingestellt wurde. Über die Wax-up Modellationen wurden weiche Tiefziehschienen als Übertragungsmedium hergestellt. Die Farbbestimmung erfolgte gemeinsam mit dem Patienten, der sich eine hellere Zahnfarbe als das gelblich-gräulich sichtbare Dentin wünschte. Für den Molaren- und Prämolarenbereich wurde eine A3, für die Front eine A2 gewählt, um ein natürliches Erscheinungsbild, gerade in Anbetracht des jungen Alters des Patienten, zu erzielen. Die Kompositaufbauten erfolgten nach systematischer Reihenfolge für jeden einzelnen Zahn erst im Ober-, dann im Unterkiefer von posterior nach anterior (Molaren, Prämolaren, Front): Die jeweilige Region wurde anästhesiert, unter relativer Trockenlegung wurden Retraktionsfäden gelegt und die Nachbarzähne mit Teflonband isoliert. Anschließend wurde der Zahnschmelz für 40 Sekunden und das Dentin für 20 Sekunden geätzt (Phosphorsäure, 37,5 %) und 40 Sekunden lang gründlich abgespült (Abb. 4). Das Adhäsiv (Scotchbond™ Universal Plus, 3M) wurde 20 Sekunden einmassiert (Abb. 5), für fünf Sekunden verblasen und zehn Sekunden lichtgehärtet. Über die nun eingesetzte Schiene (Abb. 6) mit Perforation außerhalb des okklusalen Kontaktpunktes wurde nun ein Flow-Komposit (Filtek™ Supreme Flowable, 3M) eingebracht und für 20 Sekunden von zwei Seiten lichtgehärtet (Abb. 7). Nach Entfernen der Schiene (Abb. 8) folgte erneut ein 20-sekündiges Aushärten, die Überschüsse wurden entfernt und der Kompositaufbau poliert (Abb. 9).
Nach den einzelnen Etappen wurde rotierend die Okklusion kontrolliert und feinjustiert. Wichtig hierbei war eine gute Verteilung der statischen Okklusionskontakte über alle Prämolaren und Molaren. Die Höcker der Molaren wurden flacher gestaltet, um dem Patienten in der dynamischen Okklusion nahezu freie Bewegungsmöglichkeiten zu erlauben. An den Tagen der Behandlung erhielt der Patient auch Physiotherapie, um eine schnellere Adaptation an die neue Situation zu unterstützen. Die Ober- und Unterkieferfrontzähne wurden zum Schluss aufgebaut und manuell an die ästhetischen Ansprüche und Wünsche des Patienten angepasst, unter Berücksichtigung anatomischer Gegebenheiten, zum Beispiel das Belassen eines kleinen Diastema mediale. Der nichtangelegte Zahn 12 wurde als Brückenglied über die „Brückenpfeiler“ 13 und 11 ersetzt.
Fazit und Diskussion
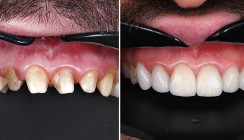
Die Fotodokumentation zeigt den Vergleich der Ausgangs- und Endsituation mit funktionellen Okklusionsverhältnissen auf beiden Seiten und einer deutlich verbesserten individuellen Ästhetik (Abb. 10–12). Die Behandlung des Abrasionsgebisses von AI-Patienten erfordert eine interdisziplinäre klinische Beurteilung, sorgfältige Planung und gründliche Nachsorge.4, 6 Die Etablierung einer neuen Vertikalrelation des Patienten ist notwendig, da es durch Abrasion zu einem massiven Absinken der Bisshöhe gekommen ist.2, 6 Die damit verbundenen Auswirkungen auf Okklusion, Funktion und das äußere Erscheinungsbild6 des Patienten sind essenziell von Bedeutung für die Therapieplanung. Für eine zahnerhaltende Rekonstruktion stellt sich neben parodontalen Problemen (kurze Zahnwurzeln; teilweise Zahnlockerungen) die Frage nach der Verbundfestigkeit adhäsiv befestigter Versorgungen aufgrund des oft reduzierten Schmelzangebots und freiliegenden Dentins.3 Kompositrestaurationen stellen bei funktionierender Verbundfestigkeit eine attraktive Option zur Versorgung des Abrasionsgebisses dar.1, 9 Sie ermöglichen die Wiederherstellung der Funktion, verbessern das ästhetische Erscheinungsbild7 und erhöhen den Selbstwert der Patienten.1 Auch die Möglichkeit, jederzeit Änderungen – funktionell oder ästhetisch – vorzunehmen ist von Vorteil. Gemeinsam mit dem Patienten kann ein individuelles zufriedenstellendes Ergebnis erzielt werden. Alternativen wie keramische (Teil-)Kronen, Adhäsivbrücken7, 11 oder Implantatversorgungen sollten je nach Zustand der Zahnsubstanz des Patienten in Betracht gezogen werden. Dabei kann die Rekonstruktion mit Kompositmaterialien als Vorbehandlung und langzeitprovisorische Phase angesehen werden. Unabhängig von der Behandlungsstrategie ist das übergeordnete Ziel, Funktion und Ästhetik des Patienten zu verbessern6 und somit seine Lebensqualität zu steigern.
Autorin: ZÄ Annika Schulz
Eine Literaturliste steht hier zum Download für Sie bereit.
Dieser Artikel ist in der Cosmetic Dentistry 04/2023 erschienen.