Cosmetic Dentistry 21.11.2023
Ästhetische Rehabilitation der Oberkieferfront
share
Dieser Artikel ist unter dem Originaltitel „Ästhetische Rehabilitation der Oberkieferfront unter Erhalt der biologischen Breite” in der Cosmetic Dentistry 04/2023 erschienen.
Ein ästhetisches Erscheinungsbild ist vielen Menschen wichtig. Beim Blick in das Gesicht des Gegenübers fällt der Fokus nicht nur bei Zahnärzten in erster Linie auf die Zähne.1,2 Die Ästhetik des Lachens spielt eine maßgebliche Rolle beim psychosozialen Wohlbefinden.3 Viele Patienten sind beim Zahnarzt vorstellig mit dem Wunsch, ein schöneres Lächeln zu haben. Oftmals wissen Patienten hierbei gar nicht, was sie stört.
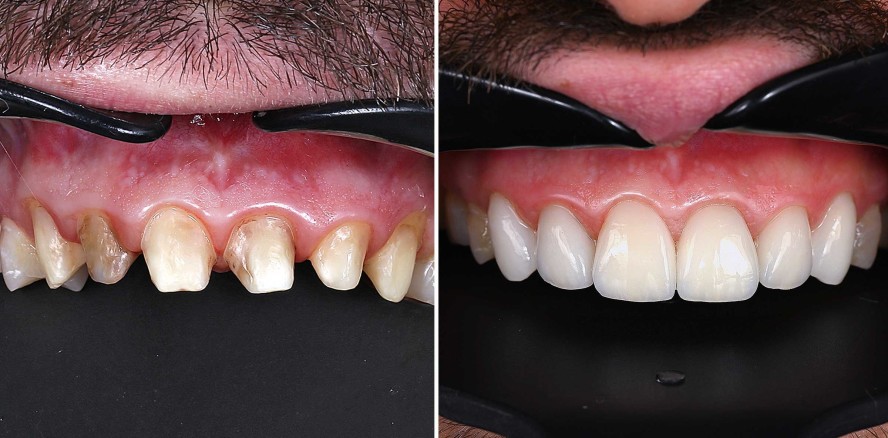
So auch der folgende Patient, welcher sich im Oktober 2022 mit dem Ziel vorstellte, die Ästhetik seiner Frontzähne zu verbessern. Laut eigenen Angaben wurde er bereits vor einigen Jahren mit Kronen in der ästhetischen Zone versorgt. Dies gefiel ihm zunächst, doch dann bemerkte er nach einigen Monaten, dass sich oberhalb der Kronen schwarze Ränder bildeten. Außerdem störte ihn neben der dunklen Farbgestaltung die Form und er gab an, dass sein Zahnfleisch ungesund aussehe und bei der häuslichen Mundhygiene blute (Abb. 1).
Bei der klinischen Befundaufnahme fielen zunächst multiple kariöse Läsionen im Seitenzahnbereich auf. Weiterhin lagen einige überstehende Zahnhalsfüllungen vor. Außerdem wurde das Hauptanliegen des Patienten schnell deutlich: Die Kronenränder der keramikverblendeten Metallkronen von 13 auf 23 waren freiliegend und wiesen einen durchgehend stark entzündeten Gingivasaum auf. Die Kronen waren suffizient und es lagen keine überstehenden Kronenränder vor.
Die Mundhygiene des Patienten war völlig adäquat. Die Nachfrage, ob er zweimal täglich Zwischenraumpflege betreibe, bejahte er. Auch klinisch war nicht unverhältnismäßig viel Plaque zu detektieren. Eine Parodontitis konnte nach Sondierung ausgeschlossen werden.
Vorgehen
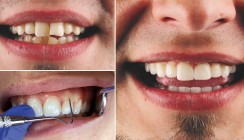
Zunächst wurden die kariösen Läsionen mittels adhäsiver Kompositrestaurationen behandelt. Weiterhin wurden alle überstehenden Zahnhalsfüllungen geglättet und poliert. Als nächstes wurde die Oberkieferfront anästhesiert, um zumindest erst einmal den Abstand des sichtbaren vestibulären Kronenrandes zum krestalen Knochen mittels Bone Sounding zu messen. Der anfängliche Verdacht auf eine Verletzung der biologischen Breite bestätigte sich, als bei einer 6-Punkt-Messung von 13 auf 23 an allen Messstellen weniger als 2 mm und an drei Stellen weniger als 1 mm (Zahn 13) Abstand zum Alveolarknochen festgestellt wurde (Abb. 2 und 3).
Biologische Breite
Der Begriff der biologischen Breite ist den meisten Zahnärzten bekannt, doch herrscht immer noch Verwirrung über seine Bedeutung und Relevanz für klinische Verfahren. Die biologische Breite ist definiert als die Abmessung des Weichgewebes, das an dem Teil des Zahns befestigt ist, der koronal zum Kamm des Alveolarknochens liegt (Grafik 1). Dieser Begriff geht auf die Arbeit von Gargiulo et al. aus dem Jahre 1961 zurück, die die Dimensionen und das Verhältnis der dentogingivalen Grenze beim Menschen beschrieben. Messungen am dentogingivalen Komplex von 287 einzelnen Zähnen aus 30 Autopsieproben ergaben, dass ein eindeutiges proportionales Verhältnis zwischen dem Alveolarkamm, dem Bindegewebsansatz, dem Epithelansatz und der Sulkustiefe besteht. Die Studie berichtet über die folgenden Durchschnittsmaße: eine Sulkustiefe von 0,69 mm, einen Epithelansatz von 0,97 mm und einen Bindegewebsansatz von 1,07 mm. Auf der Grundlage dieser Arbeit wird die biologische Breite gemeinhin mit 2,04 mm angegeben, was der Summe der Epithel- und Bindegewebsmaße entspricht. Es ist jedoch zu beachten, dass erhebliche Schwankungen bei den Abmessungen beobachtet wurden, insbesondere bei der Epithelanhaftung, die zwischen 1,0 und 9,0 mm lag. Der Bindegewebsansatz war hingegen relativ konstant.4 Eine weitere Studie von Vacek et al. (1994) berichtet über ähnliche Maße. Bei der Untersuchung von 171 Zähnen ermittelten sie Durchschnittswerte von 1,34 mm für die Sulkustiefe, 1,14 mm für die Epithelanlage-rung und 0,77 mm für die Bindegewebsanlagerung. Diese Gruppe fand auch heraus, dass das Bindegewebsattachment die konsistenteste Messung war.5
Es besteht allgemeines Einvernehmen darüber, dass die Platzierung von Restaurationsrändern innerhalb der biologischen Breite häufig zu Entzündungen der Gingiva und zu klinischem Attachment- und Knochenverlust führt. Es wird angenommen, dass dies auf die destruktive Entzündungsreaktion der mikrobiellen Plaque zurückzuführen ist, die sich an tief platzierten Restaurationsrändern befindet. Klinisch äußern sich diese Veränderungen als vertiefte Parodontaltaschen oder Gingivarezession. Diese Veränderungen wurden durch Studien untermauert, in denen die histologischen und klinischen Reaktionen des parodontalen Gewebes auf Restaurationsränder, die innerhalb der biologischen Breite platziert wurden, untersucht wurden. Newcomb (1974) untersuchte 66 Frontzahnkronen mit unterschiedlich tiefen subgingivalen Rändern und verglich sie mit gesunden, nicht überkronten Zähnen der kontralateralen Seite. Die Ergebnisse zeigten, dass je näher ein subgingivaler Kronenrand am epithelialen Attachment (also näher an der biologischen Breite) lag, desto wahrscheinlicher trat eine schwere gingivale Entzündung mit krestaler Osteolyse auf (Grafik 1).6
Therapie
Die chronische Gingivitis ging also auf eine Verletzung der biologischen Breite zurück. Obwohl es individuelle Variationen in der Weichgewebsbefestigung um die Zähne gibt, besteht allgemeines Einvernehmen darüber, dass zwischen dem Restaurationsrand und dem Alveolarknochen ein Mindestabstand von 3 mm bestehen sollte, wobei 2 mm für die biologische Breite und 1 mm für die Sulkustiefe vorgesehen sind. Wenn Restaurationsränder in der Nähe des Alveolarkamms platziert werden müssen, sollte eine chirurgische Kronenverlängerung oder eine kieferorthopädische Extrusion in Betracht gezogen werden, um eine angemessene Zahnstruktur zu schaffen und gleichzeitig die Integrität der biologischen Breite zu gewährleisten.7 Bei der chirurgischen Kronenverlängerung wird zwischen einem offenen und einem geschlossenen Verfahren unterschieden. Die wesentlich schonendere geschlossene Kronenverlängerung nach Schwenk und Striegel8 würde hier eine adäquate Therapieoption darstellen. Da die Präparationsstufe des Vorbehandlers zwar sehr tief, dafür aber dünn auslaufend gestaltet wurde und deshalb eine iatrogen verursachte Gingivarezession vermutet wurde, entschied sich der Autor jedoch für eine noch weniger invasive Therapieoption. Das Ziel war es, die Präparationsstufe im Sinne einer DME (deep margin elevation), jedoch ohne den Einsatz eines adhäsiven Aufbaus, weiter nach koronal anzuheben. Hierbei wurde die dünn auslaufende Präparationsgrenze mit einer weißberingten Flamme geglättet und ein Provisorium mittels Structur 3 über einen Mock-up-Schlüssel direkt hergestellt (Abb. 4). Das Provisorium wurde dabei so gestaltet, dass der Kronenrand 1 mm supragingival lag. Die freiliegenden Zahnhälse wurden anschließend prophylaktisch mit einem Desensitizer behandelt, um andernfalls zu erwartende Hypersensibilitäten auszuschließen.
Wie in Abbildung 4 zu sehen ist, verlaufen die Kronenränder nicht optimal. Der Autor vermutete, dass eine vollständige Ausheilung der destruierten Gingiva nicht stattfinden würde. Daher wurde ein Eierschalenprovisorium angefertigt, welches als Langzeitprovisorium dienen sollte, um eine optimale Heilung der Gingiva zu erzielen. Nach einer Woche wurde das erste Provisorium entfernt (Abb. 5).
Eine Regredienz der Entzündung war sichtbar. Anschließend wurde das Eierschalenprovisorium vorläufig mittels Telio Link eingesetzt und die Überschüsse entfernt (Abb. 6). Das zweite Provisorium wurde weiterhin zervikal etwas dünner und die In-terdentalräume somit größer gestaltet, um den Papillen mehr Raum zur Heilung zu geben.
Nach einer Woche war der Patient erneut vorstellig zur Nachkontrolle. Die anfänglichen Entzündungszeichen waren weitestgehend regredient, 12 und 21 wiesen jedoch weiterhin eine leichte Gingivitis auf. Nach vorsichtigem Sondieren eines glatten Überganges der beiden Kronen wurde der Patient bis zur nächsten Nachkontrolle in fünf Wochen mit der Option entlassen, bei optimaler Heilung, die Präparation für den definitiven Zahnersatz durchzuführen.
Nach fünf Wochen stellte sich der Patient zur Nachkontrolle vor. Er selbst gab an, dass sich die schwarzen Dreiecke bereits annähernd vollständig schlossen und die Gingiva selbst nun auch deutlich gesünder aussehe. Lediglich die Form der Frontzähne könne noch etwas optimiert werden, wenn der Zahnersatz hergestellt wird. Nachdem das Provisorium entfernt wurde, wurde die Präparation durchgeführt.
Es wurde eine Hohlkehlpräparation für die Aufnahme von vollkeramischen Lithiumdisilikatkronen angelegt. Die Präparationsstufe wurde auf epigingivales Niveau gesetzt, um ausreichend Abstand zum Knochen einhalten zu können und die biologische Breite nicht zu verletzten. Vor der Doppelmischabformung wurden die leichten Blutungen mittels 25%igem Aluminiumchlorid zwei Minuten behandelt. Anschließend wurde mit einem weiteren Mock-up-Schlüssel ein direktes Provisorium angefertigt, um die Zeit der Herstellung des definitiven Zahnersatzes zu überbrücken.
Zwei Wochen nach der Präparation war der Patient zum Einsetzen der definitiven Lithiumdisilikatkronen vorstellig. Nach Entfernen des Provisoriums und der Feststellung eines nahezu vollständig entzündungsfreien Zustandes (Abb. 8) wurde eine Ästhetikeinprobe gemacht. Anschließend wurden die sechs Vollkeramikkronen adhäsiv mit Panavia™ V5 eingesetzt.
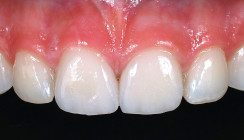
Bei der Nachkontrolle zwei Wochen später (Abb. 9 und 10) konnte eine vollständig genesene Gingiva festgestellt werden. Zwei Wochen nach Einsetzen füllten die Papillen ansatzweise vollständig die Approximalräume aus.
Nach drei Monaten und zwei Wochen war der Patient erneut vorstellig, um die Kronen und das Weichgewebe kontrollieren zu lassen (Abb. 11). Die Gingiva war vollständig genesen, die Papillen füllten die gesamten Approximalräume aus und der Patient war glücklich über das ästhetische Resultat. Anhand des vorgestellten Falles lässt sich zeigen, dass in manchen Situationen keine DME oder wesentlich invasivere Techniken wie die chirurgische Kronenverlängerung (geschlossen oder offen) notwendig sind, um eine Verletzung der biologischen Breite adäquat zu restituieren.
Eine Literaturliste steht hier zum Download für Sie bereit.