Endodontologie 12.09.2014
Endo-Paro-Läsion
share
Endo-Paro-Läsionen können primär endodontal oder primär parodontal verursacht sein sowie kombiniert auftreten und stellen hinsichtlich Diagnostik und Therapie eine Herausforderung dar. Ein vorschnelles Scaling kann dabei dem Behandlungserfolg schaden. Im Folgenden wird die Behandlung einer primär endodontalen Läsion an einem Unterkieferfrontzahn aufgezeigt.
Endodont und Parodont liegen räumlich eng beieinander und sind durch das apikale Foramen, akzessorische Kanäle und die zahlreichen Dentintubuli direkt miteinander verbunden. Pathologische Veränderungen der einen Struktur können auf die jeweils andere übergreifen. Man spricht dann von endoparodontalen Läsionen, die wie folgt unterschieden werden:
- Klasse I: primär endodontale Läsion
- Klasse II: primär parodontale Läsion
- Klasse III: kombinierte Endo-Paro-Läsion.
Läsionen der Klassen I und III werden endodontisch behandelt; bei ausbleibender Heilung sollte bei den Klasse III-Läsionen zusätzlich eine parodontologische Therapie erfolgen. In Fällen, die zur Klasse II zu zählen sind, wird ebenfalls zunächst eine Wurzelkanalbehandlung durchgeführt, da die Pulpa von retrograd über die Tasche infiziert worden ist; daran schließt sich die parodontale Behandlung an.
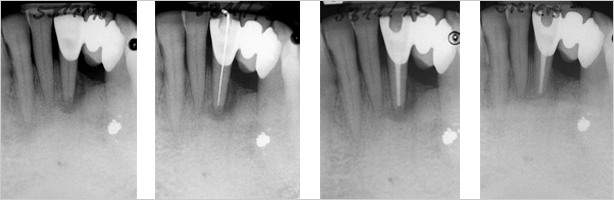
Abb. 1-4
Falldarstellung
Anamnese
Der 70-jährige Patient war in der Vergangenheit bei verschiedenen Zahnärzten in Behandlung. Nach einjähriger Pause stellte er sich erstmalig zur Kontrolle vor. Der Patient hatte keine Schmerzen, jedoch beobachtete er seit einigen Tagen zeitweilig Eiteraustritt am Sulkus von Zahn 31. Der Zahn 32 war nach erfolgloser Wurzelkanalbehandlung und anschließender Wurzelspitzenresektion vier Jahre zuvor extrahiert worden. Bei der allgemeinen Anamnese gab der Patient einen gut ein Jahr zurücklie- genden Herzinfarkt mit anschließender Bypass-Operation, Hyperthyreose sowie zeitweise auftretende Belastungsdyspnoe an.
Befund
- Klebebrücke mit NEM-Gerüst von Zahn 31 nach 33 mit Ersatz von Zahn 32, Flügelränder lingual leicht überkonturiert, jedoch vollständig im supragingivalen Bereich, keine Randspalten sicht- und tastbar
- Perkussion negativ (durch Brücke nicht differenziert beurteilbar)
- Sensibilität von Zahn 31 negativ (CO2-Schnee), von Zahn 33 positiv (Kältespray)
- Sondierungstiefen am Zahn 31 distal 9 mm (mit Pusaustritt), am Zahn 33 bis maximal 3 mm
- Lockerungsgrad nicht beurteilbar
- Röntgen-Einzelbild: ausgedehnte Aufhellung von apikal bis nach marginal auf der distalen Seite der Wurzel von Zahn 31, innerhalb des Apex trichterförmige Aufhellung sichtbar, röntgendichte Verschattung im apikalen Bereich von Zahn 33 (Abb. 1).
Diagnose und Therapieplanung
Es war von einer Exazerbation einer chronischen apikalen Parodontitis in Form einer Endo-Paro-Läsion mit Pusaustritt auszugehen. Nach Absprache mit dem Patienten sollte eine Wurzelkanalbehandlung von Zahn 31 möglichst unter Erhalt der Klebebrücke durchgeführt werden.
Erster Behandlungstermin
- Leitungsanästhesie
- Kofferdamapplikation
- Reinigung des Zahnes (Gummikelch, Polierpaste, Alkohol)
- Trepanation durch lingualen Flügel der Brücke und Darstellung des Kanaleinganges, weitere Behandlung mit OP-Mikroskop
- Erweiterung des Kanaleinganges mithilfe von Gates-Glidden-Bohrern (VDW, München) absteigender Größe 4–2
- endometrische (Raypex 4;VDW) und röntgenologische Längenbestimmung (Abb. 2)
- manuelle Aufbereitung in Form der standardisierten Technik mit Reamern und Hedströmfeilen (VDW) bis zur ISO-Größe 20
- leichter Pusaustritt über den Kanal
- maschinelle Wurzelkanalaufbereitung mithilfe des Flexmastersystems (VDW, apikal ISO-Größe 45) und EDTA-Gel (Glyde; Dentsply/Maillefer, Ballaigues, Schweiz)
- ausgiebige ultraschallunterstützte Spülung mit NaOCl (1 %) während der Behandlung und abschließend nach Trocknung mit CHX (2 %)
- am Ende der Wurzelkanalaufbereitung kein Pusaustritt mehr feststellbar
- medikamentöse Einlage von Ca(OH)2 und provisorischer Verschluss der Zugangskavität (Ketac fil; 3M ESPE, Seefeld)
Zweiter Behandlungstermin (14 Tage später)
- Patient beschwerdefrei, konnte seit der Erstbehandlung keinen Pusaustritt mehr über die Tasche beobachten
- Leitungsanästhesie
- Kofferdamapplikation
- Reinigung des Zahnes
- ultraschallunterstützte Spülung mit NaOCl (1 %) und abschließend nach Trocknung mit CHX (2 %)
- Wurzelkanalfüllung (Guttapercha und AH-Plus; DENTSPLY, Konstanz) mittels lateraler Kondensation
- Röntgen-Einzelbild: Kontrolle der Wurzelkanalfüllungen (Abb. 3)
- adhäsiver Verschluss (Clearfil Core; Kuraray, Frankfurt am Main)
Kontrolluntersuchung
Die letzte Kontrolle fand über fünf Jahre nach Abschluss der Behandlung statt. Klinisch zeigten sich gesunde parodontale Verhältnisse, die Sondierungstiefen (auch distal) betrugen maximal 2 mm. Die Klebebrücke war funktionstüchtig, der Patient hatte keine Beschwerden. Röntgenologisch konnte ein durchgängig verfolgbarer Desmodontalspalt beobachtet werden, die Wurzel erschien im Vergleich zur Ausgangssituation leicht verkürzt, die apikale Trichterform war nicht mehr erkennbar (Abb. 4).
Diskussion
Am Zahn 31 bestand eine direkte Verbindung zwischen dem Wurzelkanal und der distalen parodontalen Tasche. In solchen Situationen stellt sich immer die Frage, ob das infizierte Endodont oder die parodontale Läsion ursächlich waren. Eine retrograde Infektion über eine tiefe parodontale Tasche (primär parodontal) ist prinzipiell denkbar,1 allerdings wiesen alle anderen Zähne entweder gar keinen oder lediglich einen leichten horizontalen Knochen- und Weichgewebsabbau auf. Wahrscheinlicher ist somit eine primär endodontale Läsion. Als mögliche Erklärung für die Nekrose der Pulpa in Zahn 31 kommen Bakterien einer zum Zeitpunkt der Präparation für die Brücke bestehenden und u.U. unvollständig exkavierten Karies in Betracht. Dabei könnte die Pulpa nach Eingliederung der Brücke durchaus noch einige Zeit vital gewesen sein, bis es schließlich durch Zunahme der mikrobiellen Belastung zur irreversiblen Schädigung und in der Folge zum (annähernd symptomlosen) Absterben gekommen ist.2 Des Weiteren ist in diesem speziellen Fall eine retrograde Infektion der Pulpa durch eine ausgeprägte periapikale Entzündung am benachbarten Zahn 32 vor dessen Entfernung in Betracht zu ziehen. Leider existierten keine Röntgenbilder von der damaligen Situation. Allerdings deuteten die Schilderungen des Patienten (fehlgeschlagene Wurzelkanalbehandlung, anschließende Wurzelspitzenresektion, nachfolgende Extraktion) auf eine umfangreichere Problematik hin. Vermutlich könnte nach der Extraktion zunächst eine Heilung der Alveole stattgefunden haben. Als jedoch der Zerfall der Pulpa und die damit einhergehende apikale Schädigung am Zahn 31 ein entsprechendes Ausmaß angenommen hatten, bildete sich schließlich die diagnostizierte Endo-Paro-Läsion. Eine der beiden zuletzt genannten Verläufe – also die von der Karies oder durch die Ostitis vom Nachbarzahn verursachte Nekrose – erscheinen am wahrscheinlichsten. Die Prognose solcher Endo-Paro-Läsionen ist sicher schlechter als bei rein apikalen Prozessen, da es zu Reinfektionen über die parodontale Tasche kommen kann.3 Dennoch sollte als kausale Therapie ausschließlich die Wurzelkanalbehandlung vorgenommen und auf ein zusätzliches Scaling verzichtet werden, da sich die Auflösung der Kontinuität der desmodontalen Fasern im Sinne eines Reattachments zurückbilden kann. Der endodontal verursachte Entzündungsprozess zerstört nur die Verbindung zwischen den im Knochen und im Wurzelzement verankerten Desmodontalfasern. Der proximale Anteil dieser Fasern bleibt aber anscheinend zumindest anfangs intakt, sodass sich nach Eliminierung der endodontalen Entzündungsursache der desmodontale Faserapparat wiederherstellen kann.3,4 Da die Klebebrücke suffizient war, wurde eine Trepanation durch deren lingualen Flügel am Zahn 31 vorgenommen, um somit die Brücke erhalten zu können. Bei eitrigen apikalen Entzündungen ist es erstrebenswert, den Abfluss über den Wurzelkanal zu erzielen.5 In diesem Fall konnte bereits eine Exsudation zu Beginn der Aufbereitung beobachtet werden; somit war eine vorsichtige Überinstrumentierung mit einem sehr dünnen Instrument, um eine apikale Entlastung zu schaffen, nicht notwendig. Vielmehr erschien durch resorptive Prozesse das apikale Foramen bereits erweitert. Einen Hinweis darauf lieferten auch die anfänglichen Röntgenbilder, auf denen eine trichterförmige Aufhellung innerhalb der Wurzelspitze erkennbar war (Abb. 1–3). Als Endpunkt der Arbeitslänge wurde die Spitze des vermeintlichen Trichters festgelegt (Abb. 2), was zugleich mit dem Messwert der endometrischen Längenbestimmung korrelierte.
Die Verwendung von Silberstiften zur röntgenologischen Längenbestimmung kann kontrovers diskutiert werden. Als vorteilhaft ist jedoch die hervorragende Röntgenopazität anzusehen, wohingegen Handinstrumente geringer ISO-Größen manchmal nur unzureichend erkennbar sind.6 Darüber hinaus passen sich Silberstifte sehr gut der Anatomie des Wurzelkanals an und deren Abtrennen oder scharfes Abknicken auf Höhe des Referenzpunktes ermöglicht in Kombination mit einem provisorischen Trepanationsverschluss das Röntgen ohne Kofferdam, was in manchen Fällen die Durchführung erleichtern kann. Da ausreichend Zeit eingeplant worden war, konnte die Aufbereitung des Wurzelkanals im Rahmen der Erstbehandlung abgeschlossen werden. Der Zahn wurde mit einer Kalziumhydroxideinlage versehen und provisorisch verschlossen. Ein Offenlassen ist äußerst kritisch zu betrachten und nur in Ausnahmefällen bei massiven Exsudationen vertretbar. Allerdings sollte auch dann möglichst bald ein Verschluss der Trepanationsöffnung erfolgen.7
Auf eine zusätzliche Drainage der parodontalen Tasche wurde verzichtet, um die möglichen Heilungschancen in Form eines Reattachments nicht zu beeinträchtigen. Zudem schien der natürlich gegebene Abfluss über den parodontalen Defekt ausreichend zu sein, da der Patient weder eine deutliche Gingivaschwellung aufwies noch über stärkere Schmerzen klagte. Nach 14-tägiger medikamentöser Einlage erfolgte die Wurzelkanalfüllung. Im Anschluss daran wurde die Zugangskavität mit einem Komposit verschlossen.
Auf der fünf Jahre später angefertigten Kontrollaufnahme fiel auf, dass sich der Abstand zwischen Wurzelkanalfüllung und röntgenologischem Apex reduziert hatte – die Wurzel schien durch Heilungs- und Umbauprozesse leicht verkürzt worden zu sein, der Apex war stärker abgerundet, die trichterförmige Resorption war nicht mehr erkennbar (Abb. 3 und 4). Ein sich stark voneinander unterscheidender Strahlengang kann eher ausgeschlossen werden, was anhand verschiedener anatomischer Strukturen relativ gut überprüfbar ist. Resorptionen von Knochen, Zement und Dentin sind Folge einer Entzündungsreaktion, also dem Versuch des Immunsystems, die Noxen unschädlich zu machen.8 Durch die offensichtlich wirkungsvolle Wurzelkanalbehandlung konnte die eigentliche Entzündungsursache beseitigt werden, was scheinbar zu einer funktionellen Regeneration im apikalen Bereich geführt hat.
Hinsichtlich der Resorptionen wäre die Verwendung des Materials ProRoot MTA (DENTSPLY/Maillefer) zur Füllung des apikalen Teils des Wurzelkanals (apikaler Stopp) eine interessante Alternative gewesen.9 Bei fehlender Ausheilung des Parodontiums von Zahn 31 hätte als zusätzliche Therapie eine gesteuerte Gewebe- und Knochenregeneration vorgenommen werden müssen. Die auf allen Röntgenbildern erkennbare Verschattung im Bereich der Wurzelspitze von Zahn 33 ist mit hoher Wahrscheinlichkeit die ehemals retrograde Wurzelkanalfüllung des extrahierten Zahnes 32. Im Zuge des Heilungsprozesses der Alveole muss sie in Richtung der Wurzelspitze von Zahn 33 verdrängt worden sein. Da der Zahn 33 vital ist und keine Beschwerden verursacht, wurde in Absprache mit dem Patienten entschieden, das Füllungsmaterial zu belassen.
Aufgrund des mittlerweile über fünfjährigen Beobachtungszeitraums kann die Situation am Zahn 31 als stabil betrachtet und die Prognose als gut eingeschätzt werden. Der Patient erscheint halbjährlich zur Routinekontrolle.
Zusammenfassung
Endo-Paro-Läsionen können primär endodontal oder primär parodontal verursacht sein sowie kombiniert auftreten. Die Diagnostik und die anschließende Behandlung stellen meist eine Herausforderung dar. Zudem ist die Prognose solcher Läsionen als ungünstig einzuschätzen, da es nicht selten zu Reinfektionen des Wurzelkanalsystems über die parodontale Tasche kommt. In der vorliegenden Fallpräsentation wird die Behandlung einer primär endodontalen Läsion an einem Unterkieferfrontzahn beschrieben, der zugleich Pfeilerzahn einer Klebebrücke ist.
Hier gibt's die vollständige Literaturliste










