Endodontologie 09.12.2021
Instrumentenbruch: Therapie eines Oberkieferprämolaren
share
Der Erhalt des eigenen Zahns steht für Patienten immer mehr an oberster Stelle. Glücklicherweise ist auch in komplizierteren Fällen oder nach wiederauftretender Symptomatik die Rettung des natürlichen Zahns nicht ausgeschlossen. Der folgende Fall schildert den Zahnerhalt eines Oberkieferprämolaren, bei dem es im Zuge einer versuchten Revision zu einem Instrumentenbruch gekommen war.
Allgemeine Anamnese
Der Patient stellte sich erstmals im Juni 2016 mit der Bitte um Zweitmeinung vor. Er bat um die Beurteilung von Zahn 15 und äußerte den Wunsch eines möglichen Zahnerhalts, da sein behandelnder Hauszahnarzt nach begonnener endodontischer Behandlung keinen Therapieerfolg mehr sah und dem Patienten zur Extraktion und späteren Implantation geraten hatte. Anamnestisch gab es keinerlei Besonderheiten. Zum Zeitpunkt der Untersuchung war der Patient 39 Jahre alt, hatte keine Vorerkrankungen und Allergien und nahm keine Medikamente ein.
Vorbehandlung
Laut Schilderungen des Patienten war ihm die Füllung am Zahn 15 teilweise rausgefallen, und der Zahn wies einen leichten Druckschmerz auf. Sein behandelnder Zahnarzt hatte ihm nach klinischer und röntgenologischer Diagnostik (Abb. 1) empfohlen, den Zahn ziehen zu lassen und später mit einem Implantat zu versorgen. Der Patient bat bei seinem Hauszahnarzt ausdrücklich um den Versuch des Zahnerhalts, weshalb eine Revisionstherapie begonnen wurde. Nach mehreren Sitzungen wurde ihm Anfang Juni 2016 mitgeteilt, dass es Komplikationen bei der Behandlung gab und daher der Zahn nicht mehr zu erhalten sei.
Klinische und radiologische Diagnostik
Der orale Befund des Patienten (inkl. Schleimhäuten) wies keine pathologischen Veränderungen auf. Bis auf den Zahn 15 waren die anderen Zähne suffizient konservierend versorgt.
Spezielle Anamnese Zahn 15
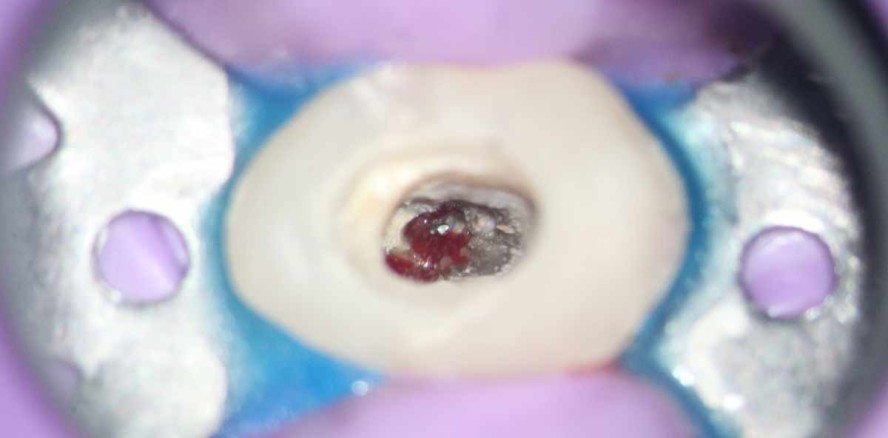
Der Zahn war mit einer provisorischen adhäsiven Aufbaufüllung versorgt. Er zeigte einen positiven vertikalen Perkussionstest und einen Lockerungsgrad I auf. Weiterhin konnte ein vestibulärer apikaler Druckschmerz diagnostiziert werden, mit einer leichten Schwellung auf Höhe der Umschlagsfalte ohne Darstellung eines Fistelgangs. Die Taschentiefenmessung ergab 2 bis 3 mm zirkulär mit einer leichten Blutung distal.
Radiologischer Befund
Es wurden eine Panoramaschicht- und eine Einzelzahnaufnahme angefertigt (Abb. 2 und 3). Das OPG ließ initial auf eine insuffiziente Restauration und Wurzelfüllung an Zahn 15 mit Verdacht auf eine apikale Parodontitis vermuten. Im mittleren Wurzeldrittel stellte sich eine deutlich radiologisch erkennbare Struktur dar. Weiterhin konnten keine pathologischen Veränderungen diagnostiziert werden, alle konservierenden Füllungen waren suffizient.
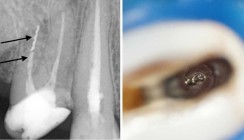
Die Einzelzahnaufnahme konnte den Verdacht auf eine insuffiziente Wurzelfüllung und eine apikale Parodontitis bestätigen. Weiterhin konnte die im mittleren Wurzeldrittel zentral gelegene Struktur als ein Instrumentenfragment befundet werden. Als Verdachtsdiagnose wurde weiterhin eine nach distal verlaufende Perforation auf Höhe des abgebrochenen Instruments gestellt. Der PA-Spalt stellte sich zirkulär verbreitert dar, und die apikale Läsion war nach distal verlagert.
Verdachtsdiagnose Zahn 15
Zustand nach Revisionsversuch mit apikaler Parodontitis. Zudem befand sich im mittleren Wurzeldrittel ein Instrumentenfragment. Zusätzlich lag der Verdacht auf eine Perforation nach distal vor.
Therapieplanung
Der Patient wurde vollständig über die klinische und röntgenologische Diagnose aufgeklärt. Folgende Therapiemöglichkeiten wurden mit dem Patienten besprochen und erläutert:
- Versuch des Zahnerhalts mit vollständiger Revisionstherapie und Aufbereitung des Kanalsystems; Entfernung des Fragments und Perforationsdeckung mittels MTA
- Entfernung des Zahns, ggf. mit Socket Preservation und späterer implantologischer Versorgung
Die Therapieabläufe wurden beschrieben und skizziert; auf Risiken und Erfolgsaussichten wurde eingegangen. Da dem Patienten von Anfang an der Zahnerhalt am Herzen lag, haben wir uns für die Weiterführung der Revisionstherapie mit Entfernung des Instruments und Deckung der Perforation entschieden.
Tab. 1: Messwerte der beiden Wurzelkanäle in der ersten Sitzung.
Therapie
Erste Sitzung
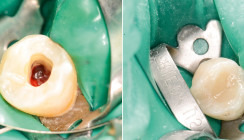
Nach Infiltrationsanästhesie (Ultracain® D-S 1:200.00, Sanofi-Aventis) wurde der Zahn mittels Kofferdams (Cranberry, Smart Dam) isoliert (Abb. 4) und mit flüssigem Kofferdam (Rubber Dam liquid, LyDenti) versiegelt. Unter Zuhilfenahme eines Dentalmikroskops (OPMI PROergo, Carl Zeiss) wurde der Zahn trepaniert, die Wattepellets und die medikamentöse Einlage entfernt. Der Wurzelkanaleingang konnte dargestellt werden, es konnten keine Risse oder Sprünge festgestellt werden. Nach initialer erwärmter Spülung mit NaOCl (5 %, lege artis, 50 Grad) und Säuberung des Wurzelkanalkavums konnte die nach distal verlaufende Perforation inkl. dem zentral liegenden abgebrochenen Instrument dargestellt werden (Abb. 5 und 6). Es erfolgte eine weitere Desinfektion und Spülung mit erwärmtem Natriumhypochlorid (5 %, lege artis, 50 Grad). Dadurch wurde das infizierte Endodont und das vorhandene Granulationsgewebe desinfiziert und entfernt. Die Säuberung des Perforationsdefekts erfolgte neben der Desinfektionslösung zusätzlich mechanisch mit sterilen überlangen Rosenbohrern (Komet). Die Blutstillung erfolgte unter Zuhilfenahme von NaOCl.
Das Instrument wurde im koronalen Anteil mittels Ultraschallinstrumenten (Redo, VDW) freigelegt. Durch den guten direkten Zugang und die Lage des Fragments musste nur sehr wenig Zahnsubstanz radikulär präpariert werden. Aufgrund der klinischen Situation haben wir uns entschieden, das Instrument mittels „Tube-Technik“ zu entfernen. Hierfür wurde eine passende Kanüle ausgewählt und individuell dem Instrument angepasst. Diese wurde dann mit einem dualhärtenden Befestigungszement (RelyX Unicem, 3M Espe) beschickt und platziert, und nach vollständiger Aushärtung konnte das Fragment schonend und vollständig entfernt werden (Abb. 7).
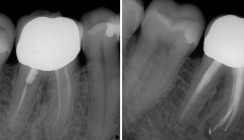
Nach Fragmententfernung konnten zwei separate Kanäle dargestellt werden, die sich im mittleren Drittel teilten (Abb. 8). Weiterhin zeigte sich, dass nur der bukkale Kanal bei der Erstbehandlung bearbeitet und gefüllt wurde. Die Sondierung erfolgte mit überlangen Sonden und MC K-Feilen 15/04 (VDW). Das Scouting wurde mit Handinstrumenten (C-Feilen ISO 08–15, VDW) durchgeführt. Zur elektronischen Längenmessung wurde das Raypex 6 (VDW) verwendet. Patency konnte nur palatinal erreicht werden. Die maschinelle Aufbereitung und Entfernung der alten Wurzelfüllung wurde mit einer RECIPROC®-Feile (R25, VDW) durchgeführt. Es erfolgte eine Röntgenmessaufnahme (Abb. 9). Tabelle 1 zeigt die Messwerte für den palatinalen sowie bukkalen Kanal.
Es folgte eine intensive Reinigung des Kanalsystems gemäß Desinfektionsprotokoll mit erwärmtem NaOCl und passiver Ultraschallaktivierung (Abb. 10). Die Kanäle und der Perforationsdefekt wurden gesäubert und getrocknet.
Die Perforation wurde mit MTA (Bio MTA, LyDenti) gedeckt. Vorher wurden die Kanaleingänge mit Teilen eines Schaumstoffpellets vor Verblockung oder Verunreinigung geschützt. Nach Aushärtung des MTAs wurden diese wieder entfernt (Abb. 11). Eine medikamentöse Einlage aus Calciumhydroxid (AH Temp, Dentsply Sirona) wurde eingebracht, die Kanaleingänge und die Perforationsdeckung erneut mit einem Schaumstoffpellet geschützt, eine Zwischenschicht Cavit (3M Espe) eingebracht und die Trepanationsöffnung adhäsiv mit Tetric Flow A2 (Ivoclar Vivadent) verschlossen. Ein erneutes Röntgenkontrollbild wurde angefertigt (Abb. 12).
Tab. 2: Messwerte der beiden Wurzelkanäle in der zweiten Sitzung.
Zweite Sitzung
Zur definitiven Wurzelfüllung war der Patient beschwerdefrei. Der Zahn war klinisch symptomlos und wies keine Lockerung mehr auf. Nach Isolierung wurden der provisorische Verschluss und die medikamentöse Einlage entfernt und die Abdichtung und definitive Aushärtung der Perforationsdeckung kontrolliert (Abb. 13). Die MTA-Abdeckung war vollständig ausgehärtet und dicht. Danach erfolgte das Apical Gauting beider Kanäle mit Handinstrumenten. Die finale maschinelle Aufbereitung wurde mit RECIPROC®-Feilen R25/R40 (VDW) durchgeführt. Tabelle 2 zeigt Werte für beide Kanäle.
Die Abschlussspülungen erfolgten nach einem festgelegten Spülprotokoll. Es erfolgte eine Wechselspülung aus NaOCl 5 % (warm, je 5 ml), darauf folgte eine einminütige Zwischenspülung mit EDTA 20 %, je 1 ml (lege artis) und erneuter NaOCl 5 % (warm)-Spülung mit passiver Ultraschallaktivierung, je 5 ml. Abschließend wurde mit Alkohol gespült und mit sterilen Papierspitzen (RECIPROC®, ISO 25/40, VDW) getrocknet.
Die Wurzelfüllung wurde nach Einpassung der Mastercones mittels warm-vertikaler Kompaktion durchgeführt. B&L Heater und Obturator; als Sealer wurde AH+ (Dentsply Sirona) verwendet. Ein Röntgenkontrollbild wurde angefertigt (Abb. 14). Die Kanäle konnten dicht und homogen gefüllt werden, palatinal ist ein apikaler Sealer-Puff erkennbar. Die Kavität wurde daraufhin mit AH Cleaner (Dentsply Sirona) gereinigt und mit einer definitiven adhäsiven Kunststofffüllung verschlossen. Nach Total Etch-Technik und Bonding mit XP Bond (Dentsply Sirona) wurden die Kunststoffe IVA Flow und Tetric EvoCeram A3 (Ivoclar Vivadent) für den definitiven Verschluss verwendet. Ein Abschlussbild wurde gemacht (Abb. 15).
Im Verlauf erfolgten in Abständen von ca. sechs Monaten weitere Röntgenkontrollaufnahmen am 12. Dezember 2016 (Abb. 16) und am 26. Juli 2017 (Abb. 17). Der Zahn war die ganze Zeit beschwerdefrei, und röntgenologisch ist im Verlauf der Kontrollaufnahmen ein deutlicher Rückgang der apikalen Läsion zu erkennen. Im weiteren Verlauf, ca. eineinhalb Jahre nach der definitiven Behandlung, wurde der Zahn mit einer vollkeramischen Krone versorgt. Es erfolgten weiterhin regelmäßige Röntgenkontrollbilder (Abb. 18). Die letzte radiologische Kontrolle erfolgte 2021 (Abb. 19). In den Verlaufskontrollen zeigt sich eine stabile Situation, mit einer Ausheilung der apikalen Parodontitis, jedoch mit leicht verbreitertem PA-Spalt an der palatinalen Wurzelspitze. Der Sealer-Puff wurde teilweise resorbiert. Der Perforationsdefekt ist vollständig ausgeheilt und der Zahn symptomlos.
Epikrise
Die Hauptursachen einer Revisionstherapie können sehr unterschiedliche Genesen haben. Bedingt durch komplexe anatomische Strukturen im Kanalsystem, verfahrensbedingte Faktoren bis hin zu iatrogenen Missgeschicken.1,2 Das Therapieziel jeder Reinfektion besteht in der ausreichenden Desinfektion, Aufbereitung und Füllung von nicht oder zu gering bearbeiteten Kanalanteilen bzw. nicht dargestellten Kanälen bis zur vollständigen Erneuerung insuffizienter Füllungen.3
Ähnliche Therapieziele gelten auch für Perforationen, bei denen die Besonderheit darin besteht, dass man die ursprüngliche Wurzelintegrität durch einen biokompatiblen und bakteriendichten Verschluss erreichen muss.4 Hierbei sind die Anforderungen an die zu verwendenden Materialien hoch. Sie müssen u. a. dimensionsstabil, in einem feuchten Milieu anwendbar und biokompatibel sein.5 In der Vergangenheit wurden Glasionomerzemente oder calciumbasierte Zemente verwendet. Neuere Materialien bestehen meistens aus Mineral-Trioxid-Aggregat (MTA) oder Biokeramiken, diese zeichnen sich durch sehr gute Biokompatibilität, Bakteriendichtigkeit und einen hohen basischen pH-Wert aus.6 Erfolgswahrscheinlichkeiten von Perforationsdeckungen belaufen sich laut Studien zwischen 72 und 90 Prozent.7 Wichtige Erfolgsfaktoren sind die Lokalisation, die Größe, das Infektionsgeschehen und der Zeitpunkt der Entstehung. Wenn man in diesem klinischen Fall diese Faktoren einteilt, könnte man ausgehend von der Annahme, dass sowohl die Perforation als auch die Instrumentenfraktur nur einige Tage vor der Erstbehandlung produziert wurden, die Kontaminationszeit mit der extraradikulären Umgebung als eher kurz einschätzen. Weiterhin war die Perforation gut zugänglich und im krestalen Anteil lokalisiert. Die Größe und das Ausmaß im Durchmesser von ca. 0,3 bis 0,4 mm war für eine dichte Deckung gut zu therapieren und somit für den Zahnerhalt positiv einzustufen.8 Die Hintergründe, dass Instrumente während der Wurzelkanalaufbereitung frakturieren, können auch sehr unterschiedliche Gründe haben.9 Die häufigsten Ursachen liegen wohl in den anatomischen Gegebenheiten der jeweiligen Zahnanatomie (z. B. starke Krümmungen), instrumentenbedingte Faktoren (z. B. Ermüdungs- und Torsionsbrüche) oder iatrogene Behandlungskomplikationen. Für die Entfernung von Fragmenten gibt es unterschiedliche Techniken. So findet man in der Literatur unter anderem folgende Techniken:10 Stufenplattform-, Bypass-, ultraschallaktivierte, Tube- oder Lasso-Technik.
Je nach Lokalisation, Instrumentenart, Legierung und Größe muss individuell die passende Technik gewählt werden. Hierzu gibt es keine starren Leitlinien, und die verwendete Entfernungstechnik hängt häufig von der individuellen Präferenz des jeweiligen Behandlers ab.11
Im beschriebenen klinischen Fall kam die Tube-Technik zum Einsatz, da es einen geraden Zugang zum Fragment gab.12 Dieses lag im mittleren Wurzeldrittel, zentral in einem ovalen Kanalsystem, das sich erst im späteren Verlauf teilte. Durch diese Technik konnte zirkulär Zahnhartsubstanz geschont und erhalten werden. Es wurde auch vermieden, dass es durch Verwendung anderer Techniken zu einer ungewollten Bearbeitung oder Stufenbildung im weiteren Kanalverlauf hätte kommen können. Revisionsbehandlungen, Perforationsdeckungen und Fragmententfernungen stellen hohe Herausforderungen in endodontischen Behandlungen dar. Dies bezieht sich insbesondere auf die zugrunde liegenden anatomischen Gegebenheiten, das fachliche Wissen des Behandlers, dem Einsatz von optischen Hilfsmitteln (OPMI) und der Verwendung der richtigen Materialien und Instrumente. Unter Berücksichtigung dieser Voraussetzungen lassen sich vorhersehbare Ergebnisse mit guten Langzeiterfolgen erzielen.13,14 Eine regelmäßige radiologische Kontrolle sollte aber immer erfolgen.
Im vorliegenden Fall hatte es radiologisch den Anschein, dass die apikale Parodontitis eher an der palatinalen Wurzel lokalisiert war. Hier wäre eine DVT-Aufnahme zur Beurteilung hilfreich gewesen, es wurde aber aufgrund der „Strahlendosis-Nutzen-Abwägung“ auf solch ein Bild verzichtet, da auch die weiteren Behandlungsschritte komplikationslos verliefen. Der apikale SealerPuff an der palatinalen Wurzel kann die Ursache dafür sein, dass im Verlauf der Röntgenkontrollaufnahmen der PA-Spalt leicht verbreitert erscheint. Da aber eine scharfe Begrenzung zu sehen ist und der Zahn sich symptomlos darstellt, kann man von einer vollständigen Ausheilung der apikalen Parodontitis ausgehen.
Die weiteren Röntgenkontrollaufnahmen innerhalb der letzten fünf Jahre zeigten eine stabile radiologische Situation. Auch die Perforationsdeckung zeigt im Verlauf keine radiologische Veränderung, die auf eine Reinfektion schließen lassen könnte. Auch der Zahn zeigte in diesem Zeitraum keinen klinischen Befund. Abschließend kann man davon ausgehen, dass die Behandlung als Therapieerfolg – im Sinne des Zahnerhalts – gewertet werden kann. Ein regelmäßiger Recall mit klinischer und radiologischer Beurteilung sollte aber weiterhin erfolgen.
Dieser Beitrag ist unter dem Originaltitel „Therapie eines Oberkieferprämolaren trotz Instrumentenbruch“ im Endodontie Journal erschienen.