Implantologie 23.04.2026
Update Laseranwendungen in der Zahnheilkunde – Teil 1
share
Viele Meinungsbildner waren überzeugt, dass Laseranwendungen sich schnell und flächendeckend durchsetzen würden – ähnlich wie die orale Implantologie – und bald in fast jeder Zahnarztpraxis ein Lasergerät stehen würde. Rückblickend, gut zwei Jahrzehnte später, zeigt sich jedoch: Diese Prognose hat sich nicht erfüllt.
Vielmehr muss man feststellen, dass das Thema „Laserzahnheilkunde“ offenbar noch immer nicht zum zahnärztlichen Allgemeingut geworden ist; ihm haftet nach wie vor ein „Hauch der Exotik“ – oder, je nach Betrachtungsweise, auch ein „Hauch des Unseriösen“ – an. Ein Grund für diese Entwicklung mag sein, dass es sich Zahnmediziner – im Gegensatz zu den augen- und hautärztlichen Kollegen – nie leicht gemacht haben, monochromatisches Licht in ihre Therapieschemata zu integrieren. Der schleichende Wegfall zahlreicher Laser-Hersteller und Anbieter tut ein Übriges dazu, dass es, wie bereits erwähnt, ruhig um das Thema „Laseranwendungen in der Zahnheilkunde“ geworden ist. Teil 1 unseres Laser-Updates beschäftigt sich mit den in der Laserzahnheilkunde eingesetzten Wellenlängen und den Grundlagen.
Ein kurzer Rückblick
Auch wenn die „eigentliche“ Geschichte der Laserzahnheilkunde erst 1992 ff. mit den Arbeiten von Myers und Myers und einer von ihnen besonders forcierten Wellenlänge (Nd:YAG) begann, muss man – um der Komplexität des Themas gerecht zu werden – einige Jahrzehnte zurückschauen: Wenige Jahre nachdem der Laser durch Maiman verwirklicht worden war, begannen auch Zahnmediziner – vornehmlich im asiatischen Raum – sich für diese neue Technik zu interessieren, die damals einen wahren „Hype“ ausgelöst hatte.
Die ersten Erfahrungen mit monochromatischem Licht in der Zahnmedizin waren jedoch wenig erfolgreich. Nachdem die Yamamoto-Gruppe Ende der Sechziger- jahre enttäuscht das Gebiet der Laserzahnheilkunde, mit dem alleinigen Fokus auf die Präparation von Zahnhartsubstanz, für die zu jenem Zeitpunkt keine geeigneten Wellenlängen zur Verfügung standen, aufgegeben hatte, herrschte dann erst einmal fast ein Vierteljahrhundert „Funkstille“ auf dem Gebiet der Laserzahnheilkunde. Lediglich die Kieferchirurgen setzten den aus der Allgemeinen Chirurgie bekannten CO2-Laser vereinzelt ein.
Dann jedoch setzte gut zwei Jahrzehnte später, vornehmlich aufgrund der bereits erwähnten Aktivitäten aus dem nordamerikanischen Raum, die Renaissance des Lasers in der Zahnmedizin ein. Trotz einer unglaublichen Euphorie, die die Präsentation der damals verfügbaren Wellenlängen auslöste, wurden auch kritische Stimmen laut, die vor allem die mäßig bis schlechte wissenschaftliche Absicherung bemängelten – und tatsächlich: Noch Anfang der Neunzigerjahre des zurückliegenden Jahrhunderts waren rein empirisch gewonnene Aussagen oft das Einzige, worauf interessierte Laseranwender zurückgreifen konnten. Heute, drei Jahrzehnte später, kann indes auf eine Vielzahl wissenschaftlich fundierter Daten für eine große Anzahl von Laserwellenlängen, die in der Zahnmedizin eingesetzt werden können, zurückgegriffen werden.
Erkenntnisse
Das Fazit von drei Jahrzehnten Laserzahnheilkunde lautet somit: In wenigen Bereichen der Zahnheilkunde hat sich in den letzten Jahren so vieles bewegt wie auf dem Gebiet der Laserzahnheilkunde. Hierbei hat sich auch ein Konsens gebildet: Nahezu alle Autoren betonen, dass es den Hardlaser für die zahnmedizinische Chirurgie schlechthin nicht gibt; vielmehr haben sich einzelne Systeme für bestimmte Anwendungen besonders empfohlen.
Bilder zu weiteren Aufnahmen gibts auf ZWP online.
Einsatz von Lasern in der Zahnheilkunde – relevante Wellenlängen
Folgende Wellenlängen werden für den Einsatz in der Zahnheilkunde als geeignet beschrieben:
1. Erbium:YAG-Laser
Der Gedanke, Zahnhartsubstanz ohne rotierende Instrumente bearbeiten zu können, ist ein lang gehegter Traum in der Zahnheilkunde. Bereits Ende der Sechsziger- und Anfang der Achtzigerjahre wurden vornehmlich im asiatischen Raum Versuche unternommen, mittels Laser Kavitäten in Zähne zu präparieren oder Karies zu exkavieren. Doch die Gruppe um Yamamoto gab diese Versuche enttäuscht auf und kam zum Schluss, dass eine Zahnhartsubstanzbearbeitung mit den damals verfügbaren Lasersystemen nicht möglich ist. Der Durchbruch erfolgte erst Mitte der Achtzigerjahre, als es dem deutschen Forscherteam Keller und Hibst gelang, den Erbium:YAG-Laser zu etablieren.4
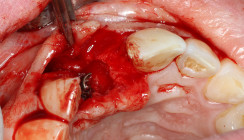
Er ist bis dato der einzige Laser, der wissenschaftlich abgesichert und als geeignet bezeichnet werden kann, Zahnhartsubstanz bearbeiten zu können. In die Zahnhartsubstanz werden durch das Erbium:YAG-Laserlicht kleine Defekte „geschossen“, die für eine retentiv verankerte Restauration optimale Haftbedingungen bieten. Vornehmlich den Arbeiten von Sculean und Schwarz ist es zu verdanken, dass der Er:YAG-Laser in den letzten Jahren eine wesentliche Indikationsausweitung erfahren hat: Beide Autoren berichten übereinstimmend über den Einsatz dieser Wellenlänge in der Parodontologie; neben einer signifikanten Verbesserung der klinischen Parameter konnten sie auch über ein Reattachment berichten.2, 5, 12
2. Er,Cr:YSGG-Laser
Diese Wellenlänge, auch als „Waterlase“ bekannt, ähnelt nicht nur in der Wellenlänge, sondern auch im Indikationsspektrum dem Er:YAG-Laser.2
Eine Besonderheit ist allerdings das „sogenannte kinetische Prinzip“, welches die Befürworter dieses Systems propagieren: Durch kinetische Energie aktiviertes (beschleunigtes) Wasser wird für die besonders schonende Vorgehensweise bei der Laserschnittführung verantwortlich gemacht. Zeichen von Destruktionen, wie sie bei rotierenden Instrumenten bei der Bearbeitung von Knochen typisch wären, sollen bei Verwendung von Lasern dieser Wellenlänge deutlich geringer ausfallen bzw. fehlen.
3. CO2-/Gaslaser
Gas- bzw. CO2-Laser sind die am längsten auf dem Markt vertretenen Laser und werden seit Ende der Achtzigerjahre in der Zahnheilkunde eingesetzt. Sie emittieren Laserlicht der Wellenlänge 10,6 µm und absorbieren außerordentlich gut auf Wasser, was ihre gute „Schneidewirkung“ in intraoralen (wasserhaltigen) Geweben erklärt.
Das Laserlicht wird über einen Spiegelgelenkarm oder eine Hohlfaser zum Zielort geleitet. Viele Autoren betonen das hohe Maß an Blutungsarmut beim Schneiden mit einem Gaslaser. Es können nahezu alle chirurgischen Schnittführungen in der Zahn-, Mund- und Kieferheilkunde mit einem CO2-Laser durchgeführt werden.
Gaslaser der neuesten Generation werden zudem ansatzweise in der Zahnhartsubstanzbearbeitung eingesetzt (kariöse Zahnhartsubstanz hat ein anderes Absorptionsverhalten als gesunde). Dies soll durch die Möglichkeit des „Superpulses“ (Hochpulsgeräte der zweiten Generation, zumeist mit einem Scanner verwendet) ermöglicht werden.1 Für CO2-Laser der ersten Generation gilt nach wie vor: Zahnhartsubstanzbearbeitung ist kontraindiziert. Deppe und Kollegen konnten über den Einsatz des CO2-Lasers in der Therapie der Periimplantitis berichten; über diesen sehr erfolgreichen Einsatz liegt auch eine Fünf-jahresstudie vor.1
4. Nd:YAG-Laser
Aus dem nordamerikanischen Raum wurden Anfang der Neunzigerjahre vor allem von Myers und Myers die Neodym-Laser (Nd:YAG) propagiert. Ihren Haupteinsatz finden sie in der Parodontologie und der Endodontie.1
Die damals angegebenen Forderungen nach Veränderung der Zahnzementoberflächen im Rahmen einer PA-Behandlung im Sinne einer „Laserkürettage“ wurden zwischenzeitlich zurückgenommen: Das Dehydrieren und Ablösen von Konkrementen mittels dieses gepulsten Lasers ist oftmals mit einer starken Temperaturerhöhung verbunden und kann zu Schäden der Pulpa sowie der periodontalen Stützgewebe führen.
Romanos und Nentwig stellen in aktuellen Studien vielmehr die keimabtötende Wirkung bei Applikation von Nd:YAG-Licht geringer Leistungen hervor. Vor allem der Aachener Gruppe um Gutknecht sind wissenschaftlich abgesicherte Daten über die Verwendung des Nd:YAG-Lasers in der Endodontie zu verdanken. Gutknecht und Mitarbeiter haben in aufwendigen Studien nach intrakanalärer Nd:YAG-Laserbestrahlung eine „Verglasung“ der Kanalinnenwände marktoter Zähne festgestellt, welche zur Keimreduktion beiträgt und Seitenkanälchen verschließt – also die Erfolgsaussicht endodontischer Maßnahmen deutlich erhöht.
Da die Glasfaser, die das Laserlicht an den Zielort leitet, spröde ist, besteht die Gefahr des Faserabbruchs. Eine laser- endodontische Maßnahme (Kanaldekontamination) setzt deshalb ein streng einzuhaltendes Aufbereitungsprozedere nach der IAF-MAF- und FF-Technik voraus. Zähne mit radiologisch nachgewiesener abnormer Morphologie sind deshalb für die Laserendodontie kontraindiziert.14
Als weitere Einsatzmöglichkeit des Nd:YAG-Lasers wird die Konditionierung des Zahnschmelzes vor Fissurenversiegelung angegeben. Dabei wird zur Erzeugung höherer Absorption ein Verstärkerlack aufgetragen. Nd:YAG-Laser der neuesten Generation sind technisch so verbessert worden, dass deren Einsatz auch in der „kleinen“ zahnärztlichen Chirurgie erfolgreich durchgeführt werden kann.1
5. Diodenlaser
Diodenlaser sind seit Mitte der Neunzigerjahre auf dem Dentalmarkt erhältlich; sie bringen einige besondere materialspezifische Eigenschaften ein, die ihren Einsatz in der Zahnmedizin interessant machen.2, 8, 9, 11, 15, 16 Wegen ihrer geringen Abmessungen beanspruchen die Geräte wenig Platz. Die Erzeugung des Laserlichts erfolgt direkt durch kohärente Kopplung nach Anlegen elektrischer Energie am Halbleiter.
Da bei diesem Lasertyp Strom direkt in Laserlicht umgewandelt werden kann („Injektionslaser“), wird ihm weltweit große Beachtung geschenkt. Weltweit liegt die Produktionszahl bei ca. 40 Millionen Stück jährlich.
Einige auf dem Markt befindliche Diodenlaser können leistungsmäßig so geregelt werden, dass diese auch als Softlaser eingesetzt werden können. Keimbesiedelte Oberflächen – wie sie dem Therapeuten gerade bei Periimplantitis und der Parodontitis marginalis Schwierigkeiten bereiten – können mit Diodenlasern bestrahlt und damit dekontaminiert werden.3, 5, 10, 13, 14
Durch einen photothermischen Diodenlaser-Effekt werden die Keime abgetötet. Leistung und Applikationsdauer des Laserlichts werden so gewählt, dass es nicht zu thermischen Schäden an Pulpa, Knochen oder Hartsubstanz kommt.
6. Mehrwellenlängenlaser
Die Erkenntnis, dass jede Wellenlänge ihre spezifischen Indikationen hat, führte zur Entwicklung von Geräten mit mehreren (zumeist zwei) Wellenlängen. Damit wurden Geräte mit möglichst breitem Einsatzspektrum geschaffen.
Non-Kontakt-Methode vs. Kontakt-Methode
Zu den typischen Applikationstechniken in der Chirurgie zählt die Non-Kontakt-Methode, also der berührungslose Ansatz, bei dem die Laserstrahlung über Strahlführungssysteme zum Operationsfeld transportiert wird. Hierfür werden entweder Spiegelgelenkarme (CO2- oder Erbiumlaser) oder Lichtleitfasern (Nd:YAG- und Diodenlaser) verwendet. Letztere erlauben eine flexi-blere Anwendung und können aufgrund ihres geringen Faserdurchmessers (im Bereich von 0,2 bis 0,6 mm) auch endodontisch eingesetzt werden.
Am Ende der Strahlführungssysteme können zudem optische Endgeräte wie Fokussierhandstücke, Mikromanipulatoren (bei Verwendung von OP-Mikroskopen/Spaltlampen) oder Endoskopkoppler angeschlossen werden. Nicht immer braucht es jedoch ein solch aufwendiges technisches Equipment.
Bei der Kontakt-Methode wird das zu resezierende oder zu schneidende Gewebe lediglich in direkten Kontakt mit dem Faserende des Lichtleiters gebracht. Man spricht hier auch von der sogenannten „bar fiber“-Technik, bei der das in Hitze umgewandelte Laserlicht an der Faserspitze das Gewebe regelrecht verdampft und eine homogene Karbonisationszone als scharf begrenzte Schnittkante zurücklässt.27 Wichtig hierbei ist die Schwärzung des Faserendes durch anhaftende Verbrennungsrückstände (Karbonisate), deren Erhitzung letztlich den Schneideeffekt bewirkt. Durch Abtrennen der Faserspitze mit einem Keramikmesser kann jederzeit zur Non-Kontakt-Methode gewechselt werden, z. B. zur oberflächlichen Koagulation.
Transkutane und interstitielle Laserbehandlung
Ziel einer transkutanen Laserbehandlung ist es, den Lasereffekt erst in der Tiefe des Gewebes zu erzeugen, während die Hautoberfläche gleichzeitig vor einer Schädigung geschützt wird. Dies erreicht man sehr einfach, indem man durch einen blasenfreien Eiswürfel hindurchstrahlt. Positiver Nebeneffekt ist hierbei eine schmerzreduzierende Wirkung durch die Kälteeinwirkung im Bereich der Schmerzrezeptoren der Haut.
Im Gegensatz hierzu wird bei der interstitiellen Laserbehandlung der Lichtleiter direkt in das zu behandelnde Gewebe punktiert, sodass eine eng begrenzte lokale Wirkung im Körperinneren erzielt werden kann. Bei relativ oberflächlich gelegenen Läsionen, z. B. größeren blutgefüllten Gefäßanomalien, erreicht man durch die sogenannte Kompressionsmethode bessere Therapieerfolge: Hierbei wird durch aufgelegte Glasfenster oder andere Hilfsmittel das Gewebe derart komprimiert, dass Flüssigkeiten (Blut) aus dem Applikationsbereich herausgedrückt werden und so die Einwirktiefe deutlich vergrößert werden kann.27
Teil 2 des Beitrags können Sie im IJ Implantologie Journal 4/26 lesen.