Implantologie 07.10.2020
Alveolenmanagement: Die Anwendung von autogenem Dentin
share
Alveolenmanagement mit histologischer Aufbereitung
Alveolarkammerhaltende Maßnahmen mit den bislang bekannten Knochenersatzmaterialien (autogen, allogen, xenogen, phykogen und alloplastisch) und ihren unterschiedlichen Potenzialen begleiten uns im täglichen Umgang, um knöcherne Regenerationen für die anschließende Implantatinsertion positiv zu beeinflussen. Die folgenden Fallberichte sollen aus der Sicht eines Praktikers aktuelle und alternative Methoden im Alveolenmanagement, unterstützt durch die histologischen Aufbereitungen, darstellen.
Um funktionelle und ästhetische Implantatversorgungen zu ermöglichen, soll der Einbruch des Alveolenfachs mithilfe der Ridge Preservation verhindert werden. In der Literatur sind Untersuchungen zu horizontalen und vertikalen Dimensionsveränderungen nach Zahnextraktionen ausführlich beschrieben.1–3 Die grundsätzliche Strategie des Alveolenmanagements nach Zahnextraktionen besteht dabei im Volumenerhalt des Zahnfachs, um größere Resorptionen zu verhindern.4,5
Unterschiedliche Techniken mit dem Ziel, das Volumen der Alveolen nach Zahnentfernungen weitestgehend zu erhalten, sind vielfältig veröffentlicht worden. Neben den chirurgischen Protokollen (Lappenbildung mit Wundverschluss oder lappenfreie Interventionen mit bewusster Exposition des Augmentats zur Mundhöhle) sind ebenfalls zahlreiche Publikationen über die verschiedenen Möglichkeiten der Anwendung von Knochenersatzmaterialien beschrieben worden. Bei den verwendeten Augmentationsmaterialien differenziert man zwischen autogenen, allogenen, xenogenen, phykogenen und auch alloplastischen Materialien.6,7
Weiterhin kann zwischen den Parametern Einheilzeit (wenige Wochen bis hin zu Monaten), Verschlusstechnik (ohne, Weichgewebstransplantat, Membranen etc.) sowie dem Zustand der Alveolen nach der Zahnentfernung (intakt oder kompromittiert) unterschieden werden, um die Entscheidungsfindung in Bezug auf den gewünschten therapeutischen Ansatz zu ermöglichen und zu unterstützen. Oftmals wird neben der Verbesserung der Hartgewebs- auch eine Optimierung der Weichgewebssituation angestrebt. Einige Autoren beschreiben den alleinigen Verschluss der Alveole im Sinne einer GBR ohne weitere Biomaterialien oder Transplantate.
Histologische Untersuchungen an Biopsaten von Patienten nach Anwendung von autogenem Dentin gibt es bisher nur wenige. Eine vergleichbare Osteogenese zur Anwendung von xenogenem Knochenersatzmaterial wurde nach Applikation von demineralisiertem Dentin bei Ridge Preservation beobachtet.8 Cardarapoli et al. verwendeten Dentin- und Zementgranula bei kieferkammerhaltenden Maßnahmen und fanden histologisch eine Knochenneubildung um Dentinpartikel.9 Ähnliche Ergebnisse beschrieben auch die Untersuchungen der Arbeitsgruppen von Kim et al. 2010 sowie Um et al. 2019.10–12
Patienteneigene, zermahlene Zähne (autogenes Dentin) als Augmentat zu verwenden, um einer Volumenveränderung der Alveole entgegenzuwirken und Knochen zu regenerieren, ist eine bereits etablierte Vorgehensweise. Sie wurde bereits mehrfach in der Literatur beschrieben. Grundlegende Informationen hierzu lieferten die Untersuchungen aus den Arbeitsgruppen Nampo et al., Bindermann et. al und Schwarz et al., während tierexperimentelle Untersuchungen bereits in den 90er-Jahren des letzten Jahrhunderts veröffentlicht wurden.8,13–15 Dentin ähnelt in seiner Zusammensetzung stark dem Knochen: 70 Prozent sind anorganische Komponenten, 20 Prozent organische Bestandteile, die restlichen 10 Prozent hauptsächlich Wasser. Vor allem Hydroxylapatit und Kollagen sind hier als strukturelle wichtige Elemente zu nennen. Zusätzlich beinhaltet Dentin einige Wachstumsfaktoren, von denen exemplarisch das BMP-2 (bone morphogenetic protein 2) und das TGF-β (transforming growth factor b) genannt seien, die für die Knochenbildung eine signifikante Rolle spielen.
Aus der bereits zuvor zitierten Arbeit von Bindermann et al.14 resultierte des Weiteren auch ein heute kommerziell erwerbliches Medizinprodukt, dessen Eigenschaften im Folgenden näher beschrieben werden sollen: Mithilfe des sogenannten Smart Dentin Grinders (KometaBio, Vertrieb in Deutschland durch Champions Implants) können die zuvor extrahierten Zähne innerhalb von nur drei Sekunden zerkleinert und im Anschluss sortiert werden (Abb. 1).
Zuvor müssen die Zähne von Zahnschmelz, Füllungs- und Guttapercharesten, Kariesläsionen sowie anderen restaurativen Materialien und erworbenen Auflagerungen wie Konkrementen befreit werden, um eine akzidentelle Fremdkörperreaktion zu vermeiden. Auch Weichgewebsreste sollten sorgfältig von den Zahnoberflächen entfernt werden. Eine anschließende Trocknung wird empfohlen, um ideale Voraussetzungen für ein suffizientes Ergebnis zu generieren.
Es sei der Hinweis gestattet, dass es sich nicht um demineralisiertes Zahnhartgewebe handelt. Das Gerät arbeitet analog dem Prinzip der Kaffeemühle und partikuliert den Zahn im ersten Schritt innerhalb von nur drei Sekunden. Ein durchdachtes System mit Auffangkammern (Einmalprodukt, KometaBio) ermöglicht durch Vibrationen die Herstellung von Dentinpartikeln in der Größe von 250 bis 1.200 Mikrometer. Diese Korngrößen scheinen in besonderem Maße für die Knochenregeneration geeignet zu sein. Größere Partikel verbleiben in der Hauptkammer und können wiederholt zermahlen werden, um die gewünschte Partikelgröße zu erreichen. Ist die Zerkleinerung zufriedenstellend abgeschlossen, schließt sich die chemische Reinigung der partikulierten Zähne an. Zwei Abschnitte gliedern diesen 13-minütigen Prozess: In einem Dappenglas wird die Partikelmasse für zehn Minuten mit einer Lösung aus Natriumhydroxid und 20 Prozent Alkohol behandelt. Auf eine vollständige Abdeckung ist zu achten. Im Anschluss wird die Reinigungsflüssigkeit mit einem sterilen Tupfer aufgesogen und das Dappenglas anschließend mit einer phosphatgepufferten Kochsalzlösung versetzt. Abschließend wird nach einer Einwirkzeit von drei Minuten erneut der Flüssigkeitsüberstand mit einem sterilen Tupfer aufgenommen. Die Dentinpartikel sind nun bereit zur Transplantation nach dem Protokoll der Arbeitsgruppe Bindermann et al.14
Der Einsatz von A-PRF- und i-PRF-Produkten beschreibt das Konzept der antikoagulanzienfreien, leukozytenenthaltenden Thrombozytenkonzentrate, die in einer hochpolymerisierten und dichten Fibrinmatrix hergestellt werden.16–18
Dem Patienten wird venöses Eigenblut mithilfe eines Venensets in speziellen Vacuetten (mectron Deutschland) entnommen. Durch spezifische Zentrifugationskonzepte („Low Speed Centrifugation Concept“) werden A-PRF- und i-PRF-Konzentrate gewonnen (Abb. 2) – (Zentrifuge: mectron Deutschland).
Um A-PRF-Plugs herzustellen, wird das venöse Blut mit 1.300 Umdrehungen pro Minute 14 Minuten lang zentrifugiert. Im Anschluss ruhen die Zentrifugate drei bis fünf Minuten in einer senkrechten Position, um ein hohes Maß an Polymerisation des Fibrins zu gewährleisten. Nach der Entnahme der Fibrinclots können diese in einer speziellen PRF-Box (mectron Deutschland) zu einer Membran oder zu einem Plug weiterverarbeitet werden.15
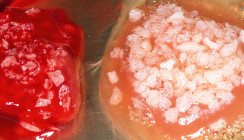
Um injektionsfähige, flüssige i-PRF-Zubereitungen herzustellen, werden spezielle Vacuetten mit einem abweichenden Zentrifugationsprotokoll eingesetzt (700 Umdrehungen pro Minute, bei Frauen eine dreiminütige und bei Männern eine vierminütige Zentrifugationszeit, die dem unterschiedlichen Hämatokrit-Anteil geschuldet ist). Dieses kann unter anderem zur Herstellung von „Sticky Bone/Sticky Tooth“ dienen, der von vielen Praktikern aufgrund seiner Handhabungsvorteile gegenüber einzelnen Granula favorisiert wird (Abb. 3). Die Protokolle zur Herstellung dieser Blutkonzentrate erfahren eine häufige Aktualisierung und Weiterentwicklung.
Ein weiteres Material, das sich klinisch als sehr praktikabel in der Anwendung sowie im Ergebnis für das Aveolenmanagement bewiesen hat, ist Calciumsulfat. Als osteokonduktive, hoch biokompatible Matrix wird es bereits seit über 100 Jahren zur Knochenregeneration erfolgreich eingesetzt und nachuntersucht. In dieser Falldarstellung wurde mit einem reinen biphasischen Calciumsulfat gearbeitet, das durch eine physiologische Kochsalzlösung aktiviert wird. Es präsentierte sich als injizierbare Paste unkompliziert und gut in der praktischen Anwendung. Calciumsulfat resorbiert schnell, sodass der zeitliche Faktor hier in der Ridge Preservation als vorteilhafter Aspekt für den Patienten gesehen werden kann.19
Im folgenden Abschnitt, wird das Alveolenmanagement in vier verschiedenen Fällen mit den oben genannten Materialien im Detail dargestellt.
Material und Methoden
Es sollen vier klinische Fälle vorgestellt werden, in denen
- autogenes Dentin (zermahlenes Dentin) + i-PRF + Mem-Lok RCM Membran,
- autogenes Dentin (zermahlenes Dentin) + i-PRF + autogener Punch,
- autogenes Dentin (zermahlenes Dentin) + biphasisches Calciumsulfat (3D Bond, Regedent) + Mem-Lok RCM Membran und
- mit A-PRF-Plugs + Mem-Lok RCM Membran
nach der Entfernung von Zähnen in die verbliebenen Alveolen eingebracht wurde.
Zum Zeitpunkt der Implantation wurden unter Zuhilfenahme eines Trepans Bohrkerne entnommen, um sie der histologischen Aufbereitung und Untersuchung zuzuführen. Die bei den Patienten entnommenen Biopsate wurden nach standardisierten histologischen Protokollen aufgearbeitet. Nach Formalinfixierung und Entkalkung in EDTA erfolgte eine Einbettung in Paraffin und Anfertigung von Serienschnitten, von denen ausgewählte mit Hämatoxylin-Eosin (HE) gefärbt und mikroskopisch befundet wurden.
In drei Fällen wurden die Alveolen mit einer Mem-Lok RCM Membran (BioHorizons) – eine bovine, kreuzvernetzte Membran, die hauptsächlich aus Kollagen Typ 1-Fasern besteht und aus der Achillesferse gewonnen wird – abgedeckt. Die Membranen exponierten offen zur Mundhöhle. In einem Fall wurde das Autograft mit einem autogenen Weichgewebstransplantat im Sinne eines sogenannten Punches abgedeckt.
Fall 1 (SP mit autogenem Dentin + i-PRF + Memlock RCM Membran)
Eine anamnestisch unauffällige 28-jährige Patientin wurde mit einem nicht erhaltungswürdigen Zahn 24 aufgrund einer Fraktur vorstellig. Auf Wunsch der Patientin erfolgte eine konsekutive Implantation in der Region 24 nach einer zuvor durchgeführten Ridge Preservation unter Zuhilfenahme von autogenem Dentin und i-PRF.
Es wurde mit dieser Maßnahme eine störungsfreie, unkomplizierte und für die Patientin wenig belastende, annähernde Wiederherstellung der Kieferkammkontur erwartet. Nach einer atraumatischen Extraktion offenbarte sich die folgende klinische Situation (Abb. 4).
Es zeigte sich ein deutliches Hart- und Weichgewebsdefizit, ein Verlust von „Bundle Bone“ bzw. der bukkalen Lamelle nach vestibulär, sodass hier eine alternative Technik des Alveolenmanagements, z. B. mithilfe der SocketShield-Technik nicht ideal durchzuführen gewesen ist. Um eine entsprechende Regeneration des Knochens zu ermöglichen, wurde autogenes Dentin (der extrahierte Zahn 24 wurde gemäß der in der Einleitung beschriebenen KometaBio-Methodik mit dem Smart Dentin Grinder partikuliert), mit i-PRF versetzt und zum sogenannten „Sticky Tooth“ geformt (Abb. 3). Abgedeckt wurde die Wunde mit einer resorbierbaren bovinen Kollagenmembran (Mem-Lok RCM, BioHorizons; Abb. 5 und 6).
Auf eine saubere Applikation der Membran nach vestibulär wurde geachtet.
Anschließend erfolgte die provisorische Versorgung mittels einer adhäsiv befestigten Marylandbrücke an den Nachbarzähnen, um Druck und Zug zu minimieren, die die Alveolenheilung negativ hätten beeinflussen können (Abb. 7–9). Um ein ausreichendes voluminöses Gewebe nach vestibulär zu generieren, wurde zusätzlich noch eine Weichgewebsverdickung mit einem palatinal gestielten Bindegewebstransplantat durchgeführt. Nach nahezu vollständiger Ausheilung der Regio 24 mit anschließender Ausformung des Emergenzprofils, unter Zuhilfenahme einer provisorischen Krone, wird die klinische Situation mit entsprechendem Emergenzprofil vor Eingliederung der definitiven Lithiumdisilikatkrone dargestellt (Abb. 10).
Ein vor der Implantation entnommener Bohrkern mittels eines Trepanbohrers Ø 3,3 mm wurde der histologischen Aufbereitung zugeführt. Die histologische Untersuchung ergab den Nachweis neu gebildeter Spongiosabälkchen aus Faserknochen mit stellenweise beginnendem Umbau in reifen Lamellenknochen innerhalb eines lockeren, gefäßreichen Bindegewebes. Fokal waren in die Bälkchen Dentinfragmente eingebettet (Abb. 11 und 12).
Fall 2 (SP mit autogenem Dentin + i-PRF + Punch)
Einer 50-jährigen, anamnestisch unauffälligen Patientin mit fortgeschrittener Parodontitis wurde aus parodontalen Gründen der Zahn 24 (Furkationsbefall und vertikale Beweglichkeit) extrahiert. Nach atraumatischer Entfernung des Zahns erfolgte ein nahezu identisches Protokoll der Ridge Preservation wie im zuvor beschriebenen Fall. Nach der Aufbereitung des extrahierten Zahns (KometaBio-Methodik, autogenes Dentin) erfolgte die Herstellung eines i-PRF-Konzentrats aus venösem Eigenblut. Folgend wurden die Dentinpartikel mit dem flüssigen PRF vermengt, sodass das Augmentat im Sinne einer formbaren „Sticky Tooth“-Masse in die Alveole eingebracht werden konnte (Abb. 3). Anders als in Fall 1 wurde die Region nun mit einem Weichgewebetransplantat vom Gaumen im Sinne eines Punches abgedeckt und bewusst auf die Anwendung von nicht autologen Materialien verzichtet. Nach einer siebenmonatigen Einheilzeit erfolgte die Probeentnahme mittels eines 3,3 mm breiten Trepanbohrers und die konsekutive Implantatbettaufbereitung für die Implantation Regio 24 unter Zuhilfenahme einer hydrodynamischen Sinusbodenelevationstechnik mit Applikation eines thermoreversiblen Poloxamers als „Spaceholder“ (Abb. 13–15).
Die histologische Untersuchung ergab das Vorliegen breiter Spongiosabälkchen aus zellreichem Lamellenknochen mit stellenweise eingebetteten Resten aus Faserknochen sowie Osteoblastensäumen und einigen Osteoklasten innerhalb eines lockeren, gefäßreichen Bindegewebes. Fokal waren Dentingranula unterschiedlicher Größe mit perigranulärer Osteogenese nachweisbar, daneben auch kleinere Dentinfragmente ohne noch erkennbare Knochenneubildung (Abb. 16 und 17).
Fall 3 (SP mit autogenem Dentin + CaS + Mem-Lok RCM Membran)
Im nächsten Fall wird von einem 46-jährigen männlichen anamnestisch unauffälligen Patienten berichtet, der mit einer ausgedehnten Sekundärkaries an den Zähnen 16–14 sowie einer zusätzlichen Längsfraktur an Zahn 14 in der Praxis vorstellig wurde.
Nach gemeinsamer Entscheidungsfindung zwischen dem Patienten und Behandlerteam über das therapeutische Ziel (Implantation mit anschließender Brückenversorgung) erfolgte in der zweiten Sitzung die schonende Entfernung der Zähne 16–14 mit gleichzeitigem Alveolenmanagement durch autologes Dentin, das mit biphasischem Calciumsulfat gemischt wurde. Die knöchernen Alveolenränder wurden mit einer exakt zugeschnittenen und sorgsam adaptierten quervernetzten bovinen Kollagenmembran (Mem-Lok RCM, BioHorizons) exakt 2 mm abgedeckt. Die Adaption der weichgeweblichen Wundränder erfolgte mit gekreuzten Nähten. Auch in diesem Fall wurde die Kollagenmembran zur Mundhöhle exponiert. Die radiologischen Befunde zeigen das Ausgangsbild bei der Erstaufnahme, den Zustand nach der Augmentation und der abgeschlossenen Implantation mit eingebrachten Gingivaformern (Abb. 18–20).
Zum Zeitpunkt der Implantation imponierte ein nahezu perfekter Kieferkamm, der in seiner Morphologie starke Ähnlichkeit mit autolog und allogen augmentierten Kieferkämmen aufwies. Die Motivation, die Dentinpartikel mit einem weiteren Material zu vermengen, lag in dem Umstand begründet, dass nach Reinigung und Aufbereitung ein unzureichendes Dentinpartikelvolumen vor der Augmentation vergrößert werden sollte. Des Weiteren sollte eine Stabilisierung der Dentinpartikel durch die abbindende Calciumsulfat-Masse erreicht werden. Die Entnahme der Biopsie erfolgte simultan mit der Implantation nach sieben Monaten (Trepanbohrer, Ø 3,3 mm). Die histologische Untersuchung ergab das Vorliegen spongiöser Knochentrabekel aus meist reifem Lamellenknochen mit darin eingebetteten Resten aus Faserknochen innerhalb eines faserigen, gefäßreichen Bindegewebes. Dentingranula oder Reste des Knochenersatzmaterials waren nicht nachweisbar (Abb. 21).
Fall 4 (SP mit A-PRF-Plugs + Mem-Lok RCM Membran)
Im letzten Fall soll ein Alveolenmanagement vorgestellt werden, das unter Zuhilfenahme einer venösen Eigenblutentnahme und anschließender Zentrifugation (13.000 Umdrehungen/Min., Dauer: 8 Min.) zur Herstellung von A-PRF-Plugs erfolgte (Abb. 22).
Die Ridge Preservation an Zahn 46, bei einer sonst anamnestisch unauffälligen Patientin, erfolgte aufgrund einer endodontologischen Komplikation. Es zeigte sich ein apikales Granulom nach bereits durchgeführter Wurzelspitzenresektion (WSR). Die unterschiedlichen therapeutischen Behandlungsmöglichkeiten wurden der Patientin dargelegt (Revisionsversuch der Wurzelfüllung, erneute WSR, Hemisektion oder Extraktion mit Alveolenmanagement und anschließender Implantation). Die Patientin entschied sich für eine implantatbasierte Lösung bei zweizeitiger Vorgehensweise. Die Abdeckung der Wunde erfolgte nach Applikation der A-PRF-Plugs mit der bereits beschriebenen Mem-Lok RCM Membran. Die Probenentnahme zur histologischen Untersuchung erfolgte nach knapp 14 Monaten mit einem Ø 3,3 mm breiten Trepanbohrer. Die histologische Untersuchung zeigte den Anschnitt regelrechter Gingiva mit Epithel und Lamina propria sowie apikal Anschnitte von krestal nach apikal fortschreitender Osteogenese unter Bildung zarter bis kräftiger Spongiosabälkchen aus Faserknochen mit Osteoblastensäumen, stellenweise unter Umbau in reifen Lamellenknochen. Intertrabekulär fand sich ein lockeres, gefäßreiches Bindegewebe mit vereinzelt kleinen Rundzellinfilraten. Am Übergang zur Lamina propria waren frühe Stadien der Osteogenese mit osteoblastären Kondensationen und Bildung junger Knochenbälkchen sichtbar (Abb. 23–25).
Diskussion
Im Mittelpunkt dieser Fallberichtssammlung mit konsekutiven histologischen Untersuchungen steht der Wunsch, eine Diskussion über eine sinnvolle Kombination von autologen, xenogenen und alloplastischen Zubereitungen und Materialien für das Alveolenmanagement nach Zahnentfernungen aus der Sicht eines praktisch tätigen Kollegen anzustoßen.
Neben den bisherigen bekannten Methoden und Knochenersatzmaterialien (autogene, allogene, xenogene, phykogene und alloplastische Knochenersatzmaterialien) mit ihren unterschiedlichen Potenzialen, in Bezug auf ihre osteogenen, osteoinduktiven und osteokonduktiven Eigenschaften, werden an dieser Stelle weitere Behandlungsoptionen beschrieben, die eine suffiziente knöcherne Regeneration des Implantatlagers sicher und vorhersagbar bei einfach zu erlernenden Protokollen zu ermöglichen scheinen.
Ghanaati et al. berichten ausführlich über die unterschiedlichen Indikationen der PRF-Prozessierung im Zusammenhang mit präventiven und augmentativen Maßnahmen in der Zahnmedizin. Abhängig von den patientenspezifischen Defektmorphologien und den Defektgrößen können Blutkonzentrate, wie zum Beispiel PRF-Zubereitungen (A-PRF, i-PRF sowie mehrere weitere Prozessprotokolle) allein oder in Kombination mit KEM angewendet werden.Verschiedene klinische Studien haben bereits die Zuverlässigkeit im Alveolenmanagement als auch im Sinuslift mit Blutkonzentraten resp. PRF-Konzentraten bestätigt.18
Präklinische Untersuchungen konnten ebenfalls zeigen, das PRF in der Lage ist, eine Vielzahl von Wachstumsfaktoren (VEGF, EGF, TGF-β, PDGF) in hohen Konzentrationen freizusetzen und hierdurch unterschiedlichste Kaskaden, wie z. B. die Angiogenese oder auch die Epithelisierung zu unterstützen, und die Rekrutierung weiterer Zellen positiv zu beeinflussen. Dies scheint sowohl in der Hart- als auch in der Weichgewebsheilung Vorteile aufzuweisen. Neben den Veröffentlichungen zu autologen Blutkonzentraten zeigten auch weitere Publikationen zum autogenen Dentin vielversprechende Ergebnisse in Bezug auf eine „knochenbildende Regeneration“. In tierexperimentellen Untersuchungen konnte gezeigt werden, dass die partikuläre und blockförmige Matrix des Dentins osteokonduktive sowie osteoinduktive Eigenschaften aufweist.20
In den an dieser Stelle gezeigten Einzelfallkasuistiken wurde darüber hinaus versucht, einen Vorteil in der Anwendung beider Herangehensweisen, dem Einsatz von PRF-Präparaten und die Zuhilfenahme autogener Dentinpartikel, für den Patienten in Bezug auf die Qualität der Knochenregeneration und den Volumenerhalt zu generieren. Der Vorteil für den Behandler beim Einsatz der i-PRF-Präparate liegt auch darin begründet, dass bei der Vermengung von autogenem Dentin mit i-PRF nach kurzer Zeit ein formbares Konglomerat, das sogenannte „Sticky Tooth“ entsteht. Es bietet den Vorteil, dass eine ungewollte Dislokation einzelner Granula im Allgemeinen dann nicht mehr beobachtet wird. Zusätzlich benötigt man weniger Zeit mit der Applikation des puttyartigen Konglomerats im Vergleich zur Applikation einzelner Granula.
In Fall 1 musste zur mechanischen Stabilisierung der Wunde im Sinne einer GBR zur Konturierung des Alveolarkamms sowohl der Einsatz einer Membran als auch eines Augmentates erfolgen, da die gezeigte Membran per se keinen Volumenerhalt, wie es z. B. eine titanverstärkte PTFE-Membran zu leisten imstande wäre, aufweisen kann.
In Fall 2 konnte durch den vierwandigen Defekt auf eine zwingende mechanische Konturstabilisierung verzichtet werden. Die intakte Alveole hatte das Potenzial, unter Zuhilfenahme von partikuliertem Dentin, i-PRF und einem Punch vom Gaumen eine vollständige autogene biologische Regeneration der Alveole, ohne Fremdmaterial, zu ermöglichen.
Im dritten Fall wurde mit dem biphasischen Calciumsulfat und dem autologen Dentin eine Kombination gewählt, die durch ihre potenziell osteoinduktiven Eigenschaften und einem schnell resorbierbaren Material zur Knochenregeneration, gekennzeichnet ist. Ziel in diesem Fall ist es gewesen, eine Volumenvergrößerung des Augmentats zu erreichen und sowohl die transversale Kontur als auch die horizontalen Konturen des Kieferkamms zu erhalten.
Die histologischen Untersuchungen ergaben in allen Fällen eine regelrechte Osteogenese unter Bildung eines Geflecht- bzw. Faserknochens, der ohne Zeichen von Entzündungen oder Nekrosen bereits stellenweise in reifen Lamellenknochen umgebildet wurde. Mehrheitlich konnten auch Osteoblasten als Zeichen einer aktiven Knochenbildung nachgewiesen werden.
In zwei von drei Fällen waren Dentinpartikel zu beobachten, an denen eine perigranuläre Osteogenese stattfand, wie dies z. B. schon von Cordarapoli et al. beschrieben wurde. Aufgrund dieser Befunde kann von einer osteoinduktiven Wirkung der mineralisierten Dentinfragmente ausgegangen werden.9 Allerdings war eine osteoklastäre Resorption der Partikel nicht zu sehen.
Weitere histologische Untersuchungen, auch nach längerer Liegezeit der Dentinfragmente, müssten durchgeführt werden, um Aussagen zu ihrem möglichen Abbau zu ermöglichen.
Es ließ sich darstellen, dass in allen drei Fällen histologisch eine suffiziente knöcherne Regeneration zu erreichen gewesen ist, die konsekutiv und kausal eine einfache, unkomplizierte, vorhersagbare, augmentationslose, minimalinvasive und ästhetisch ansprechende Implantation und prothetische Versorgung ermöglicht hat.
Als vergleichskasuistische Referenz wurde Fall 4 vorgestellt. Das Alveolenmanagement erfolgte in dieser Fallvorstellung mit A-PRF-Plugs, die mit einer Kollagenmembran abgedeckt worden sind. In diesem Fall zeigte sich histologisch eine regelrechte alveoläre Knochenneubildung mit Remodeling in unterschiedlichen Stadien, die wahrscheinlich von apikal nach krestal fortschritt. Krestal konnten hier noch frühe Stadien der Osteogenese beobachtet werden.
Die Literatur zeigt, wie bereits erwähnt, überwiegend positive Eigenschaften in der Anwendung von Blutkonzentraten – wie zum Beispiel PRF-Präparationen – in der Knochen- sowie auch in der Weichgewebsregeneration.17 Aktuelle histomorphometrische Untersuchungen von Areewong et. al. 2019 konnten eine höhere Knochenneubildung in der Testgruppe, in der PRF-Präparationen zum Kieferkammerhalt eingesetzt wurden, im Vergleich zur Kontrollgruppe darstellen.21
Zusammenfassung
Die beschriebenen klinischen Fallberichte zeigen, dass die Kombination von partikuliertem autogenem Dentin sowohl mit PRF-Präparationen als auch mit Calciumsulfaten, in Verbindung mit einer Membranabdeckung oder einem Weichgewebstransplantat adäquate kieferkammerhaltende Maßnahmen mit hohem regenerativem Potenzial darstellen könnten.
Der Beitrag ist im Implantologie Journal erschienen.
Foto Teaserbild: Autoren