Implantologie 23.04.2026
Die Herausforderung der periimplantären Infektion
share
Dieser Fallbericht beschreibt eine umfassende Behandlungsstrategie, die eine submarginale Instrumentierung unterstützt durch ein auf Hypochlorit basierendes Reinigungsgel und vernetzte Hyaluronsäure mit einer gezielten prothetischen Revision kombiniert.
Grenzen der konventionellen nichtchirurgischen Periimplantitistherapie
Aktuelle Leitlinien empfehlen die nichtchirurgische Instrumentierung als Erstmaßnahme zur Reduktion der bakteriellen Belastung und Entzündung.2 Die nichtchirurgische Periimplantitistherapie (submarginale Instrumentierung) führt zu einer signifikanten Reduktion der bakteriellen Belastung und der klinischen Entzündungszeichen. Bei moderaten bis fortgeschrittenen Fällen ist diese Maßnahme jedoch oft unzureichend: tiefe Taschen, persistierendes Bluten auf Sondieren und begrenzter Attachmentgewinn führen häufig zur Indikation für chirurgische Intervention.
Ohne Lappenpräparation erreicht die rein mechanische Instrumentierung mikrobiell kontaminierte Areale häufig nicht vollständig und entfernt den organischen Biofilm nur unzureichend. So verbleiben nach der mechanischen Reinigung häufig nekrotisches Gewebe, Endotoxine sowie eine raue, Biofilm-affine Wurzeloberfläche, die eine rasche Rekolonisierung begünstigen. Dies führt zu einer begrenzten Taschentiefenreduktion, einem unzureichenden klinischen Attachmentgewinn (CAL) sowie einem erhöhten Rezidivrisiko. Ein weiterer limitierender Faktor ist das Fehlen eines biologisch unterstützenden Heilungsmilieus. Die klassische Therapie fokussiert primär auf die Dekontamination, fördert jedoch nur eingeschränkt die Weichgewebsheilung und die langfristige Taschenstabilität. Vor diesem Hintergrund sind Adjuvantien zur Unterstützung der submarginalen Instrumentierung und zur bioaktiven Heilungsunterstützung entscheidend, um die biologischen Grenzen der rein mechanischen Therapie zu überwinden.
Verbesserung der Dekontamination und Wundheilung
Es ist bekannt, dass Aminosäure-gepuffertes Natriumhypochloritgel (Perisolv, REGEDENT) eine auflösende Wirkung auf die organische Biofilmmatrix sowie umliegende infizierte Gewebeanteile aufweist und dadurch die submarginale Dekontamination signifikant verbessert. Somit werden lokale Entzündungszeichen deutlich reduziert. Durch die gezielte Wirkung wird eine weitaus gründlichere Reinigung während des mechanischen Debridements erzielt, ohne die gesunde Gewebestruktur oder die Implantatoberfläche zu traumatisieren.3
Nach der gründlichen Dekontamination ist es entscheidend, die Wunde vor Reinfektion zu schützen und die Heilung bzw. Regeneration zu fördern („SEAL“). Durch die Applikation von vernetzter Hyaluronsäure (xHyA, hyaDENT BG, REGEDENT) in den gereinigten periimplantären Defekt wird eine bakteriostatische Barriere geschaffen, die eine sofortige Neubesiedlung durch Pathogene erschwert. Über die Schutzfunktion hinaus stabilisiert die vernetzte Hyaluronsäure das Blutkoagulum und unterstützt die Angiogenese.4 Sie dient als bioaktive Leitschiene für einen schnellen biologischen „Taschenverschluss“ und fördert den Übergang von einem chronisch entzündlichen Zustand hin zu einer gesunden Gewebeadaptation. Zudem ist bekannt, dass vernetzte Hyaluronsäure die Knochenneubildung signifikant beschleunigt.5, 6 Dies führt klinisch zu einer größeren PD-Reduktion, einem verbesserten CAL-Gewinn und einer schnelleren Reduktion des BOP. Dadurch kann eine nachhaltigere Taschenstabilität erzielt werden. Die kombinierte Anwendung des Aminosäure-gepufferten Natriumhypochloritgels und vernetzter Hyaluronsäure hat in der Parodontitistherapie bereits große klinische Erfolge gezeigt.7 Auf Basis dieser Evidenz liegt der Übertrag auf die Periimplantitisbehandlung nahe.
Fallpräsentation: Patientenprofil und klinischer Befund
Der Patient war systemisch gesund, ohne Vorerkrankungen oder Kontraindikationen, die die Wundheilung negativ beeinflussen könnten. Trotz eines guten allgemeinen Gesundheitszustands präsentierte sich der Patient mit lokalen Beschwerden im anterioren Oberkiefer.
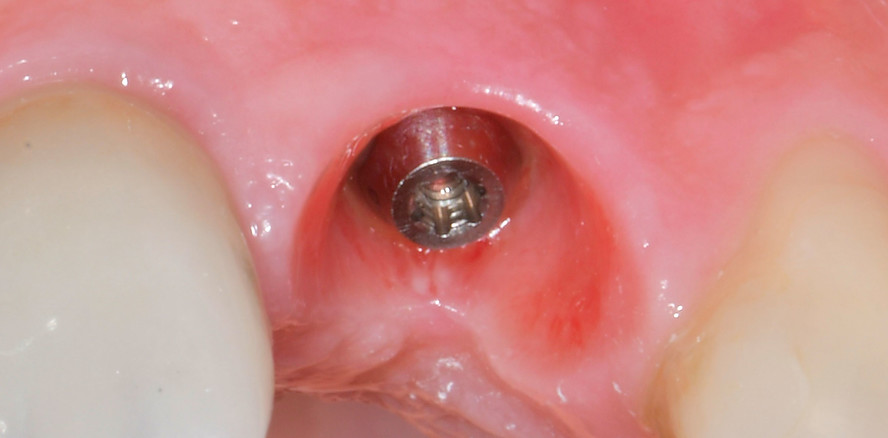
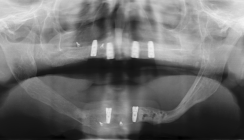
Radiologisch war ein signifikanter Knochenabbau um das Implantat zu verzeichnen (Abb. 2). Die klinische Untersuchung zeigte klassische Anzeichen einer periimplantären Entzündung: Bluten auf Sondieren (BOP+), erhöhte Sondierungstiefen (ST) und eine lokale Schwellung der Mukosa (Abb. 3–5). Das primäre Ziel war es, den Entzündungsprozess nicht chirurgisch zu stoppen und ein biologisches Milieu zu schaffen, das eine langfristige Stabilität ermöglicht. Der Implantataufbau wurde derzeit am Halsbereich zu dick ausgearbeitet und wies aus diesem Grund kein optimales Emergenzprofil auf. Nach der Eingliederung der definitiven prothetischen Versorgung kann es – insbesondere bei dicken suprakrestalen Weichgeweben – vorkommen, dass sich das Weichgewebe an die Kronenkontur adaptiert, was biologisch nicht immer gut toleriert wird. In der Folge kann es zu einer lokalen entzündlichen Reaktion kommen. Aus diesem Grund war zudem eine Umgestaltung der Krone vorgesehen.
Erste Phase: Gezielte Entfernung von Biofilm und Granulationsgewebe
Die erste Säule der Behandlung („Clean“-Phase) bildete die submarginale Instrumentierung unterstützt durch das Reinigungsgel. Da eine rein mechanische Reinigung oft nicht ausreicht, um den Biofilm in den Mikrostrukturen der Implantatoberfläche vollständig zu entfernen, wurde nach dem Entfernen der Krone adjuvant das Reinigungsgel (Perisolv) eingesetzt.
Nach einer Einwirkzeit von mindestens 60 Sekunden (Abb. 6) wurde die Tasche und die Implantatoberfläche gründlich mit Titanküretten instrumentiert. Während der Instrumentierung wurde das Reinigungsgel mehrmals in die Tasche appliziert und 60 Sekunden einwirken gelassen (ca. fünf bis sechs Mal), jeweils gefolgt von weiteren Instrumentierungszyklen. Dies wurde so oft wiederholt, bis keine sichtbaren Konkremente mehr aus der Tasche kamen (Abb. 7).
Zweite Phase: Versiegelung des Defekts mit einer biologischen Barriere
Nach Abschluss der submarginalen Instrumentierung wurde die Tasche mit Kochsalzlösung gespült und eine hochkonzentrierte, vernetzte Hyaluronsäure (xHyA, hyaDENT BG) in den Defekt appliziert (Abb. 8).
Prothetische Revision: Design für Reinigbarkeit und Gewebeerhalt
Der biologische Erfolg der adjuvant unterstützten Instrumentierung wurde durch eine strategische prothetische Revision abgesichert. Die Analyse der Rekonstruktion verdeutlicht den Fokus auf die „Transitional Zone“. Die finale Krone wurde als verschraubte Versorgung auf Abutmentniveau gestaltet. Dieses Design ist für die biologische Sicherheit entscheidend, da es das Risiko von subgingivalen Zementresten – einem häufigen Auslöser für Periimplantitis – vollständig eliminiert.8
Das Emergenzprofil wurde mit einer polierten, eindeutig konvexen „S-Kurve“ neu gestaltet (Abb. 9+10). Diese neu entwickelte Geometrie schafft ausreichend Raum für die Weichgeweberegeneration, stützt den Gingivasaum, ohne durch überkonturierte („bulky“) Formen Nischen für Plaque zu schaffen. Die Synergie aus einer biokompatiblen Materialoberfläche (polierte Keramik) und einer reinigungsfähigen Anatomie stellt sicher, dass die Ergebnisse der submarginalen Instrumentierung dauerhaft stabil bleiben und der Patient die Stelle effektiv mit Interdentalbürsten pflegen kann.
Nachsorge, Follow-up
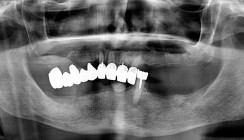
Der Patient wurde angewiesen, zwei Stunden lang nichts zu essen oder zu trinken, sowie für die nächsten 24 Stunden keine Zahnreinigung oder CHX-haltige Mundspüllösungen und für die nächsten zwei Tage keine Interdentalbürsten zu verwenden. Bei der Reevaluation nach sechs Monaten zeigte sich eine deutliche Verbesserung der periimplantären Gewebesituation. (Abb. 10+11). Durch die Behandlung konnten die klinischen Parameter deutlich verbessert werden. Die periimplantäre Sondierungstiefe wurde signifikant auf ein physiologische Taschentiefe reduziert, es war zudem keine Blutung auf Sondierung (BOP) mehr vorhanden.
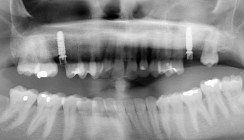
Das Weichgewebe präsentierte sich klinisch entzündungsfrei. Radiologisch zeigte sich nach zwölf Monaten eine deutliche Verbesserung der knöchernen Situation im Sinne einer Auffüllung des knöchernen Defekts (Abb. 12). Das Ergebnis konnte durch regelmäßige Implantat-Maintenancetermine stabilisiert werden. Abbildung 13 zeigt die ausgereifte periimplantäre Hartgewebesituation.
Fazit und klinischer Ausblick
Dieser Fall zeigt, dass periimplantäre Entzündungen durch suboptimale Gestaltung der Implantatkrone auch bei systemisch gesunden Patienten auftreten können, wenn das „biomechanische“ Gleichgewicht gestört ist. Mithilfe der Kombinationstherapie einer submarginalen Instrumentierung unterstützt durch ein Aminosäure-gepuffertes Reinigungsgel und der Versiegelung der Tasche mit vernetzter Hyaluronsäure lässt sich das periimplantäre Milieu vorhersagbar dekontaminieren und versiegeln. In Verbindung mit einem modifizierten verschraubten Prothetikdesign, das die Gewebegesundheit priorisiert, können wir in diesen Situationen die langfristige Ästhetik und Funktion von Implantaten wiederherstellen.