Implantologie 15.08.2016
Interner Sinuslift ohne Graft-Material
share
Der interne Sinuslift (ISL) ist eine minimalinvasive Operation und wird vorgenommen, um in der distalen Maxillaregion einen 3-D-Höhengewinn des Restknochens, der sonst für eine Implantation nicht geeignet wäre, zu erzielen.
Die Vorgehensweise des Sinuslift bzw. der Sinusbodenelevation zum Inserieren von Implantaten wird erstmalig von Boyne 1965 beschrieben. Boyne präsentierte dabei eine Zwei-Schritt-Vorgehensweise im Abstand von drei bzw. sechs Monaten, wobei zuerst mit Knochenmaterial aus dem Becken parallel zum internen Sinuslift (ISL) augmentiert wurde. In einem zweiten Schritt wurde dann nach drei bzw. sechs Monaten das Implantat inseriert. Im folgenden Beitrag soll anhand eines Fallberichts die Ausführung eines internen Sinuslifts ohne Graft-Material, bei einer Restknochenhöhe von < 1,5 mm und unter Verwendung eines einteiligen, kurzen Implantats, erläutert werden.
Der interne Sinuslift bzw. die interne Sinusbodenelevation ohne die Verwendung von Augmentationsmaterial wird erstmalig von Tatum 1986 beschrieben, obwohl dieser die Operationstechnik schon 1975 durchgeführt hatte, allerdings in differenten Vorgehensweisen. Er wählt als Zugang zur Kieferhöhle die Cresta des Alveolarkamms, um eine Elevation der Schneider’schen Membran durchzuführen. Nach dem üblichen Bohrschema in der Größenentwicklung des Bohrlochdurchmessers, mit dem Stop der Bohrer an der Kortikalis der Kieferhöhle, wird das Implantat inseriert, welches beim Eindrehen die Schneider’sche Membran anhebt. Dieses Zeltdach, welches sich über das Implantatende spannt, schafft einen blutgefüllten Raum in den mesenchymale Stammzellen einwandern. Bei unverletzter Sinusmembran – dies ist eine alternativlose Voraussetzung für das Gelingen eines internen Sinuslifts – entsteht nach sechs Monaten ein anatomisch regelgerechter, neuer, ortsständiger Knochen um das Implantat.
Osteotomieunterstützte Sinusbodenelevation
Die osteotomieunterstützte Sinusbodenelevation (OSE) wird erstmals von Summers 1994 beschrieben. Dieser entwickelte ein Osteotomie-Instrumentarium mit differenten Durchmessern, welches noch heute Anwendung findet. Auch er beginnt den krestalen Zugang mittels einer Pilotbohrung, welche 2 mm vor der Sinusmembran endet. Das Weichgewebe in der OP-Region wird vorher abpräpariert. Sodann wird das Bohrloch mit den Osteotomen erweitert und die Sinuskortikalis mit diesen Instrumenten frakturiert, wie bei einer „Grünholzfraktur“. Das zuletzt verwendete Osteotom soll ca. 1–1,5 mm kleiner als der Implantatdurchmesser sein. Dann wird das (in aller Regel zweiteilige) Implantat inseriert und die Wunde üblicherweise mit einer Naht verschlossen. In Abhängigkeit von der Dicke der Schneider’schen Membran kann ein Knochenhöhengewinn bis zu 5 mm erzielt werden. Perez-Martinez et al. legen hierzu 2015 eine Übersichtsarbeit vor, in der elf Artikel ausgewertet werden, mit der Vorgehensweise eines internen Sinuslifts ohne Graft-Material. Bei der Auswertung der Röntgenbilder findet sich im Mittel ein Knochengewinn von 3,43 mm, bei einer Variationsbreite von 2,5–4,4 mm. Vina-Almunia et al. legen 2012 ebenfalls eine Übersichtsarbeit zum internen Sinuslift vor. Hierbei werden fünf Artikel ausgewertet die kein Graft-Material verwenden. Der Knochengewinn in diesen Studien variiert von 2,7–4,4 mm.
Erfolgs- und Misserfolgskriterien
Engelke (1997) weist durch Endoskop-gestützte Untersuchungen nach, dass für das Gelingen des ISL bzw. der OSE die Sinusmembran bis zu 5 mm anzuheben ist. Ein weiteres spezielles Kriterium für einen erfolgreichen Sinuslift bzw. Sinusbodenelevation ist die Menge bzw. Höhe des verbleibenden Restknochens. Allgemein gilt heute eine minimale Restknochenhöhe von 5 mm als Standardgröße, gemessen am Röntgenbild zwischen Sinus- und Crestakortikalis. Rosen (1999) untersuchte vergleichend die Überlebensraten von Implantaten, die bei 5 mm und größerer Restknochenhöhe inseriert wurden: Die Überlebensrate nach fünf Jahren lag bei 96 Prozent. In der gleichen Studie sank hingegen die Überlebensrate der Implantate auf 85,7 Prozent, wenn die Residualknochenhöhe kleiner als 5 mm betrug.
Calin (2014) hat als Auswertung eines systematischen Überblicks angegeben, dass bei einer Restknochenhöhe die größer als 4 mm war, eine normale Überlebensrate der Implantate von 96,2 Prozent existierte. Hingegen sank die Überlebensrate der Implantate signifikant, wenn der Restknochen eine geringere Höhe als 4 mm aufwies. Friberg et al. (1991) berichten über geringere Überlebensraten bei kurzen (7 mm), aufgerauten Implantaten. Demgegenüber fand French (2016) in seiner Studie erstaunlicherweise heraus, dass die Länge der verwendeten Implantate keinen Einfluss auf die Überlebensrate (= 95,4 Prozent) der Implantate hatte.
Neben den in der Oralchirurgie üblichen absoluten und relativen Kontraindikationen bzw. Situationen mit einem erhöhten Risiko, gibt es spezielle Risiken und Einschränkungen bei der Anwendung des ISL. Die Beurteilung der Kieferhöhlengesundheit des Patienten ist dabei unabdinglich. Eine relative Kontraindikation ist eine vorausgegangene Radikaloperation der Kieferhöhle nach Caldwell-Luc. Ebenso stellen akute Infektionen im gesamten HNO-Bereich eine Kontraindikation dar, wie auch allergisch-chronische Reaktionen im HNO-Bereich zu beachten sind.
Im Weiteren ist Rauchen als eine extrem starke Risikoerhöhung für den Implantatverlust anzusehen. Mayfield (2001) fand in seiner Untersuchung, bei der der interne Sinuslift bei Rauchern über einen Zeitraum von minimal vier Jahren beobachtet wurde, eine Verlustrate von 57 Prozent. Hingegen stellte Peleg et al. (2006) bei einer großen, vergleichenden Studie über einen Zeitraum von neun Jahren mit 1.505 Implantaten in seiner Untersuchung wiederum fest, dass es zu keiner erhöhten Verlustrate bei Rauchern kam. Weitere Kontraindikation sind das Vorhandensein von lokalen Tumoren, Metastasen und Radiatio im Kopfbereich. Auch sollten Zysten – streng genommen ist eine Zyste auch ein Tumor – im betroffenen Sinus vor der ISL-Behandlung entfernt werden. Eine Parodontopathie muss ebenfalls vor einem ISL-Eingriff behoben werden. Speziell bei der Behandlungsausführung der ISL mit einteiligen Implantaten bzw. mit einer Sofortbelastung ist eine gründliche Okklusionskontrolle unerlässlich.
Zusammengefasst lässt sich feststellen, dass die ISL mit Osteotomen ohne Graft-Material, die gleichen Überlebens- und Erfolgsraten für die verwendeten Implantate hat, wie die Implantation in anderen Bereichen mit normal ausreichendem, ortsständigem Knochen. Entscheidend scheint jedoch, neben der Geschicklichkeit des Behandlers, die vorhandene Restknochenhöhe zu sein: bei Werten unter 4 bzw. 5 mm steigt die Misserfolgsrate signifikant stark an.
Bei Rauchern sind die publizierten Erfolgsraten hingegen komplett different. Der vertikal gemessene Knochengewinn bei der Implantation mit ISL ist im Mittel 3,5 mm. Es werden aber auch Spitzenwerte von 5,5 mm Knochenzuwachs angegeben (Vina-Alunia). Der krestale Knochenverlust betrug nach einem Jahr im Mittel 1 mm und entspricht den Werten bei zweiteiligen Implantaten in normaler, ortsständiger Knochensituation. Ausnahmslos alle Studien in der Ausführung des ISL ohne Graft-Material zeigen einen Gewinn von biologisch korrektem, neu gebildeten Knochen, bei zum Teil einem Beobachtungszeitraum von mehr als zehn Jahren. Eine Augmentation bei ISL mit artifiziellem Material oder Knochen ist nach dieser Übersicht nicht notwendig.
Fallbericht
Patientenprofil und Ausgangssituation
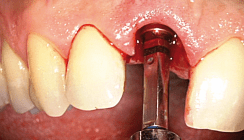
Der Patient ist 42 Jahre alt, männlich, Nichtraucher mit einer Schaltlücke in Regio 26. Er hat keine medizinische Vorgeschichte im HNO- Bereich. Die operative Vorbereitung beinhaltete, neben der (juristisch) notwendigen Aufklärung, eine Antibiose mit Amoxicillin, 1 OP, 20 Tabletten, 3x/die, beginnend 24 Stunden vor dem OP-Termin. Direkt präoperativ spülte der Patient den Mundraum mit Wasserstoffsuperoxid in 3 % Konzentration für eine Minute. Das verwendete Lokalanästhetikum war Septanest in 1:200.000 und 1:100.000 Konzentrationen. Der hier vorgestellte Fall zeigt eine Ansammlung von Höchstschwierigkeiten bei der Lösung der Situation:
- Leitsymptom: Tiefer Biss.
- Bruxismus mit extremem Hartsubstanzverlust der Unterkieferfrontzähne.
- Maximal defizitäres Knochenangebot in der zu implantierenden Region.
- Gingivadefizit im bukkalen Bereich der OP-Region mit Papillenverlust.
Therapieplanung und Ausführung mit Befunddetails
- Interner Sinuslift unter Verwendung eines
- Einteiligen „short implantats“, dies bedingt eine relative Sofortbelastung.
- Die Restknochenhöhe ist kleiner als 1,5 mm.
- Weichgewebsaufbau in der vertikalen Dimension von 4 mm als Transpositionslappen.
- Apikaler Verschiebelappen zur Verbreiterung der Gingiva im bukkalen Anteil.
Fazit
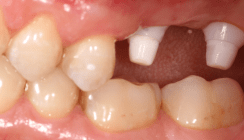
In neun Jahren Fallbeobachtung, ohne weitere chirurgische Intervention, zeigt sich eine stabile knöcherne, wie auch weichgewebige Situation. Der knöcherne Höhengewinn durch den internen Sinuslift beträgt heute, wie zum Zeitpunkt der Implantation, 3,5 mm.
Die vollständige Literaturliste gibt es hier.