Kieferorthopädie 28.02.2011
Anästhesie zur Minischraubeninsertion
share
Bei der Insertion kieferorthopädischer Pins können verschiedene Anästhesiemethoden zum Einsatz kommen. Welche Vor- und Nachteile diese aufweisen und was bei Anwendung der einzelnen Techniken vom Praktiker zu beachten ist, zeigt der folgende Beitrag von Prof. Dr. Sebastian Baumgärtel.
Einleitung
Ohne Frage hat das Interesse an Minischrauben zur Verankerungskontrolle bei diversen Indikationsstellungen in der Kieferorthopädie in den letzten Jahren stark zugenommen. Dies wird nicht zuletzt durch eine immer größere Anzahl an Publikationen in unseren Fachjournalen belegt, wie ein Blick in die Pubmed-Datenbank (http://www. ncbi.nlm.nih.gov/pubmed) der vergangenen zehn Jahre belegt (Stichwort: Miniscrews + Orthodontics oder Miniimplants + Orthodontics) (Abb. 1). Hier befasst sich die Mehrheit der Artikel neben klinischen Fallberichten mit der Thematik Erfolgsquote/Verlustrate und verwandten Themen, wie Primärstabilität, Knochenangebot usw. Wenig Beachtung in der Literatur findet hingegen das Thema Anästhesie, vielleicht aufgrund der augenscheinlichen Trivialität der Thematik, die im zahnmedizinischen Studium ausgiebig behandelt wurde – schließlich wissen wir alle, wie man einen Patienten richtig betäubt.
Bei genauerem Hinsehen stellt sich der Bereich Anästhesie zur Insertion kieferorthopädischer Minischrauben jedoch deutlich komplexer dar, als zunächst angenommen. Ziel dieses Artikels ist es daher, nach dem aktuellen Stand des Wissens verschiedene Optionen der Minischraubenanästhesie aufzuzeigen und dem interessierten Praktiker einen Leitfaden zum zweckmäßigen Einsatz der verschiedenen Techniken zu liefern.
Grundlagen
Das Ziel einer jeden Anästhesiemethode ist die sichere und verlässliche Ausschaltung der Schmerzempfindung eines Patienten, um einen Eingriff möglichst komfortabel durchführen zu können.1 Beim Einsatz pharmazeutischer Anästhetika geschieht dies meist durch eine Blockade der neuronalen Natriumkanäle, wodurch die Depolarisation der Zellmembran verhindert wird und damit die neuronale Impulsweiterleitung unterdrückt wird.2 Neben dieser Hauptanforderung sollte die ideale Minischraubenanästhesie allerdings noch weitere Anforderungen erfüllen (geordnet nach Priorität):
- sichere Anwendung mit geringen systemischen Nebenwirkungen
- ausreichende Wirkdauer
- beitragend zum Schutz anatomischer Strukturen während der Insertion
- schnell einsetzende, lokal begrenzte Wirkung
- für den Patienten komfortable Verabreichung (gute Patientenakzeptanz)
- für den Praktiker einfache Anwendung
- kostengünstig.
Um zu verstehen, welche Methoden die Minimalanforderung erfüllen, macht es an dieser Stelle Sinn, die örtlichen anatomischen Verhältnisse kurz zu erläutern, die bei der Insertion von kieferorthopädischen Minischrauben eine Rolle spielen.
Relevante Anatomie
Bei einer Minischraubeninsertion „lege artis“ kommt es zu einer Perforation von vier Gewebeschichten (orale Mukosa, Periost, Kortikalis, Spongiosa), ohne dass die Schraube mit anderen anatomischen Strukturen in Kontakt kommt. Wichtig ist, sich die sensible Innervation der diversen Schichten vor Augen zu führen: Von den vier erwähnten Schichten besitzt nur das Weichgewebe, also die orale Mukosa und das Periost, eine sensible Innervation. Der Knochen selber besitzt keine nervliche Versorgung und bedarf somit auch keiner Anästhesie. Damit ist klar, dass es im Grunde nur einer oberflächlichen Anästhesie, ohne tiefere Penetration bedarf, um die sensibel innervierten Gewebe, die bei der Minischraubeninsertion perforiert werden, verlässlich zu betäuben.3

Biofeedback-Prinzip
Weitere anatomische Strukturen, die während einer Insertion verletzt werden könnten, und die auch sensibel innerviert sind, gibt Tabelle 1 wieder. Hier ist es fraglich, ob es sinnvoll ist, die Innervation dieser Strukturen auch auszuschalten. Wird dies durch eine tiefere Anästhesie angestrebt, so wird maximaler Patientenkomfort während der Insertion gewährleistet. Sollte es allerdings während der Insertion zur Verletzung einer Struktur kommen, wird dies vom inserierenden Zahnarzt erst, entweder haptisch, beim Kontakt mit der Schraube, radiologisch, nach stattgefundener Insertion, oder nach Abklingen der Anästhesie, vom Patienten im Sinne von post-operativen Schmerz, festgestellt. In jedem Falle wäre es dann bereits zum Schaden, der je nach betroffener Struktur mehr (z.B. Nerv) oder weniger (z.B. Wurzel) kritisch ausfallen kann, gekommen.
Ein alternatives Vorgehen ist es, die Innervation der betreffenden Strukturen durch eine weniger tief wirkende Anästhesie beizubehalten. Dies könnte natürlich bei Kontakt mit der Schraube zu Schmerzen auf Seiten des Patienten führen. Dieses Vorgehen erlaubt allerdings eine zeitnahe Einschätzung der Schraubenposition relativ zu anderen anatomischen Strukturen, da der Patient fortwährend auf die Insertion reagiert und damit das so genannte „Biofeedback“ liefert.3 Somit sollte ein Patient bei einer planmäßig ablaufenden Insertion bis auf einen dumpfen Druck nichts spüren. Sobald er aber über einen stechenden Schmerz berichtet, sollte die Insertion unterbrochen werden. Dies deutet nämlich darauf hin, dass die Schraube sich in unmittelbarer Nähe einer innervierten anatomischen Struktur befindet.
In der Regel erfolgt diese Rückmeldung (Biofeedback) bevor die Schaube die Struktur schädigt und resultiert aus dem erheblichen Druck, den die Schraube unmittelbar vor dem Kontaktieren ausübt. Damit ist es möglich, die Schädigung einer innervierten Struktur zu vermeiden, auch wenn dies unter Umständen zu Lasten des Patientenkomforts geht. Ob nun nach dem „Biofeedback“ Prinzip anästhesiert wird oder nicht, sollte von der Präferenz des inserierenden Zahnarztes abhängen, denn beide Vorgehensweisen können bei korrekter Planung zum Erfolg führen.
Klinisches Vorgehen
Lokale Infiltrationsanästhesie (mittels Injektionsnadel)
Die wahrscheinlich am meisten verbreitete Anästhesie zur Insertion von kieferorthopädischen Minischrauben ist die lokale Infiltrationsanästhesie mittels Injektionsnadel, zum Teil mit vorausgegangener Oberflächenanästhesie zur Verminderung des Einstichschmerzes.4 Diese Art der Infiltration ist einfach zu verabreichen und jeder Zahnarzt sollte über ausreichende Erfahrung mit dieser Methode verfügen, da sie überwiegend der konventionellen Infiltrationsanästhesie der allgemeinen Zahnmedizin entspricht, wobei hier aber die Injektion direkt an der geplanten Insertionsstelle gesetzt werden sollte (Abb. 2). Es genügt eine minimale Menge an Anästhetikum (ca. 0,1ml), um den gewünschten Effekt zu erzielen. Nach erfolgter Injektion kann die Minischraube sofort eingebracht werden (Abb. 3–5). Allerdings dringt ein injiziertes Anästhetikum einfach in den Knochen ein und kann so auch andere dort vorhandene Strukturen anästhesieren und damit das „Biofeedback“ reduzieren oder gar ausschalten. Dies ist umso wahrscheinlicher, je länger man nach erfolgter Injektion mit der Insertion abwartet und je mehr Anästhetikum verabreicht wird.
Vorteile:
- verlässliche Schmerzausschaltung
- ausreichende Wirkdauer
- schnell einsetzende Wirkung
- einfach zu verabreichen
- kostengünstig
Nachteile:
- „Biofeedback“ fraglich
- unangenehme Verabreichung
- geringere Patientenakzeptanz
Lokale Infiltrationsanästhesie (nadelloses System)
Eine Modifikation der Infiltrationsanästhesie ist der Einsatz eines nadellosen Injektionssystems (Syrijet Mark II, Keystone Industries, Cherry Hill, USA) (Abb. 6), bei dem das Anästhetikum durch hohen Druck direkt ins Gewebe gepresst wird.5 Dies soll zu größerer Patientenakzeptanz durch nadellose Verabreichung führen, was jedoch fraglich ist, da der hohe Druck auch relativ unangenehm sein kann.6 Zudem ist das System nicht universell einsetzbar, da das Ende des Instruments relativ klobig ist und daher nicht alle Insertionsstellen erreichbar sind. Von der Anwenderseite her ist diese Methode jedoch als günstig zu bewerten, da sie erlaubt, ein minimale Menge an Anästhetikum genau abgemessen einzubringen, ohne die konventionelle Injektionsnadel zu verwenden. Dies verhindert tiefes Eindringen des Anästhetikums und stellt das Biofeedback, besonders an Insertionsstellen mit dicker Kortikalis, sicher.
Vorteile:
- verlässliche Schmerzausschaltung bei nadelloser Injektion
- ausreichende Wirkdauer
- „Biofeedback“ möglich (je nach Insertionsstelle und Dosis)
- schnell einsetzende Wirkung
- erhöhte Patientenakzeptanz
Nachteile:
- nicht universell einsetzbar
- teuere Anschaffung
Oberflächenanästhetikum
Ganz ohne Injektion kann man einen Patienten an Insertionsstellen betäuben, an denen die Dicke der Weichgewebe 3mm nicht übersteigt. Denn hier liefert ein starkes Oberflächenanästhetikum (Abb. 7) eine verlässliche Blockade der Impulsweiterleitung.3,5,7 Diese Methode hat ohne Frage die größte Patientenakzeptanz und stellt das „Biofeedback“ sicher.3,8 Problematisch ist allerdings, dass die reine Oberflächenanästhesie nicht an allen Stellen gleichen Erfolg verspricht, da entweder erhöhte Weichgewebedicke oder stärkere Keratinisierung der Gingiva ausreichende Resorption verhindern können. Hier hilft auch keine längere Verweildauer, da sich diese schädigend auf die Mukosa auswirken kann: Der hohe pH-Wert der meisten Gels zur Oberflächenanästhesie kann bei zu langer Verweildauer eine ätzende Wirkung entfalten. Auch haben viele Gels einen Vasokonstriktor beigesetzt, der bei zu langer Applikation die Blutzufuhr so reduziert, dass es zum Abschilfern der oberflächlichen Epithelschichten kommt (Abb. 8).9 Die Verabreichung ist simpel und erfolgt mittels Wattestäbchen direkt an der angestrebten Insertionsstelle (Abb. 9). Nach ausreichender Einwirkdauer (3 bis 5min) kann die Minischraube problemlos gesetzt werden (Abb. 10).
Vorteile:
- injektionsfreie Anästhesie
- „Biofeedback“ vorhanden
- angenehme Verabreichung
- gute Patientenakzeptanz
- einfach Anwendung
- ausreichende Wirkdauer
- kostengünstig
Nachteile:
- systemische Nebenwirkungen bei Verschlucken erhöht
- nicht überall wirksam
- langsam einsetzende Wirkung
- Schädigung der Mukosa möglich
Zusammenfassung
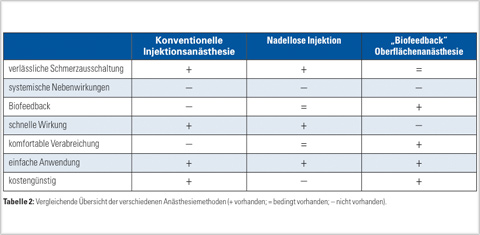
Dieser Artikel hat drei verschiedene Anästhesiemethoden aufgezeigt, die zur Insertion kieferorthopädischer Minischrauben eingesetzt werden können und Tabelle 2 stellt sie noch einmal vergleichend gegenüber. Da alle drei Methoden in den meisten Fällen zum gewünschten Ergebnis führen, hängt es zum Großteil von der Präferenz den Behandlers ab, welche Methode zum Einsatz kommt. Allerdings hat es sich in der Vergangenheit gezeigt, dass es sinnvoll ist, mindestens zwei dieser Methoden, aber besser noch alle drei, zu beherrschen, um jeden Patienten optimal zu behandeln. Ist die Anästhesie erst einmal sicher gesetzt, lässt sich die Minischraube ohne größere Probleme eindrehen.




















