Oralchirurgie 22.08.2022
Zahnärztliche Sedierungsverfahren in der Praxis – Ein Update
share
Die Behandlungen von ängstlichen Patienten stellen sowohl die Behandler als auch die Patienten vor große Herausforderungen und enormen psychischen und körperlichen Stress. Gerade in der oralchirurgischen Praxis etablieren sich daher sichere Sedierungsverfahren immer weiter. In einer minimalen und moderaten Sedierung befindet sich der Patient dabei in einem Zustand reduzierten Bewusstseins. Es gibt dabei eine breite Palette an Techniken, Methoden und Medikamenten.
Bis zu 15 Prozent der erwachsenen Bevölkerung haben „extreme Angst“ vor einer notwendigen Zahnbehandlung.1 Dies erfordert von jedem Zahnarzt spezielle Kompetenzen, um eine Behandlungsfähigkeit für diese Patienten herbeizuführen, dabei stehen vor allem oralchirurgische Eingriffe im Fokus.2 Psychologische Verfahren sind hilfreich, aber etliche Patienten werden letztendlich nur durch eine zeitgleiche Sedierung zu behandeln sein.3 Trotz des zunehmenden Bedarfs an Sedierungsmaßnahmen geben 72 Prozent der Zahnmedizinstudierenden an, nur unzureichend in diesen Techniken ausgebildet zu sein.4 Viele approbierte Zahnärzte müssen sich deshalb erst nach dem Studium qualifizieren, um die entsprechenden Verfahren in ihrer täglichen Praxis einsetzen zu können.5
Methoden der Sedierung
Sedativa werden von Zahnärzten per Inhalation, oral (p. o.) sublingual (s. l.) intranasal (i. n.) oder intravenös (i. v.) appliziert.
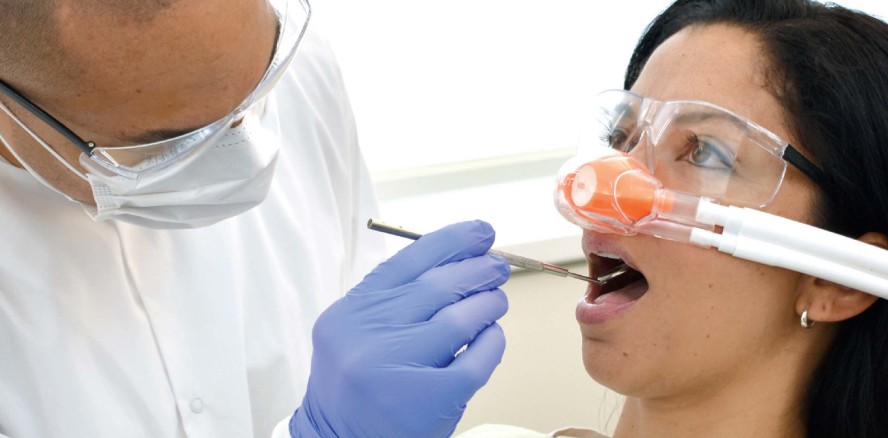
Inhalativ In der Zahnmedizin wird bei Erwachsenen und Kindern am häufigsten inhalativ sediert.6 Diese Form der Anxiolyse wird entweder mit der Monosubstanz Lachgas oder in Kombination mit anderen Sedativa, z.B. Midazolam, eingesetzt.7 Lachgas gilt aufgrund der fehlenden Atemdepression und den kaum vorhandenen absoluten Kontraindikationen als sicherste Sedierungsmethode.8 Die postoperative Phase ist sehr kurz und die Patienten können nach der Sedierung selbst mit dem Auto nach Hause fahren (Abb. 1).
Oral
Die orale Applikation ist eine einfache und wirtschaftlich sinnvolle Art der Medikamentenverabreichung. Attraktiv ist die Tatsache, dass keine Nadeln, Spritzen oder Geräte benötigt werden. Der Wirkeintritt ist jedoch schwer vorhersehbar und eine Titration, d. h. Anpassung der momentanen Sedierungstiefe an die klinischen Erfordernisse, ist nicht möglich.9
Intravenös
Die intravenöse Sedierung ermöglicht den schnellsten Wirk- eintritt des Medikaments. Der wichtigste Vorteil einer intravenösen Applikation ist, dass das Medikament titriert werden kann. Dadurch wird das Risiko einer Atemdepression verringert, denn der Zahnarzt gibt nur so viel wie nötig, um die gewünschte Sedierungstiefe zu erreichen.10 Die intravenöse Sedierung ist populär beim erwachsenen Patienten, findet jedoch keine große Verbreitung bei Kindern.11 Zum einen ist die Platzierung der Kanüle bei Kindern erschwert und zum anderen ist die Kooperationsbereitschaft oft gering, nachdem die Kinder eine schmerzhafte Venenpunktion erlebt haben. Kinder bevorzugen die nichtinvasive Lachgassedierung.
Intranasal
Die intranasale Verabreichung gilt als Alternative zur i. v. Injektion, insbesondere bei pädiatrischen Patienten. Der Wirk- eintritt ist fast so schnell wie bei der i. v. Injektion. Nachteil der Methode ist ein brennendes Gefühl bei der Applikation, denn das am häufigsten eingesetzte Medikament Midazolam ist in einer sauren Lösung mit niedrigem pH gelöst.12
Sublingual
Die Permeabilität der sublingualen Schleimhaut ist sehr hoch, sodass Sedativa direkt in den systemischen Kreislauf gelangen. Auf diese Weise wird der First-Pass-Effekt der Leber, bei dem die Biotransformation eines Teils des Sedativums einsetzt, umgangen. Die sublinguale Applikation findet in der Zahnmedizin weite Verbreitung, denn der Wirkeintritt ist fast so rasch wie bei der intravenösen Gabe und das häufig eingesetzte Midazolam ist relativ geschmacksneutral.13, 14 Die Patienten müssen bereit sein, das Medikament für ca. zehn Minuten unter der Zunge zu halten. Dies begrenzt die Methode auf Patienten mit entsprechender Compliance.
Medikamente
Lachgas
Lachgas hat ein ausgezeichnetes Sicherheitsprofil. Atemstörungen oder gar lebensgefährliche Zwischenfälle sind in der Zahnmedizin unbekannt.15 Lachgas reizt die Atemwege nicht und riecht angenehm. Wenn es eingeatmet wird, wird es schnell aus den Alveolen absorbiert und durch physikalische Lösung im Blutplasma transportiert, ohne sich im Blut zu binden.16 Lachgas bietet nur eine geringe analgetische Wirkung. Es führt zu einer Depression des zentralen Nervensystems ohne Auswirkungen auf das Atmungssystem und die Kreislaufparameter. Es erzeugt einen schläfrigen Zustand, bei dem der Patient auf äußere Reize reagieren kann. Die sedierende Wirkung tritt innerhalb von wenigen Minuten ein und flaut nach dem Abstellen innerhalb von wenigen Minuten ab.
Midazolam
Midazolam gehört zur Gruppe der Benzodiazepine mit stark sedierenden, amnestischen und anxiolytischen Eigenschaften. Es hat einen schnelleren Wirkungseintritt und eine kürzere Wirkdauer als andere Benzodiazepine. Es kann auf oralem, intranasalem, intravenösem, intramuskulärem und rektalem Weg verabreicht werden.17 Bei der oralen Verabreichung wird das intravenöse Präparat z. B. mit Fruchtsäften vermischt, um den bitteren Geschmack zu überdecken. In Deutschland ist auch ein Midazolam Saft als Fertigpräparat erhältlich. Midazolam wird auch intravenös gespritzt. Es lindert wie alle Benzodiazepine nicht die Schmerzwahrnehmung, verändert aber die Reaktion auf Schmerzen. Es hat den Vorteil, dass es eine antegrade Amnesie bewirken kann, sodass der Patient sich häufig nicht mehr an kurze schmerzhafte Behandlungsphasen erinnern kann. Zu den schwerwiegendsten Nebenwirkungen gehören Hypoventilation und Apnoe, sodass bei der i. v. Applikation der Zahnarzt die Kompetenz zur raschen Erkennung des Problems und ggf. Einleitung einer künstlichen Beatmung besitzen muss. Der Patient muss stets ansprechbar bleiben und die Atmung muss klinisch, mit Pulsoximeter und ggf. Kapnometrie, überwacht werden (Abb. 2).
Fentanyl
Fentanyl ist ein kurz wirkendes Opioid mit schnellem Wirkeintritt. Bei intravenöser Verabreichung setzt die analgetische und sedierende Wirkung in weniger als einer Minute ein und die klinische Wirkdauer beträgt durchschnittlich 30 bis 40 Minuten.18 Zahnärzte müssen bei Einsatz von Fentanyl jederzeit auf eine Atemdepression gefasst sein und entsprechende Reanimationsmaßnahmen einleiten können.
Ketamin
Ketamin ist ein Narkosemittel, das seit vielen Jahren in der Anästhesiepraxis eingesetzt wird. Es hat eine analgetische, hypnotische und amnestische Wirkung. Ketamin bewirkt eine elektrophysiologische Dissoziation zwischen dem kortikalen und dem limbischen System, ein Zustand der als „dissoziative Anästhesie“ bezeichnet wird. Sie verhindert, dass der Patient visuelle, auditive und schmerzhafte Reize wahrnimmt. Ketamin kann auf intravenösem, intramuskulärem, oralem, rektalem und intranasalem Weg appliziert werden. Nach der Verabreichung von Ketamin allein bleibt die Spontanatmung erhalten. Durch die Kombination mit anderen zentraldepressiven Pharmaka kann allerdings eine Ateminsuffizienz eintreten. Solche Kombinationen, insbesondere mit dem Benzodiazepin Midazolam, finden sich häufig, da Ketamin als Monosubstanz zu negativen psychischen Erlebnissen (Bad Trip) führen kann.19
Propofol
Propofol ist das am häufigsten verwen- dete intravenöse Hypnotikum zur Einleitung einer Vollnarkose, Es hat keine analgetische Wirkung und kann zur Se- dierung in Dosen verwendet werden, die weit niedriger sind als die für eine Vollnarkose erforderliche Dosis. Es hat eine sehr geringe therapeutische Breite, d. h. eine nur geringe Überdosierung kann zu Komplikationen führen, insbe- sondere Ateminsuffizienz, Atemstillstand und/oder Hypotonie.20 Propofol ist für seine amnestischen und antiemetischen Eigenschaften bekannt. Der Einsatz von Propofol erfordert eine hohe anästhesiologische Kompetenz.
Fazit
Zahnärzten steht eine breite Palette von Möglichkeiten zur Verfügung, um ihre Patienten in einen ruhigen, behandlungsfähigen Zustand zu bringen. Welche Methode bei welchem Patienten angewendet wird ist abhängig von der spezifischen Einzelsituation des Patienten und der Qualifikation des Zahnarztes. Die zahnärztlich geführte Sedierung gehört inzwischen zu einem Standardverfahren in der deutschen Oralchirurgie und Zahnmedizin.
Eine ausführliche Literaturliste steht hier zum Download bereit.
Dieser Anwenderbericht ist unter dem Originaltitel „Zahnärztliche Sedierungsverfahren“ im Oralchirurgie Journal erschienen.