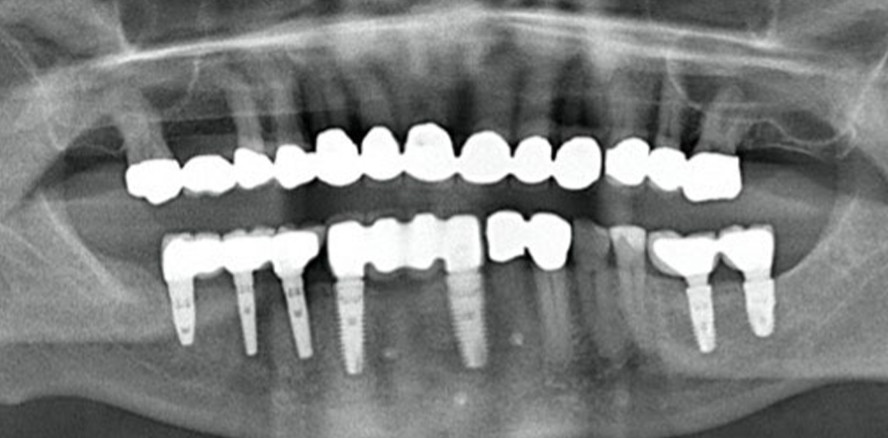
Oralchirurgie 29.08.2023
Minimalinvasive autologe Knochenaugmentation
share
Eine schonende Implantatbettaufbereitung und minimalinvasive Knochenentnahme mittels Trepanbohrung aus dem zukünftigen Implantatbett sind Grundvoraussetzung, um entstandene Kieferkammdefekte mittels der autologen Karottentechnik vorhersagbar zu augmentieren. Die Pilotbohrung erfolgt mit einem zweiteiligen Trepan, um ein Maximum an Knochen für die Augmentation zu gewinnen. Vorteile bieten neben der geringeren Morbidität durch den Entfall einer zusätzlichen Entnahmestelle, die Reduzierung der Behandlungszeit und der Verzicht von Membranen oder Ersatzmaterialien anderer Herkunft. Die Karottentechnik zeichnet sich als autologe Augmentationstechnik durch hohe osteokonduktive, osteogenetische und osteoinduktive Potenziale aus. Autologe Knochentransplantate stellen in der dentalen Implantologie aufgrund der biologischen Vorteile nach wie vor den Goldstandard dar.
Mit der Entfernung nicht erhaltungswürdiger Implantate oder Zähne werden Resorptionsprozesse eingeleitet, welche das knöcherne Implantatlager erheblich kompromittieren können. Aus ästhetischen und prothetisch-funktionellen Aspekten sind deshalb häufig Augmentationsmaßnahmen notwendig, um das verloren gegangene Hart- und Weichgewebe zu rekonstruieren. Die komplexe Rehabilitation dieser Defekte durch Augmentationen von Hart- und Weichgewebe ist mittlerweile ein etabliertes Verfahren.1 Es gibt unterschiedliche operative Methoden zum Ausgleich der verloren gegangenen Hartsubstanz. Die unterschiedlichen Techniken, Knochenentnahmestellen und Ersatzmaterialien wurden in unterschiedlichen Studien ausgewertet.1–3
Für den optimalen Erfolg dieser zum Teil sehr umfangreichen chirurgischen Maßnahmen sind eine Reihe von Aspekten zu berücksichtigen. Im Vordergrund steht ein biologisches Verständnis der Regenerationsprozesse in der bakteriell besiedelten Mundhöhle. Die vorhersagbare Augmentation ist dabei Voraussetzung für die darauffolgende Implantatinsertion in prothetisch sinnvoller Position.1, 4
Bis heute hat sich autologer Knochen als Goldstandard in der oralen Implantologie, insbesondere bei der lateralen und vertikalen Knochenaugmentation bewährt.5–8 Charakteristisch für den autologen Knochen sind die hervorragenden osteokonduktiven, osteoinduktiven und osteogenetischen Eigenschaften.3
Ersatzmaterialien unterschiedlicher Herkunft haben lediglich osteokonduktive Eigenschaften. Knochenblocktransplantate können in unterschiedlichen Formen und Größen, sowohl extra- als auch intraoral entnommen werden.9 Obwohl autogene Knochenchips aus verschiedenen intraoralen Gebieten gewonnen werden können, sind diese nicht formstabil und werden deswegen für die krestale Knochenaugmentation in der Regel mit Knochenersatzmaterial gemischt und mit resorbierbaren oder nicht resorbierbaren Membranen abgedeckt.10–12 Neben dem Risiko einer frühzeitigen Membranexposition, damit verbundenen Infektionen und somit einem potenziellen Verlust des Augmentats, braucht eine solche Behandlungsform eine lange Einheilzeit von bis zu neun Monaten und ist mit hohen Materialkosten verbunden.12–14
Knochenblocktransplantate im Rahmen der Schalentechnik werden am häufigsten aus dem retromolaren Bereich der Linea Obliqua Externa des Unterkiefers entnommen und können in der Regel für alle Formen von Knochenaugmentationen erfolgreich verwendet werden.1, 9, 15 Diese Knochenentnahme kann zuverlässig und reproduzierbar erfolgen, erfordert allerdings die Notwendigkeit eines zweiten Operationsgebietes.
Die Karottentechnik basiert auf der Verwendung von lokal gewonnenem Knochenmaterial aus dem Implantatbett und findet in vielen Indikationen erfolgreich Anwendung.2 In dem hier dargestellten Beitrag wird diese minimalinvasive Knochenaugmentationsmethode anhand einer Fallserie bei verschiedenen Indikationen detailliert beschrieben und diskutiert.
Methodik und Instrumentarium
Die Karottentechnik basiert auf der Entnahme eines stabilen Knochenkerns aus dem zukünftigen Implantatbett mithilfe eines Trepanbohrers. Weitere Knochenchips werden während des Bohrvorgangs bis zum definitiven Durchmesser des vorgesehenen Implantats gewonnen. Dabei werden die Implantatbohrungen bei geringer Drehzahl (ca. 80 bis 120 Umdrehung pro Minute) im gut befeuchteten Alveolarknochen und ohne Kühlung durchgeführt (Abb. 1a).
Im Falle eines wenig durchbluteten Implantatbetts durch den Vasokonstriktor des Lokalanästhetikums wird die Alveole mit Kochsalz befeuchtet, um eine Knochenschädigung durch Überhitzung zu vermeiden. Der Indikationsbereich der Karottentechnik beschränkt sich auf Defektsituationen, bei denen der bestehende Kieferkamm eine Restbreite hat, welche eine simultane Implantation innerhalb der Kieferkammkonturen ermöglicht und gleichzeitig ein Knochendefizit im Bereich der bukkalen und/oder palatinalen/lingualen Knochenwand vorhanden ist. Nach Implantatinsertion wird der Knochenkern im krestalen Bereich des Knochendefekts gegen die Implantatoberfläche mithilfe von Mikroschrauben (Abb. 1b) komprimiert und stabilisiert. Der restliche Teil der freien Implantatgewinde wird mit Knochenspänen bedeckt und Hohlräume werden aufgefüllt.9
Nicht selten bricht der Knochenkern während der Bohrung aus dem Implantatbett und verbleibt im Trepan. Die Bohrung sowie die anschließende Entnahme aus einem einteiligen System kann kompliziert sein, insbesondere wenn die Schneidleistung des Trepans durch häufige Verwendung nicht mehr suffizient ist. Dadurch kann der Trepan speziell im kortikalen Knochen durch fehlende Führung entgleisen. Um die Arbeit mit dieser Technik zu vereinfachen, wurde ein zweiteiliges Trepan Kit (Meisinger, Neuss) mit vier verschiedenen Trepan-Durchmessern und entsprechenden Vortrepanen entwickelt (Abb. 2a–e). Die Vortrepane körnen die Entnahmestelle an, sodass der Trepan eine Führung für eine sichere und präzise Bohrung erhält (Abb. 3a und b). Die Trepanbohrer haben eine Außen- und Innenkühlung, um den Knochenkern und das zukünftige Implantatbett durch eine stetige Kühlwasserzufuhr nicht zu überhitzen.9, 16 Dafür empfiehlt sich zusätzlich eine intermittierende Arbeitsweise, um eine bessere Irrigation mit dem Kühlmedium zu ermöglichen. Der zweiteilige Trepan erlaubt eine einfache Entfernung des Knochenkerns aus dem Zylinder des Trepanbohrers. Für den Fall des Verbleibs des Knochenkerns im Bereich der Knochenentnahmestelle wird dieser mithilfe eines speziellen Knochenkernelevators (Zapfenheber, Meisinger, Neuss) entfernt (Abb. 3c).
Operatives Vorgehen
Eine perioperative Antibiose mit Penicillin 1.000.000 I.E. erfolgt i. v. vor der Anwendung der Lokalanästhesie (eine Stunde präoperativ bei oraler Gabe) und wird je nach augmentativem Aufwand für eine Woche mit der Dosis 3 x 1.000.000 I.E./pro Tag fortgeführt. Im Falle einer gesicherten Penicillinallergie wird Clindamycin mit der Tagesdosis von 1,2 g verabreicht.
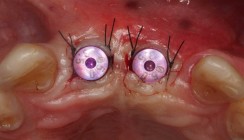
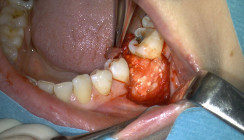
Nach lingualer/palatinaler und bukkaler Infiltration mit dem Lokalanästhetikum (4 % Articain, 1/100.000 Adrenalin) wird unter Bildung eines vollschichtigen Mukoperiostlappens die Knochenoberfläche samt Defekt dargestellt. Anschließend erfolgt die Analyse der Defektmorphologie. Eine Implantation mit simultaner Augmentation ist nur indiziert, wenn alle Implantatgewinde innerhalb der Knochenkonturen platziert werden können. Die Knochenkontur wird durch die Knochenhöhe und Knochenlage der Nachbarzähne sowie des Implantatbetts bestimmt. Die Implantatwindungen sollten mindestens 1 mm im Inneren der knöchernen Kontur liegen.9 Dieser Aspekt ist von großer Bedeutung für die vaskuläre Versorgung des Transplantats und für die simultane Osseointegration des Implantats. Aus die-sem Grund stellen breite Alveolen (Abb. 3a), unabhängig von dem Ausmaß des Knochendefektes, eine gute Indikation für die Karottentechnik dar. Nach der Wahl des entsprechenden Trepanbohrers, passend zum gewählten Implantatdurchmesser, erfolgt die Ankörnung mit dem passenden Vortrepan im Bereich der gewählten Implantatposition. Im Molarenbereich sollte diese im Bereich des Septums erfolgen, im Front- oder Prämolarenbereich leicht nach palatinal versetzt, um das Maximum an Knochenmaterial gewinnen zu können. Anschließend wird der Trepan über die Ankörnung bis zu der gewünschten Tiefe eingeführt, um den Knochenkern zu gewinnen (Abb. 3b). Nach Entnahme des Knochenkerns wird das Implantatbett bis zu gewünschtem Durchmesser und Tiefe vorsichtig weiter aufbereitet. Anschließend werden die Implantate innerhalb der Knochenkonturen inseriert (Abb. 3d). Da der Trepandurchmesser initial kleiner als der Implantatdurchmesser zu wählen ist, können bei geringer Umdrehung ohne Wasserkühlung weitere autologe Knochenspäne gewonnen werden. Die Karotte wird in der Regel mithilfe von zwei Mikroschrauben (Meisinger, Neuss, 1,0 oder 1,2 mm Durchmesser) gegen das Implantat komprimiert und stabilisiert (Abb. 3e). Dabei ist zu beachten, dass die Schrauben nur eine Kompression über den Schraubenkopf ausüben, um die Karotte zu fixieren, ohne sie zu durchbohren. In einigen Fällen kön-nen mehrere Knochenkerne, von verschiedenen Implantatbettaufbereitungen, für die Augmentation eines größeren Defekts verwendet werden (Abb. 3f). Falls bei der Implantatbettaufbereitung nicht genügend Knochenspäne für die Augmentation gewonnen werden können, empfiehlt sich die zusätzliche Gewinnung lokaler Knochenspäne durch die Verwendung eines Knochenschabers. Nach spannungsfreiem Wundverschluss erfolgt die Implantatfreilegung bereits nach drei Monaten. Durch eine vollschichtige Lappenpräparation wird der vollständig regenerierte Knochen klinisch dargestellt (Abb. 3g). Mit der prothetischen Versorgung kann simultan begonnen werden (Abb. 3h und i).
In Abhängigkeit von der Defektmorphologie und der noch erhaltenen Knochenwände erfolgt die Knochenentnahme mit dem Trepan nah an der noch intakten Knochenwand, aber unter Berücksichtigung der prothetischen Planung, der Okklusion sowie stark unter sich gehenden Bereichen. Im Oberkiefer erfolgt die Karottenentnahme meistens palatinal, weil einerseits die Knochendefekte in der Regel im Bereich der vestibulären Knochenwand liegen und anderseits damit die Gewinde des Implantats innerhalb der Kieferkonturen bleiben. Je nach Defektsitu-ationen kann man mit der minimalinvasiv gewonnenen Karotte erhebliche Knochendefekte erfolgreich und langfristig stabil regenerieren9 und mit einem entsprechenden Weichgewebsmanagement für ein hohes Maß an Funktion und Ästhetik sorgen. Die Karottentechnik eignet sich außerdem bei unvollständiger Regeneration nach umfangreicher Augmentation mit der Schalentechnik. Je nach Regenerationsfähigkeit der Empfängerregion kann man drei Monate nach Augmentation durch die Gewinnung einer Karotte bei der Implantation unvollständig regenerierte Bereiche nachaugmentieren.
Diskussion
Verschiedene Augmentationsmöglichkeiten und Materialien können zur Augmentation und Rekonstruktion von Alveolarkammdefekten verwendet werden. Die klinische Relevanz kann somit nur in einem chirurgischen Gesamtkonzept liegen, das in der Umsetzung durch die richtige Auswahl der geeigneten Technik entsprechend der Defektkonstellation getragen wird.
Autologer Knochen ist aufgrund seiner biologischen Vorteile bei unterschiedlichen Defektgrößen immer noch der Goldstandard, insbesondere für umfangreiche horizontale oder vertikale Knochenaugmentationen. Vitale Osteozyten und Osteoblasten sorgen für die Exprimierung von knochenmodulierenden Proteinen (Bone Morphogenetic Proteins, BMPs) und stimulieren die Bildung von mesenchymalen Stammzellen, welche sich wiederrum zu Osteoblasten differenzieren und als Initiator der Regeneration dienen.9, 18
Eine bewährte autologe Augmentationstechnik für die Rekon-struktion von vertikalen und lateralen Defekten repräsentiert die Schalentechnik mit mandibulären Knochentransplantaten (Split Bone Block Technique). Die Schalentechnik erfordert allerdings ein zweites Operationsgebiet. Für kleinere knöcherne Defekte ist eine minimalinvasivere Lösung mit autogenem Kno-chen vorteilhaft.15, 19–21 Bei der Karottentechnik kann, in Abhängigkeit von der Defektmorphologie, der für die laterale und vertikale Augmentation benötigte Knochen allein durch eine primäre Trepanbohrung aus dem Bereich des Implantatbetts gewonnen werden. Die Knochenmasse geht also nicht durch die Implantatbettaufbereitung verloren, sondern wird effektiv genutzt und anschließend in Form eines Bohrkerns in Sollposition stabil mit Mikroosteosyntheseschrauben fixiert.9 Ein entscheidender Vorteil ist, dass durch die Verwendung von autologem Knochen keine Membranen oder Ersatzmaterialien anderer Herkunft benötigt werden. Das Risiko für postoperative Infektionen durch Membranexpositionen wird hierdurch deutlich reduziert. Nicht resorbierbare Membranen sind aufgrund der geringeren Adhäsion an dem umliegenden Gewebe empfänglicher für frühzeitige Expositionen und sorgen somit häufig für Kontaminationen.9, 13
Die Regenerationsqualität des autologen Augmentats hängt maßgeblich von der Art der Entnahme und der Entnahmestelle ab.22, 23 Die minimalinvasive Gewinnung eines Knochenkerns im Bereich des Knochenmarks zeichnet sich durch einen dünnen, vergleichsweise geringen kortikalen Anteil mit einem Großteil an spongiösem Knochen aus.24 Dieser Knochen begünstigt eine schnelle Revaskularisierung und zeichnet sich durch einen hohen Zellanteil, eine erhöhte Differenzierungsfähigkeit mit Bildung von mineralisiertem Gewebe sowie eine hohe Expression von osteoinduktiven Proteinen aus (BMP-2 & VEGF).25, 26
Eine prospektive Fünfjahresstudie mit der Karottentechnik an 186 Patienten mit 223 augmentierten Bereichen zeigte neben einer hohen Erfolgsrate auch Langzeitstabilität des primär erzielten Ergebnisses.2 Nur 1,4 Prozent der behandelten Patienten (ausschließlich Raucher) zeigten postoperative Komplikationen geringeren Umfangs, wie vorzeitige Exposition der Implantatdeckschraube, der Mikroosteosyntheseschrauben oder Anteile des Knochenkerns (< 2 mm). Unter Berücksichtigung der in der Literatur veröffentlichten Daten ist die Komplikationsrate der Knochenkerntechnik im Vergleich zu anderen Augmentationstechniken signifikant geringer.27–30
Außerdem zeigte die prospektive Studie kaum Knochenresorptionen bei Augmentationen innerhalb der knöchernen Kontur zum Zeitpunkt der Implantatfreilegung. Geringe Resorptionen wurden an Anteilen der Karotte beobachtet, welche außerhalb der Knochenkonturen lagen (Abb. 4a–e). Somit war die Durchschnittsbreite des augmentierten Bereichs am Operationsende 2,4 ± 0,8 mm und zum Zeitpunkt der Freilegung nach drei Monaten 2,1 ± 0,6 mm. Ähnliche Vorgänge konnten im Bereich der Schalentechnik oder des Bone-Splittings beobachten werden.9, 15, 31 Radiologische Kontrolluntersuchungen unter anderem mit digitalen Volumentomografien (DVT) zeigten analog zu den oben beschriebenen klinischen Ergebnissen innerhalb des Beobachtungszeitraums zwischen fünf und acht Jahren stabile periimplantäre Knochenverhältnisse. Über den gesamten Beobachtungszeitraum ging kein Implantat verloren.2
Obwohl die vorgestellte Methode eine gute und praktikable Technik für die Behandlung von limitierten Knochendefekten darstellt, können dennoch Komplikationen durch Knochenüberhitzung mit dem Trepanbohrer bei sehr kortikalem Knochen entstehen. Dieses führt zur Symptomatik des „Burned Bone Syndroms“.16 In der vorliegenden Studie traten solche radiologischen Befunde bei zwei Patienten auf, die anschließend mithilfe entsprechender Therapie unter Anwendung eines Knochendeckels und Entfernung des apikalen Granulationsgewebes erfolgreich behandelt werden konnten.2
Schlussfolgerung
Die Karottentechnik eignet sich für die minimalinvasive Augmentation spezifischer knöcherner Defekte mit lokal gewonnenem Knochen. Grundvoraussetzung für den Behandlungserfolg mit der Technik ist ein schonender Umgang mit dem zweiteiligen Trepan und dem gewonnenen Knochenkern. Die Karottentechnik stellt ein Optimum an Kosten- und Zeiteffizienz sowohl für den Patienten als auch für den Behandler dar und zeichnet sich durch ihre hervorragende biologische und immunologische Kompetenz aus. Als in den Praxisalltag einfach zu integrierende Augmentationstechnik hat sie neben der reduzierten Behandlungszeit niedrige Komplikationsraten und zeigt in Kombination mit einem adäquaten Weichgewebsmanagement ein langzeitstabiles Ergebnis, auch in ästhetisch anspruchsvollen Bereichen.
Eine Literaturliste steht Ihnen hier zum Download zur Verfügung.
Dieser Beitrag ist im OJ Oralchirurgie Journal erschienen.