Oralchirurgie 01.02.2022
Basalzellkarzinome an der Grenze von Lippenrot und Lippenweiß
share
Wer ist zuständig?
Durch die verschiedenen Facharztrichtungen in der Medizin, wie der Mund-, Kiefer- und Gesichtschirurgie und der Oralchirurgie, ist die perilabiale Zone, genauer die Grenze zwischen Lippenrot und Lippenweiß, eine juristische Grenze, an die sich die Natur nur bedingt hält. Die Zuständigkeit für die operative Entfernung von Tumoren in diesem Bereich ist dabei nicht von den chirurgischen Fertigkeiten des behandelnden Arztes abhängig, sondern von der Lokalisation des Defekts. Das folgende Beispiel veranschaulicht die Behandlung eines zystischen Basalioms der Oberlippe als Grenzfall zwischen den Tätigkeitsgebieten eines Oralchirurgen und eines Mund-Kiefer-Gesichtschirurgen.
Basaliome sind nichtmelanozytäre, lokal maligne Tumoren der Haut, ausgehend von den Basalzellen der Epidermis. Als Leiteffloreszenzen lassen sich Teleangiektasien sowie später auch Ulzerationen und Infiltrationen in umliegendes Gewebe beschreiben, wobei eine Metastasierung nur in unter 0,01 Prozent der Fälle vorkommt.1 Ätiologisch handelt es sich um eine multifaktorielle Entstehung, bei der eine geno- und phänotypische Prädisposition in Kombination mit Umweltfaktoren, wie UV-Strahlung, die Entstehung dieses Tumors begünstigt. Sogenannte „Sonnenterrassen“, wie Kopfhaut, Stirn, Nase und Lippe, sind dabei besonders gefährdete Gesichtsbereiche, die 80 Prozent der Lokalisation der Basaliome ausmachen. Außerdem gehen der Entstehung eines Basalioms häufig Hautschäden in Form einer aktinischen Keratose voraus. Pathologisch lassen sich Basaliome in verschiedene Klassen einteilen, wobei das noduläre Basaliom den größten Anteil an der Häufigkeitsverteilung hat. Das zystische Basaliom hat nur einen geringen Anteil an der Häufigkeitsverteilung.2
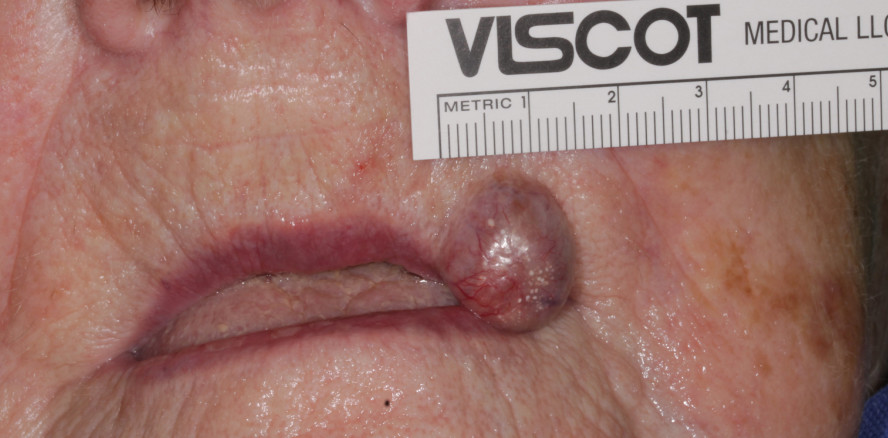
Im vorliegenden Fall wurde eine 85-jähre Patientin, im Rahmen der Kooperationsverträge im April 2020 zur aufsuchenden zahnärztlichen Versorgung, in einem Seniorenheim gesehen. Markant stach die exophytische Veränderung im Bereich der linken Oberlippe (Abb. 1.1 und 1.2) ins Auge, die, nach Angaben des Pflegepersonals, seit ca. zwölf bis 18 Monaten kontinuierlich an Größe zunahm. Der überwiegende Anteil der 15 mm großen, kugeligen und leicht elastischen Geschwulst betraf das Lippenweiß, nur etwa 30 Prozent des Defekts erstreckten sich über das Lippenrot. Aufgrund der Befundgröße und Lokalisation lehnte ein niedergelassener Dermatologe die chirurgische Exzision ab und verwies die Patientin an eine Praxis für Mund-, Kiefer- und Gesichtschirurgie. Der allgemeinen Corona-Beschränkungen geschuldet, musste der Eingriff abgesagt werden, da keine Besuche oder planbaren Eingriffe für die Bewohner des Heims mehr gestattet waren. Zahnärztliche Kontrollen und Behandlungen blieben aber für Schmerzpatienten zulässig.
Nach ersten Lockerungen der Maßnahmen wurde der Termin für die chirurgische Entfernung vereinbart. Eine Versorgung in unserem deutschlandweit einzigartigen, praxisgleichwertig ausgestatteten Zahnmobil-Container, hätte prinzipiell erfolgen können. Da aber kein durchlaufender Betrieb unter den Coronaregelungen erfolgen durfte, wurde die Patientin in die Praxis gebracht.
Zunächst erfolgte die periorale und intraorale Antisepsis der Haut und Schleimhaut mit octenisept. Anschließend wurde das OP-Gebiet durch intraorale Leitungsanästhesie im dritten Quadranten am N. infraorbitalis, N. buccalis und N. mentalis weiträumig anästhesiert. Nach der Anzeichnung der Befundgrenzen erfolgte die scharfe Umschneidung des Basalioms mit entsprechendem Sicherheitsabstand bis auf den M. orbicularis oris (Abb. 2.1) und anschließend die stumpfe Abpräparation. Die Blutstillung erfolgte bipolar (Abb. 2.2) an den Schnitträndern und der Muskulatur. Der ovale Defektbereich, mit einer Abmessung von circa 20x15 mm, reichte in den Lippenrotbereich und etwa bis zur Mitte der Lippenschlusslinie (Abb. 2.3).
Zur Defektdeckung wurde dorsal in den Bereich der Nasolabialfalte ein Transpositionslappen angezeichnet (Abb. 4.1). Die Größe wurde dabei auf ca. zwei Drittel der Defektgröße verkleinert (Abb. 3.1 - 3.3) und die Basis im rechten Winkel zur Rotationsachse und neu definierten Nasolabialfalte gelegt.3
Nach ebenfalls vollschichtiger Inzision, Lösung von der Muskulatur und Blutstillung konnte der Lappen mit nur geringem Zug in den Defekt rotiert werden. Die zusammengefügten Schnittkanten der Entnahmestelle bilden dabei die neue nasolabiale Falte, die für die Mimik entscheidend ist, sowie die perioralen Falten der Oberlippe. Die erste Naht wurde subkutan zur Positionierung des Schwenklappens im Defekt mit resorbierbarem Nahtmaterial (Vicryl 5/0) gesetzt. Weiter erfolgte der plastische Wundverschluss durch subkutane Nähte und intrakutane Nähte mit Monocryl 6/0. Um Spannung aus dem Gewebe und den Wundrändern zu nehmen, wurde ein Steri-Strip-Verband angelegt und eine Prothesenkarenz für zehn Tage verordnet.
Bei der Kontrolle in der Senioreneinrichtung nach 48 Stunden konnte der Steri-Strip-Verband entfernt werden (Abb. 6.1). Die Wundränder erschienen reizlos bei nur geringer Nachblutung am medianen Wundrand und leichter Schwellung im Bereich der Lappenbasis. Das Gewebe zeigte keine Anzeichen einer Ischämie. Zur weiteren Wundpflege wurde die Anwendung von Bepanthen Augen- und Nasensalbe angeraten.
Pathologie
Die histopathologische Untersuchung bestätigte den Verdacht eines zystischen Basalzellkarzinoms mit teils soliden Anteilen der linken Oberlippe. Damit liegt hier eine eher seltene Ausprägungsform vor, die nur in rund drei Prozent der Fälle vorkommt und als „low-grade“ Form bezeichnet wird.4 Die Tumorausdehnung betrug vertikal 15 und horizontal 9 mm, wobei die Resektionsränder im Nachresektat einen Abstand von mindestens 1 bis 1,5 mm betrugen. Diagnose erfolgte nach pathologischem Befund: ICD-O-DA-M-8090/3. Die genaue Ätiologie konnte nicht geklärt werden, jedoch zählen Basaliome zur Gruppe der ultraviolet radiation (UVR) related skin cancers und entstehen häufig auf dem Boden sonnenexponierter Hautpartien.5 Ein Ursprung sowohl im Lippenrot als auch im Lippenweiß ist denkbar. Typischerweise zeigt sich auch bei diesem Basaliom die makroskopische Gefäßzeichnung der Oberfläche sowie ein runder, prallelastischer klinischer Befund, der mit den mikroskopisch gefundenen Teleangiektasien übereinstimmt. Histologisch imponieren vor allem die zystischen Raumforderungen im Schnittbild, die aus nekrotisierenden Tumorabschnitten resultieren können.6 Differenzialdiagnostisch könnte es sich aufgrund der makroskopischen kleinen weißlichen Punkteinschlüsse auch um ein Atherom gehandelt haben. Mikroskopisch lässt sich hingegen gut die typische deutlich verbreiterte, Basalzellschichtung erkennen (Abb. 5.2).
Heilungsverlauf
Die Verlaufskontrolle nach zehn Tagen zeigte eine stadiengerechte Wundheilung (Abb. 6.2). Die Schwellung an der Lappenbasis zeigte sich rückläufig, die Wundränder in stadiengerechter Heilung. Die Prothesenkarenz konnte zu diesem Zeitpunkt aufgehoben werden. Sechs Monate nach der operativen Entfernung des zystischen Basalioms zeigt sich ein harmonisches Gesamtbild (Abb. 6.3). Die anfängliche Schwellung im mundwinkelnahen Bereich hat sich deutlich reduziert und die Schnittführung ist verschmolzen mit der natürlichen Faltengebung des perioralen Bereichs. Ein leichter Verlust des Lippenrots im äußeren Drittel der linken Oberlippe ist jedoch persistent, was für die Patientin aber keine große Einschränkung bedeutet. Funktionell ist eine vollständige Rehabilitation gelungen.
Zusammenfassung
Der vorliegende Fall beschreibt gut, dass sich die Pathologie nicht an die willkürlichen juristischen Grenzen hält, trotzdem sind diese in der Praxis von Fall zu Fall kritisch abzuwägen und einzuhalten. Ein Verstoß gegen die geltenden Regelungen der Berufsordnung und des Heilkundegesetzes kann schwerwiegende juristische Folgen im Bereich des Straftatbestands nach sich ziehen, auch wenn das klinische Ergebnis Patient und Behandler zufriedenstellt.
Referenzen:
1 Kurzlehrbuch Dermatologie, Michael Mühlstädt, Urban und Fischer, 2014, 1. Auflage, ISBN-e:978-3-437-29314-6.
2 A Clinical study of basal cell carcinoma, E. Kasumagic-Halilovic, M. Hasic, N. Ovcina-Kurtovic, DOI: 10.5455/medarh.2019.73.394-398.
3 Kompendium plastisch-rekonstruktiver Eingriffe im Gesichtsbereich, H. Weerda, Ethicon 1984.
4 Nodular cyst variant of basal cell carcinoma: Perfect correlation between histopathology and confocal microscopy; C Vico-Alonso, U Floristan-Muruzabal, R Gamo-Villegas, Dermatol pract Concept, 2019 Jan; 9(1):67–68, DOI: 10.5826/dpc.0901a15.
5 Epidemiology of basal cell carcinoma: scholarly review; JAC Verkouteren, KHR Ramdas, M Wakkee, T Nijsten; PMID: 28220485, DOI: 10.1111/bjd.15321.
6 Nodular cyst variant of basal cell carcinoma: Perfect correlation between histopathology and confocal microscopy; C Vico-Alonso, U Floristan-Muruzabal, R Gamo-Villegas, Dermatol pract Concept, 2019 Jan; 9(1):67-68, DOI: 10.5826/dpc.0901a15