Parodontologie 11.04.2014
Schnelltest zu akutem Gewebeabbau im marginalen Parodontium
share
Der qualitative Nachweis körpereigener Proteinasen, wie beispielsweise der aktiven Matrix-Metalloproteinase-8 (aMMP-8), stellt einen zuverlässigen Hinweis auf immuno-inflammatorisch bedingte Abbauprozesse von Hart- und Weichgeweben des menschlichen Körpers dar.
Ein derartiges, direkt am Behandlungsstuhl durchführbares Screeningverfahren für dieses auch Kollagenase-2 genannte Enzym bietet der nunmehr von Hager & Werken vertriebene PerioMarker® Schnelltest. Bei sinnvoller zeitlicher Testfestlegung der Durchführung im Rahmen der parodontalen Vor- und Nachsorge sowie Therapie und richtiger Interpretation des Testergebnisses kann dieser Schnelltest wertvolle Informationen liefern, welche zu einer zweckmäßigen Bewertung sowohl des Istzustandes als auch der voraussichtlich zu erwartenden Situation der marginalen Parodontalgewebe beitragen.
Biochemische Grundlage
Biochemische Analysen von Körperflüssigkeiten ermöglichen heutzutage präzise und aufschlussreiche, nicht selten sogar lebenswichtige, medizinische Informationen. In der Humanmedizin wird mittlerweile jede dritte Diagnose erst nach Auswertung von derartigen Untersuchungen gestellt. In der Zahnmedizin verhält sich dies derzeit noch deutlich anders. Durch den PerioMarker Schnelltest von miradent wird jedoch die qualitative Bestimmung eines einflussreichen „Biomarkers“, namentlich die aktive Matrix-Metalloproteinase-8, ermöglicht. Als körpereigenes, kollagenabbauendes Enzym, daher (nach einer anderen biochemischen Klassifikation) auch Kollagenase-2 genannt, ist diese Endoproteinase im Rahmen genereller immuno-inflammatorischer Prozesse – insbesondere aus parodontologischer Sicht – dahingehend von großer Bedeutung, da sie für irreversible Abbauprozesse von Hart- und Weichgeweben des marginalen Zahnhalteapparates verantwortlich ist.
Klinische Relevanzdes aMMP-8 Schnelltests
Kollagenase-2 bzw. aMMP-8, welche im Rahmen der Immunantwort des Körpers auf schädigende mikrobielle Reize hin in entsprechend betroffenen Geweben und Flüssigkeiten auftritt, kann in diesen heutzutage mit entsprechenden Nachweisverfahren ohne allzu großen Aufwand nachgewiesen werden. Basierend auf einer Reihe von klinischen Studien und der zuletzt von Ehlers et al. in 2008 publizierten Untersuchung sowie einer Veröffentlichung von Netuschil et. al. 2012 lässt sich festhalten, dass der entsprechend eingestellte Schwellenwert des PerioMarker Schnelltestes mit 25 ng/ml eine als klinisch kritisch einzustufende aMMP-8-Konzentration zuverlässig anzeigt. Denn vor allem die letztgenannte Studie – obwohl mittels laborgestützten Testverfahrens und in GCF durchgeführt und dadurch nicht direkt mit dem PerioMarker© Schnelltest-Verfahren deckungsgleich vergleichbar – hatte aufgedeckt, dass bei Probanden mit klinisch gesund erscheinender Gingiva im Mittel aMMP-8-Konzentrationen von 3ng/ml im gewonnenen Eluat vorherrschten, wobei die Bandbreite von 2 bis 9 ng/ml reichte. Bei Patienten mit nachgewiesener chronischer Parodontitis lagen die gefundenen Werte zwischen 4 und 69 ng/ml. Der Mittelwert für diese Gruppe lag bei 11,5 ng/ml. In diesem Kontext ist für die zahnärztliche Prävention und Therapie als sehr aufschlussreich zu werten, dass sich relativ hohe Befunde bei der Gruppe der Probandinnen mit vorliegender Schwangerschaftsgingivitis zeigten. Hier fanden sich Werte von 6 bis zu 200 ng/ml. Dies macht die Ergebnisse des PerioMarker® Schnelltestes umso bedeutungsvoller, da durch die Bestimmung der in schädigender Höhe vorliegenden aMMP-8- zusammen mit dem klinischen Bild und Parametern der gesundheitlichen Grundsituation Prognosen über einen drohenden parodontalen Gewebeabbau getroffen werden können. So haben bereits Mäntylä et al. 2006 zeigen können, dass z.B. bei Rauchern erhöhte aMMP-8-Werte eine schlechte Prognose im Sinne einer schlechteren Antwort auf SRP gezeigt haben. Diese wird im Übrigen in der bereits genannten aktuellen Studie von Prof. Hoffmann zum PerioMarker® Schnelltest bestätigt. Diejenigen Patienten mit erhöhten aMMP-8-Werten vor der Therapie waren tendenziell diejenigen mit den schlechtesten Ergebnissen nach der Therapie. Sorsa et al. konnten 2010 zudem zeigen, dass nach der Therapie anstabilen Stellen aMMP-8-Werte dauerhaft niedrig blieben, wohingegen die aMMP-8-Werte an unstabilen sehr schnell wieder anstiegen. Die aMMP-8 kann insofern dem Zahnarzt im Gesamtgefüge des klinischen Bildes helfen, den Therapieerfolg zu monitoren. Auch Reinhard et al. kommen 2010 zu diesem Ergebnis, dass der Biomarker aMMP-8 helfen kann, Patienten mit einem erhöhten Risiko für eine progressiv destruktive Erkrankung marginaler Parodontalgewebe zu identifizieren.
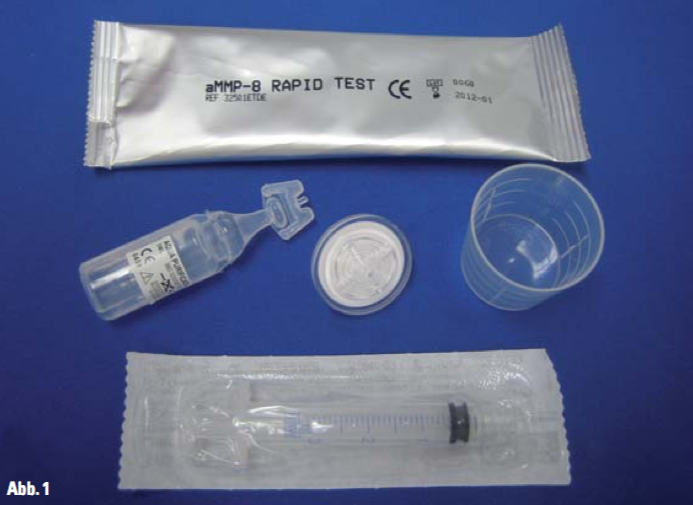
Abb. 1: Alles, was für eine Früherkennung der parodontalen Entzündungsaktivität erforderlich ist: Der PerioMarker® Schnelltest von miradent. Sämtliche Komponenten liegen bereit: Die noch bis unmittelbar vor der Anwendung sich in der Schutzhülle befinden müssende Testkassette (oben), das Fläschchen mit Spüllösung (Mitte links), der Filter (Bildmitte), der Becher (Mitte rechts) und die steril verpackte Spritze (unten). Durch die Überschaubarkeit der benötigten Hilfsmittel und die nach äußerst einfacher Einweisung problemlose Anwendung derselben, sind die Testdurchführungen selbst innerhalb von knapp zehn Minuten direkt am Behandlungsstuhl ohne Schwierigkeiten möglich und können auch ohne Weiteres an das zahnärztliche Fachpersonal delegiert werden.
Praktische Bedeutung der Ergebnisse für Prophylaxe und Therapie
Aus der Sicht des Autors im Rahmen der nunmehr fast dreijährigen praktischen Erfahrung mit dem Einsatz des PerioMarker Schnelltestes als Screening-Verfahren in seiner allgemeinzahnärztlichen Praxis, lassen sich einige wesentliche Anmerkungen zur sinnvollen und zweckorientierten Anwendung dieses Testes machen, ergänzt durch die immer wieder auftretenden Fragen zum praxisgerechten Einsatz des Testes durch Teilnehmer bei Vorträgen und Kursen des Autors zu dieser Thematik.
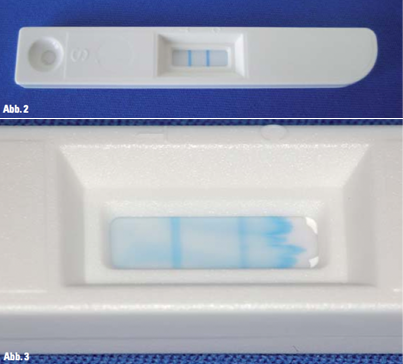
Abb. 2: Eine für eine aMMP-8-Wert-Bestimmung eingesetzte Testkassette. Zu beachten ist, dass der „Testbalken (T)“ (im Testfeld links) bei diesem Patientenfall nach den vorgeschriebenen fünf Minuten Wartezeit beinahe stärker blau verfärbt ist als der Kontrollbalken (C) rechts. Dies spricht für eine sehr hohe Konzentration. Die Durchführung des Speichel-Tests ist für den Patienten ein vollkommen „schmerzfreies Kinderspiel“. Kurz vor dem Test darf allerdings nichts mehr gegessen oder getrunken werden. Gleiches gilt für das Zähneputzen. – Abb. 3: Das Testfeld der Testkassette des Patientenfalles aus Abbildung 2. Der PerioMarker Schnelltest ist testtechnisch als „Lateral-Flow-Test“ angelegt. Nach Einbringen von drei Tropfen des gefilterten Speichel-Spüllösung-Gemisches in die auf der Testkassette sich befindende Auftropfmulde fließt das Gemisch recht zügig von links nach rechts zunächst durch den Testbalken-Bereich (T) und dann zur Qualitätssicherung durch den Kontrollbalken-Bereich (C).
Der PerioMarker ist ein Screening-Schnelltest
Der direkt am Patientenstuhl durchführbare Test stellt eine Übersichtsuntersuchung aus allen Zähnen des Patienten dar. Durch eine Mundspülung als Probe wird somit aufsummierend die Gesamtkonzentration an aMMP-8 festgestellt, welche sich von natürlichen marginalen Zahnfächern oder – in annähernd vergleichbarer Weise – aus zur Mundhöhle hin offenen Implantatlagern eluiert. Zu beachten ist die bei Implantaten generell geringere Sulkusflussrate und sinnvollerweise eine erforderliche Restbezahnung von mindestens zwölf Zähnen. Dies ist insbesondere dann zu beachten, wenn der Test bei vermeintlich gesunden parodontalen Verhältnissen positiv (also mit einem, wenn unter Umständen auch nur leicht, blau verfärbten Teststreifen) ausfällt, also ein erhöhtes Risiko für Kollagenolyse anzeigt. Oder aber, wenn er bei offensichtlich klinisch klar entzündeten Parodontien bzw. Implantatlagern negativ (also keine Blauverfärbung des Teststreifenfeldes) ist. In beiden Fällen gibt der Schnelltest keine falsche Aussage vor, sondern genauer gesagt den Hinweis zur weiteren Abklärung möglicherweise vorherrschendender aMMP-8-Werte direkt vor Ort im marginalen Parodont oder mukosalen Implantatlager. Ein Screening-Test mit einem biochemisch-testtechnisch vorgegebenen Schwellenwert (hier 25 ng/ml) kann nicht anders funktionieren. Wer diesen Test in größerer Zahl durchführt, wird bemerken, dass die Ausprägung der Blauverfärbung des Teststreifens im Testfeld des PerioMarker Schnelltests stark unterschiedlich sein kann. So lassen sich leichteste Blauverfärbungen feststellen, wie auch blaue Teststreifen, die farbintensiver sind als der zum Vergleich und zur Sicherheit stets auftretende Kontrollstreifen im Testfeld. So repräsentieren schwach ausgeprägte Testlinien nach Rückfrage beim Hersteller einen Wertebereich von 25 ng/ml bis ca. 50 ng/ml (aMMP8 im Filtrat), stärker ausgeprägte Testlinien den Bereich ab 40 ng/ml. Steht der örtlich bezogene Nachweis des aMMP-8-Wertes einer ganz speziellen Zahnfleischtasche an, dann führt kein Weg an einer lokalen Probenentnahme direkt aus dem Sulkus oder dem marginalen Implantatbett vorbei. Für eine derartige, örtlich bezogene Testung der Zahnfleischtasche oder des marginalen Implantatbettes sollte der ebenfalls als Chairside-Schnelltest von miradent angebotene Implantat-Marker verwendet werden.
- Die Testung mittels PerioMarker ist kein „Parodontitis-Test“
Der PerioMarker Schnelltest stellt keinen Test zur Feststellung bzw. Festlegung des Befundes „Parodontitis“ dar. Zur klinischen Erkenntnis, Dokumentation oder gar Klassifikation bestehender Entzündung des marginalen Parodontiums existieren bereits anerkannte und bewährte Indizes, wie beispielsweise der BOP (Bleeding on Probing) nach Ainamo und Bay aus dem Jahre 1975, der GI (Gingiva-Index) nach Löe und Silness von 1967, der SBI (Sulkus-Blutungs-Index) nach Mühlemann und Son von 1971 oder der mittlerweile auch in den BEMA integrierte PSI (Periodontal-Screening-Index) der AAP und ADA von 1992. Diese Indizes spiegeln das klinische Bild wider und definieren so die Ausprägung einer manifesten Gingivitis bzw. Parodontitis.
- Der PerioMarker Schnelltest dient der Risikobestimmung progredient destruktiver Abbauprozesse im marginalen Zahnbett
Der hier diskutierte Schnelltest stellt ein sehr nützliches Instrument zur ersten, orientierenden Beurteilung eines sich aktiv im marginalen Parodontium oder periimplantär abspielenden Attachement- bzw. Knochenverlustes dar, welcher sich als Resultat einer zum Zeitpunkt der Untersuchung klinisch manifesten immuno-inflammatorischen Reaktion ergibt. Der Test gibt also Hinweise auf das Risiko eines Patienten, an einer progressiv destruktiven Erkrankung seines Zahnhalteapparats zu leiden. So konnten Sorsa et al. 2010 zeigen, dass nach einer Therapie an stabilen parodontalen Stellen aMMP-8-Werte niedrig bleiben, wohingegen die aMMP-8-Werte an unstabilen Stellen sehr schnell wieder anstiegen.
Ebenso aufschlussreich für die Einschätzung des zu erwartenden Erfolgs oder Nichterfolgs einer parodontalen Therapie ist es, zu wissen, dass die bisherigen wissenschaftlichen Untersuchungen der klinischen Bedeutung der in Zahnfleischtaschen vorherrschenden aMMP-8-Werte erkennen lassen, dass sowohl die Prognose des Behandlungserfolges schlechter als auch die gesamte Behandlung schwieriger wird, je höher die anfänglichen aMMP-8-Werte lagen. Eine Feststellung, die gleichermaßen für mittels Screening-Methode wie mittels lokaler Einzelprobe gewonnene Werte gilt.
Auch mit Hinblick auf den „ersten implantologischen Imperativ“ ist die Durchführung eines aMMP-8-Schnelltestes als absolut sinnvoll einzustufen. Besagt diese Vorgabe doch, dass bei aktiv bestehenden parodontalen Entzündungen keine Implantation erfolgen darf. Besteht also nachweislich eine bakteriell indizierte immuno-inflammatorische, fortschreitend destruktive Parodontitis mit akuter Kollagenolyse, dann spätestens sollte erst eine Strategie zur Beseitigung dieser Parodontitis festgelegt und auch umgesetzt werden, bevor die Einbringung eines alloplastischen Fremdkörpers mit der beabsichtigten Hoffnung auf einwandfreie Osseointegration in den Alveolarknochen – um es etwas provokant auszudrücken – riskiert wird. Auf jeden Fall sollte bei einem positiven Befund eine entsprechende „engmaschige“ Recall-Frequenz mit dem Patienten besprochen und festgelegt werden, wobei ihm hierbei auch deutlich die möglichen Folgen einer mangelnden Compliance vor Augen geführt werden sollten. Idealerweise sollte eine solche Aufklärung schriftlich notiert und vom Patienten gegengezeichnet werden.

Abb. 4: Eine Blaufärbung des Testbalken-Bereiches (T) tritt bei einer Konzentration von mindestens 25 ng/ml aMMP-8 im aus dem Munde des Patienten stammenden Speichels ein. Für den mit der Testdurchführung Vertrauten, lässt sich sehr einfach und klar erkennen, wie ausgeprägt der Testbalken im Vergleich zum Kontrollbalken ist. – Abb. 5: Hier das Testfeld einer Testkassette eines anderen Patienten. Auch ein derartiges Testergebnis kann vorkommen. Die kaum auszumachende Blauverfärbung des Testbalkens spricht dennoch für das Vorhandensein einer kritischen, behandlungsrelevanten aMMP-8-Konzentration im Speichel des Untersuchten, da der klinisch beachtenswerte Schwellenwert von 25 ng/ml erreicht ist.
- Interdisziplinäre Verbindung zwischen Zahn- und Humanmedizin
Es darf mittlerweile als bekannt vorausgesetzt werden, dass die Ausschüttung von aMMP-8 im Rahmen körpereigener immuno-inflammatorischer Prozesse als Wegbereitung für spezielle Abwehrzellen dient. Dieses Enzym wirkt dabei wie eine „Machete im Dschungel“ (Netuschil) des pathogen bakteriell betroffenen Bindegewebes für die immunologisch zielorientierte Migration von insbesondere polymorphkernigen Granulozyten, Makrophagen und Osteoklasten. Ist hierbei der entzündungsreizbedingte Abbau von infiziertem Gewebe im „physiologischen Gleichgewicht“ mit dem ausheilenden Aufbau reparierender bzw. regenerativer Körperzellen, dann stellt sich in absehbarer Zeit die Ausheilung ein. Ist dieser Vorgang durch ein Übermaß an Abbaufaktoren – wie beispielsweise die aktive Kollagenase-2 bzw. aMMP-8 – aus dem Gleichgewicht geraten, dann wird durch diesen übermäßigen Gewebeabbau auch gleichzeitig die ansonsten dichte Pforte gesunden Gewebes zum gesamten Blutkreislauf hin eröffnet. Diese Auswirkung gilt auch uneingeschränkt für alle parodontalen Gewebestrukturen. Führt man sich hierbei vor Augen, dass die gesamte Oberfläche der Innenseiten der Alveolen eines voll bezahnten Erwachsenen ungefähr der einer Handfläche entspricht, dann wird deutlich, wie umfangreich Bakterien und vor allem Anaerobiern wie Porphyromonas gingivalis Tür und Tor in den Blutkreislauf geöffnet sein können.
Die wechselseitige Beeinflussung zwischen parodontalem Entzündungsgeschehen mit „problematisch“ aktiviertem Immunsystem und verschiedenen systemischen Erkrankungen, wie beispielsweise Diabetes, rheumatischer Arthritis oder auch Herzinfarkt- und Schlaganfallrisiken, gelten mittlerweile als unstrittig. So verläuft zum Beispiel der Knochenabbau bei Diabetikern schneller als bei Nicht-Diabetikern. Ebenso bekannt ist in diesem Kontext, dass eine im erforderlichen Falle durchgeführte systematische Parodontaltherapie ganz wesentlich dazu beitragen kann, die diabetologischen Blutwerte von Betroffenen zu verbessern. Vor diesem Hintergrund fordern auch internistische und parodontologische Fachgesellschaften einen interdisziplinären diagnostischen Ansatz von Zahn- und Humanmedizin. Mit dem Perio-Marker Schnelltest von miradent liegt somit ein diagnostisches Instrument vor, welches als bisher fehlendes Bindeglied diagnostischer zahnärztlicher und internistischer Bemühungen angesehen werden kann, da dieser Test unmittelbar aufzeigt, ob im Rahmen des parodontalen Entzündungsgeschehens die Pforte in den Blutkreislauf mit allen genannten möglichen Konsequenzen eröffnet ist.
Zusammenfassung
Die qualitative – als Screening-Test ausgelegte – Bestimmung der im gesamten Speichel vorherrschenden Konzentration kritischer aMMP-8-Werte kann mittels des hier besprochenen Perio-Marker Schnelltestes jederzeit einfach und unkompliziert in der ärztlichen oder zahnärztlichen Praxis ausgeführt werden, um so für die Festlegung erfolgsorientierter Therapiestrategien eine zusätzliche, äußerst zweckdienliche Information zur Verfügung zu haben. Das „Test-Timing“ im Rahmen einer professionell ablaufenden systematischen Parodontaltherapie (Eingangsuntersuchung, Initial- und Hygienephase mit Reevaluation, Behandlungsphase, Erhaltungsphase mit Reevaluation so wie Rezidivbehandlung) ist – aus der Sicht des Autors – dabei nicht standardisiert, sondern vielmehr, je nach vorliegender gesundheitlicher Grundsituation des Patienten sowie weiteren Einfluss nehmenden Faktoren (parodontale Anamnese), sehr individuell festzulegen. Als Faustregel kann dabei gelten: „Besser früher (und öfter) testen als zu spät (und zu selten)!“
Hier geht's zur Literaturliste.










