Parodontologie 23.03.2026
Gelockerte Zähne aufgrund von Parodontitis – Schienung oder Extraktion?
share
Der folgende Beitrag gibt einen Überblick zur Einordnung solcher Fälle in die neue Parodontitisklassifikation, über den aktuellen Stand der Forschung zu diesem Thema sowie über die aktuellen Behandlungsempfehlungen. Ergänzt wird der Beitrag durch ein klinisches Fallbeispiel, bei dem es durch die Schienung der parodontal stark geschädigten und gelockerten Unterkieferinzisiven gelungen ist, die Zähne zu erhalten, die parodontale Situation zu stabilisieren sowie die Lebensqualität der Patientin zu verbessern.
Parodontitis ist eine chronische, multifaktorielle entzündliche Erkrankung, die mit einem dysbiotischen Plaquebiofilm assoziiert ist und durch die fortschreitende Zerstörung des Zahnhalteapparates gekennzeichnet ist. Primäre Merkmale der Parodontitis umfassen den Verlust von parodontalem Stützgewebe, welcher sich durch klinischen Attachmentverlust (AV), radiologisch feststellbaren Alveolarknochenverlust, parodontale Taschenbildung und gingivale Blutung manifestiert.1 Die Klassifikation der Parodontitis erfolgt durch ein mehrdimensionales Matrixsystem, bei dem Stadium (I bis IV) und Grad (A, B, C) der Parodontitis unterschieden werden (sog. „Staging und Grading“). Das Stadium reflektiert hauptsächlich den Schweregrad der Erkrankung bei Erstvorstellung sowie die Komplexität der notwendigen Therapie.1 Wird eine Parodontitis nicht behandelt, droht in letzter Konsequenz der Verlust des Zahnhalteapparates und damit letztendlich des Zahnes.2 In Deutschland liegt die Prävalenz schwerer Parodontitis (Stadium III/IV) bei den jüngeren Erwachsenen (35- bis 44-Jährige) und jüngeren Senior/-innen (65- bis 74-Jährige) bei 17,5 Prozent beziehungsweise 52,7 Prozent.4
Stark erhöhte Zahnbeweglichkeit ist ein häufiges Symptom der fortgeschrittenen Parodontitis1 und häufig die Folge einer Kombination aus verschiedenen pathologischen Veränderungen, zu denen die Auflockerung der parodontalen Stützgewebe durch Entzündung, die Verlagerung des Rotationszentrums des Zahnes nach apikal aufgrund fortgeschrittenen Attachment- und Alveolarknochenverlustes sowie die traumatische Okklusion zählen. In einigen Fällen kann diese erhöhte Zahnbeweglichkeit durch systematische Parodontitistherapie und Korrektur von okklusalen Vorkontakten deutlich reduziert oder sogar beseitigt werden. Häufig jedoch verbleibt auch nach erfolgreicher Parodontitistherapie und bei stabilen parodontalen Verhältnissen eine erhöhte Beweglichkeit, die durch die irreversible Verschiebung des Rotationszentrums des Zahnes bedingt ist. Patienten mit einer pathologisch erhöhten Zahnbeweglichkeit und sekundärem okklusalem Trauma, bei denen Korrekturen durch Schienungsmaßnahmen möglich sind, werden einer eigenen Kategorie des Stadium IV der Parodontitis zugeschrieben, dem sogenannten Falltyp 1.6
Aktuelle Behandlungsempfehlungen und Stand der Forschung
Erhöhte Zahnbeweglichkeit kann die Kauleistung, die Sprachfähigkeit, den oralen Komfort8, 9 sowie die mundgesundheitsbezogene Lebensqualität (MLQ)10 stark beeinträchtigen. Im klinischen Alltag zeigt sich dies dadurch, dass Betroffene davon berichten, aus Angst vor Zahnverlust zum Beispiel keine ganzen Äpfel mehr zu essen, und es vermeiden, in knusprige Brötchen zu beißen. Besonders häufig sind die Unterkieferinzisiven betroffen. Ein einfaches Verfahren, diesen Patienten zu helfen, ist die adhäsive Verbindung der gelockerten Zähne mit den Nachbarzähnen durch Komposit- oder glasfaserverstärkte Schienung, um so eine Stabilisierung der Zähne zu erreichen (sog. „Verblockung“, „Splinting“).
Entsprechend den aktuellen S3-Leitlinien der EFP sollte bei Parodontitis Stadium IV in allen Phasen der Parodontitistherapie (insbesondere jedoch während der Therapiestufe 1 [Supragingivale Biofilmkontrolle und Kontrolle lokaler/systemischer Risikofaktoren]) eine vorübergehende Schienung und/oder eine begrenzte selektive Okklusionskorrektur überbeweglicher Zähne in Erwägung gezogen werden, um den oralen Komfort zu erhöhen und die Behandlung durch die Stabilisierung zu erleichtern.6 Auch nach erfolgreichem Abschluss der stufenweisen Parodontitistherapie empfehlen die aktuellen Leitlinien, bei anhaltender oder zunehmender Zahnbeweglichkeit eine langfristige Schienung in Erwägung zu ziehen, um den Patientenkomfort zu verbessern.6
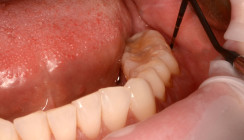
Die im Rahmen eines aktuellen Reviews14 durchgeführte Datensynthese aus zwei retrospektiven Studien zur Schienung parodontal geschädigter und gelockerter Zähne11, 12 kommt zu dem Ergebnis, dass die gewichtete mittlere Inzidenz für Zahnverlust gelockerter und geschienter Zähnen bei 8,4 Prozent innerhalb von zwei Jahren nach nichtchirurgischer Parodontitistherapie lag, wohingegen die gewichtete mittlere Inzidenz für Zahnverlust von den entsprechenden Kontrollzähnen bei 10,1 Prozent lag. In den beiden ins systematische Review eingeschlossenen Studien zeigten die geschienten Zähne im Verlauf der unterstützenden Parodontitistherapie (UPT) stabile parodontale Verhältnisse. Signifikante Veränderungen der Plaquewerte durch die Schienung wurden nicht festgestellt.12 Wird die Schienung aus Stabilitätsgründen über die Schmelz-Zement-Grenze hinaus gestaltet, kann die Konstruktion sogar den positiven Effekt eines Widerlagers für die Interdentalraumbürstchen haben und bei guter Passung die Reinigung für den Patienten einfacher machen. Dies ist besonders bei großen freien Interdentalräumen der Fall. Um den parodontalen Therapierfolg langfristig zu sichern und Karies zu vermeiden, ist nach Einbringen der Schienung eine korrekte Anpassung der Interdentalraumbürstchen für jeden Zwischenraum und die entsprechende Instruktion des Patienten unerlässlich (Abb. 1).
Wie häufig sind Schienungsbrüche?
Bezüglich der Überlebensrate der Schienen bis zum Bruch bzw. zur Reparaturbedürftigkeit zeigen sich unterschiedliche Ergebnisse, die von sehr häufigen Brüchen9, 11 bis hin zu hohen Überlebensraten von Schienen im Unterkieferfrontzahnbereich von 95 Prozent nach 4,5 Jahren15, 65 Prozent nach 5,4 Jahren16 und 67 Prozent nach zehn Jahren12 reichen. In diesem Zusammenhang deutet die aktuelle Studienlage darauf hin, dass die Bruchwahrscheinlichkeit der Schienung von ihrer Position im Kiefer beeinflusst wird. Brüche im Seitenzahnbereich scheinen deutlich häufiger vorzukommen.11, 17 In einer retrospektiven Studie zum Einfluss von Schienung auf parodontal geschädigte und gelockerte Molaren und Prämolaren über einen Beobachtungszeitraum von zehn Jahren benötigten 22 der 32 eingeschlossenen Verblockungseinheiten/Schienungen während dieser Zeit mindestens eine Reparatur, was einer Überlebensrate der Schienungen von gerade einmal 31 Prozent entspricht. Weiterhin wurde in dieser Studie festgestellt, dass die meisten Brüche innerhalb der ersten drei Jahre nach Insertion der Verblockung/Schienung stattfanden. Ob die Zähne nur mit Komposit verblockt wurden oder ein Strang aus Glasfaser mit eingebracht wurde, hatte dabei keinen Einfluss auf die Überlebensrate der Schienungen an sich.17
Wann ist der beste Zeitpunkt, eine Schienung einzubringen?
In einer prospektiven Studie erhielt eine Gruppe von Parodontitispatienten mit stark gelockerten Unterkieferinzisiven vor der subgingivalen Instrumentierung eine Schienung der Zähne 33 bis 43, wohingegen die Kontrollgruppe die Schienung erst sieben Monate nach subgingivaler Instrumentierung erhielt. Patienten, welche die Schienung vor der subgingivalen Instrumentierung erhielten, zeigten einen statistischen Trend zur stärkeren Verbesserung der MLQ unmittelbar nach der Instrumentierung.10 Ein Jahr später zeigten beide Gruppen eine nahezu identische MLQ.13 Daraus kann geschlussfolgert werden, dass sich durch eine unmittelbare Schienung vermutlich eine schnellere Verbesserung der MLQ erzielen lässt, dieser Effekt aber im gleichen Ausmaß auch mit einer späteren Schienung erzielt werden kann. Ein weiteres Argument für eine Schienung vor der subgingivalen Instrumentierung liegt darin, dass die parodontale Situation bei diesem Vorgehen eine Tendenz zu besseren Therapieergebnissen aufzeigt.13 Die Schienung nach subgingivaler Instrumentierung bietet den Vorteil, dass ein Rückgang der Zahnlockerung festgestellt werden kann, wodurch eventuell die Schienung nicht mehr indiziert ist.
Wie sollte geschient werden?
Die semipermanente/permanente Schienung erfolgt im Unterkieferfrontzahnbereich zumeist durch direkte Verblockung der Zähne mittels Adhäsivtechnik und Komposit mit oder ohne glasfaserverstärkten Strang. Eine aktuelle Studie weist darauf hin, dass reine Kompositverblockungen im Vergleich zu glasfaserverstärkten Verblockungen eine höhere Bruchwahrscheinlichkeit haben16, wohingegen andere Studien keinen Einfluss der Art der Verblockung auf die Bruchwahrscheinlichkeit feststellen konnten.12
Fallbeispiel
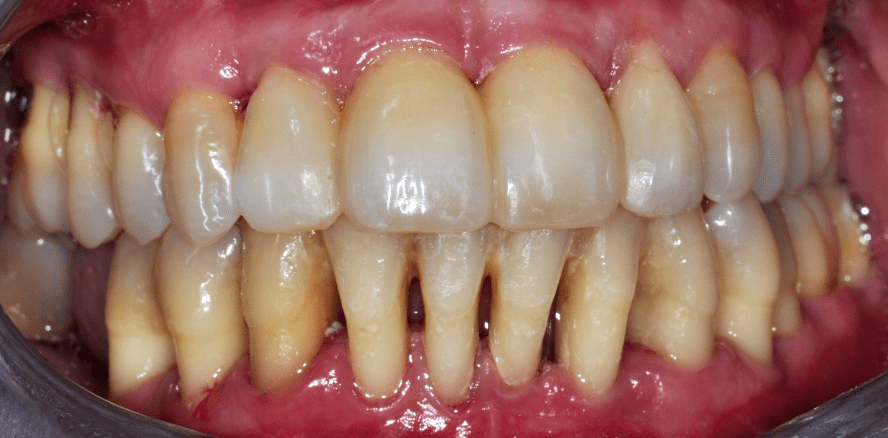
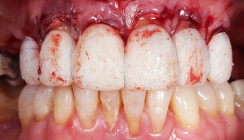
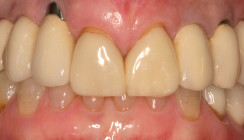
Die Abbildungen 2a–d zeigen die Eingangssituation einer allgemeinmedizinisch gesunden 37-jährigen Nichtraucherin mit Parodontitis Stadium IV Grad C, Falltyp 1 (damalige Diagnose: generalisierte aggressive Parodontitis). Ihr Hauptanliegen war der Zahnerhalt und die Beseitigung der „lockeren“ Zähne. Die Sondierungstiefen lagen generalisiert zwischen 5 und 9 mm. Die AV bei bis zu 12 mm. Die Zähne 33-43 wiesen alle einen Lockerungsgrad III auf. Auch die Oberkieferfront wies einen Lockerungsgrad II auf. Nach der Mundhygienephase erfolgte eine Full-Mouth-Disinfection mit adjuvanter Antibiotikagabe. Die Schienung der Zähne 33-43 erfolgte mittels glasfaserverstärkter Kompositverblockung. Bei Befundevaluation zeigten sich nur noch vereinzelte Taschen von bis zu 5 mm, welche reinstrumentiert wurden. Die Patientin konnte entsprechend in die engmaschige UPT (dreimonatiges Intervall) überführt werden. Zur Verbesserung der Ästhetik und Stabilisierung der gelockerten Oberkieferfrontzähne erfolgte nach Abschluss der aktiven Behandlungsphase ebenfalls eine Verblockung der Oberkieferfrontzähne und Zahnumformung im direkten Verfahren mittels Komposit. Abbildungen 3a–d zeigen die Situation der Patientin zweieinhalb Jahre nach Erstbefundung.
Ausblick
In den letzten Jahren hat sich auch die Zahnmedizin zunehmend digitalisiert. Mit Intraoralscannern können hochpräzise dreidimensionale Modelle der Kiefer und Zähne erstellt werden, auch vom parodontal geschädigten Gebiss.18 Es gehört heute zum zahnmedizinischen Standard, dass auf Basis von digitalen 3D-Modellen metallfreier zahnfarbener Zahnersatz wie Einzelzahnkronen oder Brücken aus Zirkoniumoxid (ZrO2) im subtraktiven Fräsverfahren hergestellt werden. Eine völlig neue Methode zur Herstellung von Zahnersatz oder zahnmedizinischen Hilfsteilen eröffnet sich mit der Möglichkeit, ZrO2 in speziellen 3D-Druckern erstellen zu können. Ein Vorteil gedruckter Konstruktionen liegt darin, dass die geometrischen Möglichkeiten nicht durch die Anzahl der Fräsachsen beschränkt ist. In einer aktuellen experimentellen Studie wurde gezeigt, dass bei der adhäsiven Zementierung von gedruckten ZrO2-Restaurationen eine ähnlich hohe Haftkraft erzielt werden kann, wie für gefräste Restaurationen.19 Durch die Anwendung dieser neuen Technik könnte es möglich sein, in Zukunft gut haftende, bruchstabile und ästhetisch hochwertige zahnfarbene Schienen im Labor herzustellen. Erste Vorversuche zu diesem Vorgehen (Abb. 4) zeigen vielversprechende Ergebnisse, und es ist mit Spannung zu erwarten, ob und wie sich diese Möglichkeit weiter entwickeln wird.