Parodontologie 28.02.2011
Gingivitis- und Parodontitistherapie: Plaquekontrolle mit Chlorhexidin auch ohne Alkohol möglich
Chlorhexidin (CHX) ist einer der bekanntesten und effektivsten Wirkstoffe gegen Plaque und Gingivitis. CHX wirkt antibakteriell und plaquehemmend. Aufgrund seiner antibakteriellen Wirkung wird Chlorhexidin in höheren Konzentrationen (0,2 %) als Goldstandard der kurzzeitigen chemischen Plaquekontrolle angesehen und findet seinen Einsatz in verschiedenen Bereichen der Zahnheilkunde. Mittlerweile ist CHX auch ohne Alkohol bei äquivalenter Wirkung zu CHX-Produkten mit Alkohol erhältlich.
Bakterielle Plaqueursache für Gingivitis und Parodontitis
Mit zunehmender Plaqueakkumulation bei ungenügender Mundhygiene beginnt sich das normalerweise fest haftende Saumepithel von der Zahnoberfläche zu lösen. Die physiologische Erneuerung ist gestört. Im Zuge der Plaqueausdehnung auch in subgingivale Bereiche kommt es zu Entzündungen des Zahnfleisches. Es ist gerötet, geschwollen und blutet leicht. Die Ausprägung der Gingivitis ist durch die Plaquemenge und die bakteriellen Stoffwechselprodukte bedingt. Die Entwicklung einer Gingivitis zur Parodontitis wird durch die vermehrte subgingivale Ausbreitung und eine Veränderung in der Zusammensetzung der Plaquebakterien verursacht, die die immunologische Wirtsantwort beeinflusst. Durch die Etablierung parodontalpathogener Bakterien greift die Entzündung auf Alveolarknochen und Desmodont über. Es kommt zum Attachmentverlust und zur Taschenbildung.
Wichtigste Therapiemaßnahme ist dann die mechanische Infektionsbekämpfung durch Scaling und Wurzelglättung in der zahnärztlichen Praxis. In bestimmten Fällen kann auch die begleitende Gabe von Antibiotika notwendig sein. Zusätzlich kann zur Unterstützung der mechanischen Reinigung bei bakteriell bedingten Entzündungen der Gingiva und während parodontaler Behandlung die kurzzeitige Verwendung eines Antiseptikums zur deutlichen Reduktion der Plaquebakterien erforderlich sein, um den Heilungsprozess zu fördern. Als Antiseptikum bietet sich hier eine Chlorhexidin-Lösung an. Denn Chlorhexidin (CHX) ist einer der bekanntesten und effektivsten Wirkstoffe gegen Plaque und Gingivitis. Aufgrund seiner antibakteriellen Wirkung wird Chlorhexidin in höheren Konzentrationen (0,2%) als Goldstandard der kurzzeitigen chemischen Plaquekontrolle angesehen. CHX hat die Eigenschaft, sich an bestimmte orale Strukturen anzulagern und somit die Anheftung von Proteinen an die Zahnoberfläche und die Bildung von Plaque zu beeinflussen. Untersuchungen konnten zeigen, dass die antimikrobielle Wirkungsweise 6 bis 8 Stunden anhält (Netuschil et al. 1997).
Alkohol in CHX-Lösungen
Aufgrund der Alkoholproblematik ist dabei ein alkoholfreies CHX-Produkt (z.B. meridol® paro CHX 0,2 %) unbedingt empfehlenswert. Dieses gilt nicht nur für den häuslichen Einsatz, sondern ebenso für den gezielten Einsatz in der Praxis. Alkohol wird immer noch in vielen CHX-Lösungen verwendet, obwohl dieser Inhaltsstoff nicht unproblematisch ist. Zum Thema Alkohol in Mundspül-Lösungen arbeitet ein Übersichtsartikel von Brecx, Netuschil und Hoffmann (2003) heraus, dass Ethanol häufig als Lösungsmittel diene, aber vom chemischen Standpunkt her in den meisten Fällen unnötig sei. Ethanol sei weder in vitro noch in vivo antibakteriell wirksam gewesen, wie eine Studie von Gjermo et al. (1970) gezeigt habe. Für eine bakterizide Wirkung müsse Alkohol in Konzentrationen von 40% eingesetzt werden. Die Alkoholkonzentration in Mündspül-Lösungen liege jedoch mit 5–27% deutlich darunter. Der Alkohol in Mundspül-Lösungen habe daher keinen zusätzlichen antibakteriellen Nutzen. Zudem gebe es Beziehungen zwischen Alkohol und Schmerzempfinden. Bolanowski et al. (1995) fanden eine direkte Beziehung zwischen Alkoholgehalt und dem in der Mundhöhle ausgelösten Schmerzempfinden. Zum Krebsrisiko existieren widersprüchliche Daten, eine Gefahr kann also nicht sicher ausgeschlossen werden. Alkohol sollte wegen der Alkoholrisikogruppen (z.B. Kinder, Jugendliche, Schwangere, „trockene“ Alkoholiker) generell in Spüllösungen vermieden werden.
Dass der Verzicht auf Alkohol in CHX-Produkten keine Auswirkungen auf die Wirksamkeit hat, konnte in einer In-vivo-Studie an der Universität Dresden nachgewiesen werden. In dieser doppelblinden, randomisierten klinischen In-vivo-Studie wurde von der Arbeitsgruppe um Professor Thomas Hoffmann (2005) der Einfluss von CHX-Spülungen auf das Plaquewachstum untersucht. Während eines 21-tägigen Untersuchungszeitraumes wendeten die Probanden als alleinige Mundhygienemaßnahme 2x täglich eine der folgenden Mundspülungen an: CHX 0,2% ohne Alkohol (meridol® paro CHX 0,2%), eine kommerzielle Mundspülung mit 0,2% CHX (alkoholhaltig) und eine Placebo-Mundspülung.
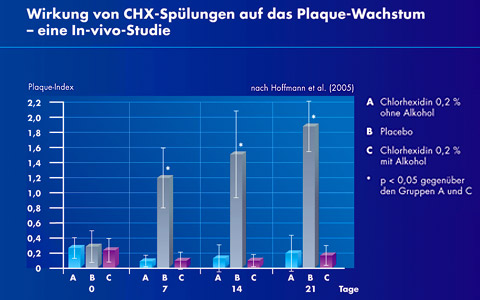
Abb. Die plaquehemmende Wirkung der Lösung mit 0,2% CHX ohne Alkohol wurde bestätigt.
Hinsichtlich der Hemmung der Plaquebildung gab es keinen statistisch signifikanten Unterschied zwischen den beiden chlorhexidinhaltigen Mundspülungen. Der Unterschied zur Placebo-Mundspülung war bei beiden CHX-Spülung deutlich und statistisch signifikant. Die plaquehemmende und antibakterielle Wirkung der Lösung mit 0,2% CHX ohne Alkohol wurde bestätigt.
CHX – Wechselwirkungen mit anionischen Tensiden in Zahnpasten
Neben den zahnärztlichen Maßnahmen bei Gingivitis und Parodontitis bildet die häusliche Mundhygiene eine zentrale Säule für den Erfolg der Behandlung. Soweit möglich sollte auch nach einem zahnärztlichen Eingriff und während der Anwendung einer CHX-Spülung die regelmäßige und konsequente mechanische Plaqueentfernung mit Zahnpasta und Zahnbürste erfolgen. Ein Punkt, der bei der Empfehlung von CHX für den Hausgebrauch Beachtung finden sollte, ist die Information zur möglichen Wechselwirkung zwischen Zahnpasta und CHX. Bei der Anwendung von CHX-haltigen Produkten ist zu beachten, dass CHX durch anionische Tenside, wie z.B. Natriumdodecylsulfat (sodium lauryl sulfate; veralteter Name: Natriumlaurylsulfat), welche in vielen Zahnpasten enthalten sind, in seiner Wirkungsweise beeinträchtigt wird. Eine allgemeine Empfehlung ist, nach dem Zähneputzen mit einer Natriumdodecylsulfathaltigen Zahnpasta mindestens 30 Minuten mit der CHX-Spülung zu warten. Kolahi und Soolari (2006) empfehlen sogar eine Wartezeit von zwei Stunden. Da hier jedoch die Compliance von Seiten des Patienten fragwürdig ist, ist es ratsam dem Patienten alternativ eine Zahnpasta ohne Natriumdodecylsulfat zu empfehlen, z.B. meridol®.
Häusliche Mundhygiene – wichtig für den langfristigen Erfolg der zahnärztlichen parodontalen Behandlung
Sowohl für den Erfolg einer Parodontaltherapie in der Zahnarztpraxis als auch für die weiterführenden häuslichen Maßnahmen durch den Patienten ist die Unterstützung der mechanischen Reinigung mit einer alkoholfreien 0,2%igen CHX-Spülung zur vorübergehenden drastischen Reduktion der Plaquebakterien notwendig, um den Heilungsprozess zu fördern. Jedoch gibt es außer der plaquehemmenden und antibakteriellen Wirkung von CHX auch reversible Nebeneffekte. Dazu können Verfärbungen an Zähnen, an zahnfarbenen Restaurationen und auf der Zunge gehören. Auch vorübergehende Geschmacksirritationen sind nicht ausgeschlossen. Deswegen und durch seine unselektive antibakterielle Wirkung ist CHX 0,2% nur zur Unterstützung der Therapie bei Gingivitis und Parodontitis in der Kurzzeitanwendung geeignet.
Deshalb lautet das Fazit der Autoren der Schlüsselpublikation von Brecx et al. (2003) über die Auswahl von Mundspül-Lösungen zur Prävention und Therapie von Parodontalerkrankungen: „Aus einer Vielzahl von Mundspül-Lösungen ... können nur zwei Produkte empfohlen werden: eine Mundspülung mit 0,2% CHX zur Kurzzeitanwendung (mit/ohne mechanische Mundhygiene) und eine Mundspül-Lösung mit Aminfluorid/Zinnfluorid als Ergänzung zur mechanischen Zahnreinigung für die Langzeitanwendung“, um eine gesunde Mundflora wiederherzustellen.
Autorin: Dr. Ruth Hinrichs, Lörrach
Literatur:
Bolanowski SJ, Gescheider GA, Sutton SVW. J Periodont Res 30 (1995) 192–7.
Brecx M, Netuschil L, Hoffmann T. Int J Dent Hygiene 1 (2003), 188–194.
Gjermo P, Bastaad K, Rölla G. J Periodont Res 5 (1970), 102–109.
Hoffmann T, Bruhn G, Lorenz K, Netuschil L, Brecx M, Toutenburg H, Heumann C. J Dent Res 84 (2005), Abstract 3198.
Kolahi J, Soolari A. Quintessence Int 37 (2006), 605–612.
Netuschil L, Rauh T, Riethe P. Parodontologie 8 (1997), 7–16.8







