Prophylaxe 23.11.2016
Periimplantäre Erkrankungen – Erkennen, Therapieren und Vorbeugen
share
Teil 2: Therapie von Mukositis und Periimplantitis
Zahlreiche klinische Langzeitstudien belegen für implantatprothetische Versorgungen in unterschiedlichen Indikationen einerseits hohe Überlebens- und Erfolgsraten1–3, andererseits werden aber auch gehäufte biologische Komplikationen in Form periimplantärer Entzündungen beschrieben, die in Form einer Mukositis auftreten können. Dieser Entzündungsprozess ist auf die periimplantären Weichgewebe begrenzt und durch eine entsprechende Therapie vollständig reversibel. Ein Fortschreiten der Entzündungsprozesse führt jedoch unweigerlich zu einem progredienten periimplantären Knochenverlust und der Bildung vertiefter periimplantärer Taschen, der sogenannten Periimplantitis.
In den letzten Jahren konnten verstärkt Erkenntnisse zur Ätiologie und Pathogenese der periimplantären Entzündungen gewonnen werden. Basierend auf diesen Ergebnissen kann von einer implantatbezogenen Periimplantitisprävalenz von 10 % nach einer Funktionsperiode von fünf bis zehn Jahren ausgegangen werden.4 Patientenbezogene Periimplantitisraten liegen demgegenüber bei ca. 20 % und veranschaulichen noch einmal die Notwendigkeit der intensiven Bemühung um die Etablierung effektiver Therapieverfahren.5
Die Etablierung eines Biofilms auf der Implantatoberfläche spielt eine entscheidende Rolle bei der Entwicklung der periimplantären Entzündung, die vorwiegend mit der Etablierung gramnegativer anaerober Bakterienstämme assoziiert ist. Diese Situation ähnelt der von Patienten mit einer fortgeschrittenen Parodontitis an natürlichen Zähnen.6 Entsprechend ist die Elimination des auf der Implantatoberfläche etablierten Biofilms das oberste Ziel der Therapie von Mukositis und Periimplantitis.4,7
Nachfolgend sollen die vorliegenden Erkenntnisse aus klinischen Studien zur Effizienz und Effektivität der unterschiedlichen Therapieverfahren zur Behandlung der Mukositis und Periimplantitis zusammengefasst und daraus Empfehlungen für ein Vorgehen in der täglichen Praxis abgeleitet werden.
Therapieoptionen zur Behandlung der periimplantären Mukositis
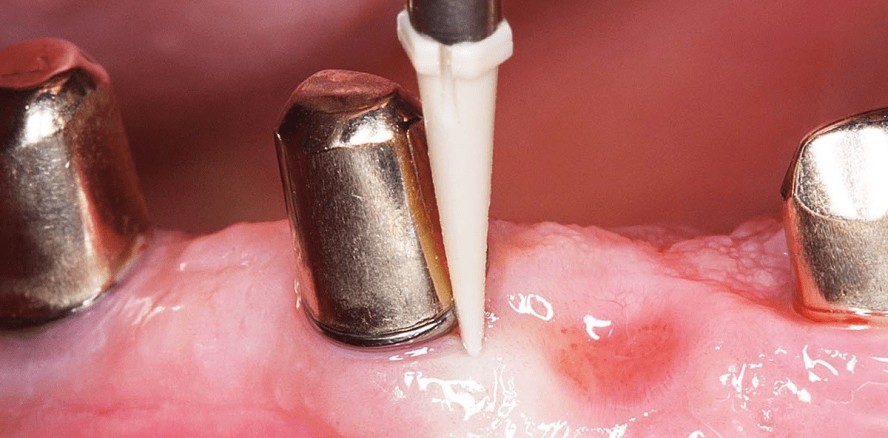
Generell wird davon ausgegangen, dass die Mukositis ein Vorstadium der Periimplantitis darstellt, sodass bei einer unbehandelten Mukositis langfristig eine Progression mit Verlust des periimplantären Knochens zu erwarten ist.8 Aufgrund der strukturbiologischen Besonderheiten der periimplantären Mukosa (paralleler Kollagenfaserverlauf, reduzierte Vaskularisation) ist zwar von einer erhöhten Anfälligkeit gegenüber bakteriellen Infektionen auszugehen9, es existieren jedoch heute ausreichend klinische Daten, die belegen, dass diese Mukositis bei Durchführung einer effektiven Therapie reversibel ist. Sofern klinische Zeichen einer Entzündung der periimplantären Weichgewebe festgestellt werden, ist die mechanische Therapie (mit oder ohne adjuvante antiseptische Agenzien) die Behandlung der Wahl. Zahlreiche Studien belegen, dass allein durch die mechanische Reinigung eine Ausheilung der Mukositis möglich ist. Der zusätzliche Nutzen einer Anwendung von therapeutischen Mundspüllösungen (Chlorhexidin), lokalen antimikrobiellen Agenzien (CHX-Gel etc.) oder auch einer lokalen bzw systemischen Antibiose bleibt jedoch aufgrund widersprüchlicher Ergebnisse aus klinischen Studien unklar.8,9 Die konventionelle mechanische Reinigung kann demnach als effektive Maßnahme zur initialen Therapie der Mukositis empfohlen werden (Abb. 1a und b).10
Unabhängig von der Behandlung scheint die effektive Plaquekontrolle durch den Patienten ein wichtiger Faktor des Therapieerfolges zu sein. Entsprechend steht für die häusliche Mundhygiene eine Vielzahl unterschiedlicher Hilfsmittel zur Verfügung. Damit der Patient seine Mundhygiene effektiv gestalten kann, sollte der Zahnarzt die prothetische Suprastruktur untersuchen und ggf. so modifizieren, dass optimale Voraussetzungen für die häusliche Pflege geschaffen sind. Darüber hinaus sollte das Praxisteam sich Zeit nehmen, um dem Patienten die Hygieneunterweisung verständlich zu vermitteln und die Bedeutung einer effektiven Plaquekontrolle herauszustellen.6
Therapieoptionen zur Behandlung der Periimplantitis
Mit dem Fortschreiten der periimplantären Infektion kommt es zu einer Resorption des periimplantären Knochens und einer Zunahme der Sondierungstiefen. Dabei zeigt sich im Vergleich zu einer Parodontitis weiter nach apikal reichendes, entzündliches Zellinfiltrat sowie ein vermehrtes Auftreten neutrophiler Granulozyten und Makrophagen.4 Die hierdurch bedingte schnellere Progression einer manifesten Periimplantitis kann durch die Exposition rauer Implantatoberflächen11 weiter begünstigt werden. Vor diesem Hintergrund ist zum Stoppen des progredienten Entzündungsprozesses eine möglichst frühzeitige Intervention zwingend erforderlich. Bei der Periimplantitistherapie sind nichtchirurgische und chirurgische (resektive oder regenerative) Verfahren zu unterscheiden.
Nichtchirurgische Periimplantitistherapie
Unter diesem Begriff ist die Dekontamination der betroffenen Implantatoberflächen unter Verwendung mechanischer und chemischer Hilfsmittel zu verstehen, ähnlich dem Scaling und Root Planing in der konventionellen Parodontitistherapie.13 Die Entfernung der mikrobiellen Plaque und der Endotoxine auf der Implantatoberfläche ist eine wichtige Voraussetzung für die Ausheilung der Entzündung. Zur mechanischen Therapie werden sowohl Handinstrumente aus Plastik oder Titan als auch spezielle Schall- oder Ultraschallgeräte mit Plastikansätzen, ebenso AIR-FLOW-Geräte, allein oder kombiniert mit Handinstrumenten, empfohlen.7,8 Aus der zur Verfügung stehenden Literatur zur Effizienz der alleinigen nichtchirurgischen Therapie zur Behandlung der Periimplantitis kann gefolgert werden, dass diese Therapie nur einen geringen, zeitlichen begrenzten Therapieerfolg verspricht.13
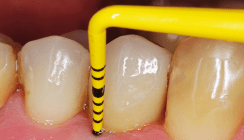
Für das AIR-FLOW-Verfahren konnten im Vergleich zur mechanischen Reinigung mittels Carbon-Küretten und Chlor-hexidin-Applikation eine signifikanten Reduktion von Bleeding on Probing (BOP) festgestellt werden14, dass dieses Verfahren eine Alternative im Rahmen der Therapie initialer Periimplantitis-Läsionen darstellen könnte (Abb. 2).
In einigen Studien wird die nichtchirurgische mechanische Therapie mit der Anwendung von lokalen Antibiotika kombiniert. Dabei konnten Vorteile in Form einer erhöhten Taschentiefenreduktion und einer verbesserten Reduktion der Blutung festgestellt werden.6,13
Unter klinischen Gesichtspunkten erscheint die Kombination der nichtchirurgischen Therapie mit der Anwendung von lokalen Antibiotika der rein mechanischen Therapie überlegen zu sein. Diese Kombinationstherapie könnte insbesondere zur Behandlung initialer periimplantärer Läsionen sinnvoll sein. Für die Kombination der nichtchirurgischen Therapie mit der systemischen Gabe existieren demgegenüber keine ausreichenden Daten aus klinischen Studien, die eine Empfehlung für die praktische Anwendung rechtfertigen.6
Ein weiteres Verfahren im Rahmen der nichtchirurgischen Periimplantitistherapie stellt die laserunterstützte Dekontamination der Implantatoberflächen dar. Am häufigsten wird der Er:YAG-Laser angewendet, der Zahnstein sicher entfernt und darüber hinaus infizierte Implantatoberflächen reinigt.15 Die Effektivität des Er:YAG-Lasers wurde in einer Reihe kontrollierter Studien untersucht, allerdings gelten die positiven Effekte der Lasertherapie als begrenzt.16–18
Fasst man die bislang zur Verfügung stehenden klinischen Daten zur nichtchirurgischen Periimplantitistherapie zusammen, so ergeben sich für alle Verfahren nur begrenzte Therapieeffekte, die zudem zeitlich limitiert sind.19 Die fehlende Stabilität des Behandlungserfolgs (> sechs Monate), insbesondere bei fortgeschrittenen periimplantären Läsionen, kann durch die nur unzureichende Entfernung bakterieller Biofilme von strukturierten Implantatoberflächen erklärt werden.8,12,13 Lediglich die nichtchirurgische Therapie mit mechanischem Debridement und der Anwendung lokaler Antibiotika scheint eine Option für die Behandlung initialer periimplantärer Läsionen darzustellen.6,13
Chirurgische Periimplantitistherapie
Aufgrund der begrenzten Effektivität der nichtchirurgischen Therapie erscheint bei fortgeschrittenen Periimplantitisläsionen die Anwendung chirurgischer Therapieverfahren sinnvoll.20,21 Mit dieser Behandlung soll ein Zugang zur Implantatoberfläche geschaffen werden, um diese zu reinigen und so einen ungestörten Heilungsprozess zu ermöglichen und das Fortschreiten der Erkrankung zu reduzieren (Abb. 3a–c).
Die Entscheidung, ob eine resektive oder regenerative chirurgische Therapie angewendet wird, hängt von der klinischen Situation ab.8 Auch wenn ein chirurgisches Vorgehen die Therapie der Wahl zu sein scheint, sollte sie erst den zweiten Schritt nach einer nichtchirurgischen Behandlung darstellen (Abb. 4). Eine vorbereitende Phase ermöglicht es dem Zahnarzt, zu überprüfen, ob sein Patient in der Lage ist, eine gute häusliche Mundhygiene durchzuführen. Wenn keine adäquate Mundhygiene erreicht wird, kann der Zahnarzt andere Behandlungsoptionen in Erwägung ziehen. Zudem ist es auch möglich, dass die initiale nichtchirurgische Therapie das Problem löst.6,8 Bislang wurden im Rahmen der chirurgischen Periimplantitistherapie folgende Techniken beschrieben und klinisch nachuntersucht:
1. Open-Flap-Debridement, kombiniert mit resektiver Chirurgie und Implantatplastik
In einer bereits 2003 publizierten Fallserie konnte gezeigt werden, dass eine chirurgische Intervention mit Open-Flap-Debridement als alleinige Therapie nur bei etwas mehr als der Hälfte der periimplantären Entzündungen zu einer Ausheilung führt.22 In nachfolgenden Studien wurde das Open-Flap-Debridement mit Verfahren der resektiven Chirurgie und der Implantatplastik sowie erweiterten Dekontaminationsverfahren (Air-Flow) kombiniert.
Eine Kombination des Open-Flap-Debridement mit einer resektiven Therapie zeigte demgegenüber bei initialen periimplantären Defekten eine verbesserte Ausheilung.23 Auch die zusätzliche Anwendung der mechanischen Oberflächenbearbeitung von exponierten rauen Implantatoberflächen zeigte Vorteile gegenüber der alleinigen Durchführung des Open-Flap-Debridement.24
In einer 2014 erschienenen Publikation wurde eine antiinfektiöse Therapie bei moderater bis fortgeschrittener Periimplantitis in Verbindung mit Open-Flap-Debridement und Implantatoberflächenreinigung mit einem adjunktiven systemischen Amoxicillin und Metronidazol untersucht. Die Patienten wurden nach drei, sechs und zwölf Monaten nachuntersucht und es zeigten sich statistisch signifikante Reduktionen (p < 0,01) bei den mittleren Sondierungstiefen, BOP und Suppuration.25
2. Open-Flap-Debridement, kombiniert mit regenerativen Verfahren
Zum Erreichen des übergeordneten Behandlungsziels, der Reosseointegration der exponierten Implantatoberfläche, stehen zahlreiche regenerative chirurgische Verfahren zur Verfügung. In einem Literatur-Review wurde, basierend auf Tierversuchen, die Schlussfolgerung gezogen, dass die Reosseointegration einer vormals infizierten Implantatoberfläche möglich ist.26 In diesem Zusammenhang hat sich insbesondere die Defektmorphologie als wichtiger prognostischer Faktor herausgestellt, vor allem drei- und vierwandige Defekte scheinen eine besonders günstige Prognose für eine regenerative Therapie zu haben (Abb. 5a und b).27
Regenerative Verfahren bieten sich insbesondere im ästhetisch sensiblen Bereich an, da durch die erzielbare Defektauffüllung auch eine Weichgewebsunterstützung erreicht wird. Zudem können mögliche Weichgewebsrezessionen zusätzlich durch eine Weichgewebsunterfütterung mittels Bindegewebstransplantaten oder einer procinen Kollagenmatrix kompensiert werden.28
Verschiedene Knochenaufbaumaterialien mit oder ohne adjunktiven Einsatz einer Membran oder aber auch die alleinige Verwendung einer Membran wurden über Jahre empfohlen, um den Knochen zu regenerieren und eine Reosseointegration einer zuvor kontaminierten Implantatoberfläche zu erreichen (Abb. 6a–c).8,12,19,21,29
Studien berichten über Langzeitergebnisse der regenerativen Periimplantitistherapie.6,13 In der Mehrzahl der Studien zur chirurgischen Behandlung einer Periimplantitis wurde eine Kombination von Knochenaufbaumaterialien und Membranen verwendet, jedoch konnte kein offensichtlicher adjunktiver Effekt des angewendeten Konzepts zur Guided Tissue Regeneration im Vergleich zum alleinigen Knochenaufbau beobachtet werden. In einer Follow-up-Untersuchung von elf Patienten über eine Beobachtungszeit von vier Jahren wurde festgestellt, dass klinische Verbesserungen erhalten blieben, wenn eine kombinierte Behandlung mit einem xenogenen Knochenersatzmaterial (Bio-Oss®) und einer Kollagenmembran (Bio-Gide®) durchgeführt wurde.30 Dabei zeigte sich, dass die Fähigkeit des Patienten, postoperativ eine gute häusliche Mundhygiene durchzuführen, eine der Voraussetzungen zur Langzeitstabilität des Behandlungserfolges darstellt.30,31
Obwohl viele der Behandlungen zu einer klinischen Verbesserung führen, z. B. durch eine reduzierte Sondierungstiefe in Kombination mit einer signifikanten röntgenologisch erkennbaren Auffüllung von Knochendefekten, wurde auch von Versagensfällen berichtet. Diese lassen sich möglicherweise auf eine Membranexposition zurückführen, auch wenn in vielen dieser Studien der Ansatz einer gedeckten Einheilung verfolgt wurde.13 Es wurde zudem geschildert, dass die Oberflächenstruktur der exponierten Implantatteile die Biofilmbildung beeinträchtigt, was zu einer Progression der Erkrankung führen kann.32
Entsprechend diesen Erkenntnissen werden neuerdings Therapieansätze propagiert, die eine regenerative Therapie mit einer Implantatplastik der freiliegenden suprakrestalen Implantatanteile favorisieren (Abb. 7). Allerdings konnten bislang nur wenige aktuelle Studien diese Kombination von regenerativen Verfahren (Augmentation der intraalveolären Defektanteile) mit einer Implantatplastik der suprakrestalen Implantatanteile aufzeigen. Erste Ergebnisse sind vielversprechend und erscheinen insbesondere zur Behandlung ausgedehnter periimplantärer Defekte geeignet zu sein.27 Ein regenerativer Ansatz, bei dem der Einsatz von autogenem Knochen und einem xenogenen Knochenersatzmaterial mit gleichzeitiger Modifikation der Implantatoberfläche (Glättung mit einem diamantierten Instrument) kombiniert wurden, berichtet dabei von einer durchschnittlichen Reduktion der Sondierungstiefen von 4 mm und einer Defektfüllung von 3,5 mm.33
Eine die chirurgisch-resektive oder regenerative Therapie begleitende Laser-Dekontamination kann zu besseren klinischen Ergebnissen führen als eine konventionelle Behandlung allein. Sowohl kurz- als auch langfristige klinische Verbesserungen wurden beim Einsatz von Laserbehandlungen und auch für AIR-FLOW-Verfahren beschrieben, doch der wissenschaftliche Nachweis ist noch immer schwach.6,13
Empfehlungen zum klinischen Vorgehen
Basierend auf diesen Erkenntnissen empfehlen Renvert und Polyzois (2015)6 das folgende klinische Vorgehen für die nichtregenerative chirurgische Periimplantitistherapie:
Die Schnittführung für die Lappenpräparation entspricht dem für die modifizierte Widman-Technik bekannten Verfahren. Mit dieser Technik kann eine ausreichende Menge Weichgewebe entnommen werden, um einen vollständigen Verschluss des knöchernen Defekts zu erreichen, wenn der Lappen repositioniert wird. Mit der Resektionstechnik kann überschüssiges/infiziertes Weichgewebe vor einer apikalen Repositionierung des Lappens entfernt werden. Nach dem Entfernen der das Implantat umgebenden Weichgewebsmanschette wird eine sorgfältige mechanische Dekontamination der Implantatoberfläche durchgeführt. Für diese Behandlung wird der Einsatz von Reintitan-Instrumenten und einer aus Titan hergestellten rotierenden Bürste empfohlen (Abb. 8).
Nach der mechanischen Dekontamination werden die Implantatoberfläche und das Wundgebiet mit steriler Kochsalzlösung gespült. Wenn die Implantatoberfläche getrocknet ist, folgt die chemische Dekontamination der Implantatoberfläche mit Zitronensäure, Chlorhexidin, Tetrazyklin, Salzsäure, Chloramin, Wasserstoffperoxid oder Natriumchlorid. Im Vergleich zeigte sich keine dieser Substanzen als überlegen.20 In vielen klinischen Studien wurde 3%iges Wasserstoffperoxid verwendet, um die Implantatoberfläche zu dekontaminieren, dieses Vorgehen kann für den klinischen Gebrauch empfohlen werden (Abb. 9).
Vor dem Wundverschluss sollte die Implantatoberfläche für mindestens zwei Minuten sorgfältig mit steriler Kochsalzlösung gespült werden. In Abhängigkeit von der Morphologie des knöchernen Defekts kann nach der Dekontamination der Implantatoberfläche entweder ein resektives oder ein regeneratives Verfahren angewendet werden. Bei einer bukkalen oder lingualen halbrunden Knochenresorption (oder falls beides gleichzeitig auftritt) ist die Möglichkeit der Defektregeneration begrenzt. In diesen Fällen empfiehlt sich eine Resektion der mesialen und distalen Knochenanteile, um die Weichgewebsadaptation zu erleichtern. Dieses Verfahren sollte postoperativ zu geringen Sondierungstiefen führen, kann jedoch im ästhetisch relevanten Bereich nicht zum Einsatz kommen.
Es scheint möglich, durch die Kombination der chirurgischen Therapie und unterschiedlichen Knochenaufbaumaterialien (autologer Knochen, Knochenersatzmaterialien) mit oder ohne Verwendung einer Membran eine Defektfüllung und teilweise auch eine Reosseointegration zu erreichen. Diese regenerativen Techniken sollten in Bereichen mit hohem ästhetischem Anspruch und bei passender Defektmorphologie zum Einsatz kommen (z. B. intraossaler Defekt, der mindestens 270° des Implantatumfangs umfasst). Bei guten Mundhygieneverhältnissen kann die initial erreichte Defektfüllung erhalten bleiben.31
Wurden Membranen verwendet, scheint postoperativ häufig eine Komplikation durch die Exposition der Membran aufzutreten. Unter Berücksichtigung dieser Tatsache ist es wichtig, den Patienten unmissverständlich über die Möglichkeit einer Rezession mit nachfolgender Exposition des Implantatkörpers zu informieren. Bis jetzt liegen in der Literatur keine kontrollierten Studien vor, in denen augmentierte Implantatlager verglichen wurden, bei denen ein Oberflächen-Debridement oder lediglich eine Dekontamination durchgeführt wurden. Auch gibt es nur wenige klinische Studien zu den Langzeiteffekten einer regenerativen Therapie um vormals infizierte Implantate.6,12
Zusammenfassung
Hat sich bereits eine Periimplantitis gebildet, basieren die vorgeschlagenen Behandlungsstrategien und Empfehlungen noch immer überwiegend auf persönlichen Erfahrungswerten. Die vorliegenden Untersuchungsergebnisse deuten darauf hin, dass die nichtchirurgische Therapie – zumindest bei fortgeschrittenen Fällen – nicht effektiv ist. Chirurgische Techniken können erforderlich sein, um einen für eine Degranulation des entzündeten Gewebes ausreichenden Zugang zu schaffen, eine Dekontamination zu ermöglichen und, falls indiziert, die Implantatoberfläche zu modifizieren. Mit regenerativen Verfahren lässt sich in unterschiedlichem Ausmaß zumindest eine Defektfüllung und in beschränktem Maß auch eine Reosseointegration erzielen. Eine nichtchirurgische Therapie mit gleichzeitiger Verbesserung der Mundhygiene sollte vor dem Anwenden chirurgischer Maßnahmen erfolgen. Regelmäßige Kontrolluntersuchungen und ein engmaschiges Monitoring der behandelten Implantatlager sind essenziell, um ein Rezidiv zu vermeiden.
Die vollständige Literaturliste finden Sie hier.