Parodontologie 13.06.2014
Implantologische Lösungen für komplexe parodontale Probleme
share
Die Einbeziehung parodontaler „Risikopatienten“ in implantatprothetische Behandlungskonzepte nimmt an Bedeutung zu.
Da in der heutigen zivilisierten Welt ein Großteil der Zähne letztendlich als Folge einer Parodontitis in Verlust gerät, wirft der Ersatz der aus diesem Grund verlorenen Zähne durch Implantate immer wieder die Frage auf, ob die Prognose von Implantaten bei parodontal erkrankten Patienten beeinträchtigt ist.
Anlässlich der ITI-Konferenz 2009 kam man bei der Auswertung von acht systematischen Überblicksstudien zu dem Schluss, dass parodontal erkrankte Patienten wohl kein erhöhtes Implantatverlustrisiko gegenüber diesbezüglich gesunden Patienten aufweisen, dass aber die Periimplantitisgefahr bedeutend höher ist als beim Normalpatienten. Eine Kontraindikation für die Insertion von Implantaten ist demnach bei vormals an Parodontitis erkrankten Patienten nicht gegeben.
Der ideale Zeitpunkt zur Entfernung eines parodontal geschädigten Zahnes ist nach wie vor umstritten. Die Notwendigkeit, die Art und das Ausmaß einer Rekonstruktion eines parodontal geschädigten Alveolarknochens vor Durchführung einer eventuellen Implantation wird diktiert durch das Ausmaß des bestehenden lokalen Knochenverlustes, die erwünschte adäquate funktionelle Rehabilitation sowie durch ästhetische Erfordernisse. Zum Neuaufbau von Weichgewebe haben sich nun schon seit Jahren autologe Gingivatransplantate, Bindegewebstransplantate oder aber Kombinationen der beiden Therapieformen bewährt. Die Rekonstruktion des zerstörten Alveolarknochens geschieht größtenteils entweder durch autologe Knochentransplantate oder durch Knochenersatzmaterialien. Vielfach wird auch eine Mischung dieser beiden Rekonstruktionsmöglichkeiten verwendet. Die Möglichkeiten einer ossären Regeneration von Alveolarknochen wurden in den letzten Jahren entscheidend erweitert durch die Verwendung osseoinduktiver Materialien, wie dies Knochenproteine beispielsweise in Form der „Bone morphogenetic proteins“ darstellen.
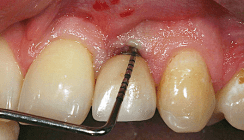
Ersatz eines parodontal geschädigten Einzelzahnes
Bis heute wird kontrovers diskutiert, ob nach Zahnentfernung das geplante Implantat sofort in die frische Alveole oder erst nach einer gewissen Abheilungszeit gesetzt werden soll. Zum Einzelzahnersatz wurden von 2004 bis 2011 an der Akademie für orale Implantologie in Wien insgesamt 1.477 Implantate mit einer Erfolgsrate von 96,5 Prozent gesetzt, unabhängig davon, ob eine Sofortbelastung durchgeführt wurde oder nicht. Das therapeutische Vorgehen wurde bestimmt durch den als Folge der parodontalen Erkrankung bewirkten Verlust des Hart- und Weichgewebes. Stand das Weichgewebeproblem alleine im Vordergrund, so haben sich zur Weichgewebsrekonstruktion allseits Bindegewebstransplantate bewährt oder aber Transplantate, die zusätzlich auch einen epithelialisierten Anteil aufweisen. War aufgrund der parodontalen Vorerkrankung auch ein krestaler Anteil der bukkalen Lamelle fehlend, so erfolgte zunächst die Weichgewebsrekonstruktion im Sinne der „Socket Preservation“. Nach Abheilung erfolgte dann die Implantation entsprechend der virtuellen Planung mit NobelGuide mit Sofortversorgung des Implantates mittels provisorischer Kunststoffkrone.
War die bukkale Lamelle völlig fehlend, so bestand zunächst einmal die Möglichkeit des traditionellen zweizeitigen Vorgehens. In diesem Fall wurde ein autologes Transplantat im betroffenen Bereich fixiert und zum Resorptionsschutz anschließend mit künstlichen Knochen und einer resorbierbaren Membran abgedeckt. Nach einer erfolgreichen Einheilung konnte dann auch hier ein Implantat kombiniert mit einem sofortigen Kronenprovisorium gesetzt werden.
War der parodontal geschädigte Zahn noch in situ, das Fehlen der bukkalen Lamelle klinisch und radiologisch offensichtlich, aber apikal ein ausreichendes Knochendepot vorhanden, so konnte in einem derartigen Fall eine Sofortimplantation inklusive prothetischer Sofortversorgung mit der Transplantation autologen Knochenmaterials kombiniert werden. Im Falle von ausgedehnten Knochendefekten bei Einzelzahnlücken im Seitenzahnbereich konnte sehr erfolgreich BMP2 angewendet werden. Das Vorgehen wurde vielfach mit der Membrantechnik kombiniert und allenfalls auch durch die Zugabe künstlichen Knochens ergänzt. Das Vorgehen musste auch hier zweizeitig gewählt werden.
Implantationen im partiell zahnlosen, parodontal geschädigten Kiefer
Auch hier zeigen Ergebnisse der Akademie für orale Implantologie die sehr Weichgewebsrekonstruktion allseits Bindegewebstransplantate bewährt oder aber Transplantate, die zusätzlich auch einen epithelialisierten Anteil aufweisen. War aufgrund der parodontalen Vorerkrankung auch ein krestaler Anteil der bukkalen Lamelle fehlend, so erfolgte zunächst die Weichgewebsrekonstruktion im Sinne der „Socket Preservation“. Nach Abheilung erfolgte dann die Implantation entsprechend der virtuellen Planung mit NobelGuide mit Sofortversorgung des Implantates mittels provisorischer Kunststoffkrone.
War die bukkale Lamelle völlig fehlend, so bestand zunächst einmal die Möglichkeit des traditionellen zweizeitigen Vorgehens. In diesem Fall wurde ein autologes Transplantat im betroffenen Bereich fixiert und zum Resorptionsschutz anschließend mit künstlichen Knochen und einer resorbierbaren Membran abgedeckt. Nach einer erfolgreichen Einheilung konnte dann auch hier ein Implantat kombiniert mit einem sofortigen Kronenprovisorium gesetzt werden.
War der parodontal geschädigte Zahn noch in situ, das Fehlen der bukkalen Lamelle klinisch und radiologisch offensichtlich, aber apikal ein ausreichendes Knochendepot vorhanden, so konnte in einem derartigen Fall eine Sofortimplantation inklusive prothetischer Sofortversorgung mit der Transplantation autolo-gen Knochenmaterials kombiniert werden. Im Falle von ausgedehnten Knochendefekten bei Einzelzahnlücken im Seitenzahnbereich konnte sehr erfolgreich BMP2 angewendet werden. Das Vorgehen wurde vielfach mit der Membrantechnik kombiniert und allenfalls auch durch die Zugabe künstlichen Knochens ergänzt. Das Vorgehen musste auch hier zweizeitig gewählt werden.
Implantationen im partiell zahnlosen, parodontal geschädigten Kiefer
Auch hier zeigen Ergebnisse der Akademie für orale Implantologie die sehr hohe Langzeiterfolgsrate von 97,8 Prozent in sieben Jahren bei im Rahmen dieser Indikation insgesamt 6.517 gesetzten Implantaten. Die in auch in diesen Fällen, insbesonders im ästhetischen Bereich, durchgeführten Sofortversorgungen führten zu keinerlei Verschlechterung der Langzeitprognose. War keine Transplantation von Hart- oder Weichgewebe erwünscht oder notwendig, war der betroffene Bereich ästhetisch bedeutungslos oder wurde seitens des Patienten eine gewisse Sichtbarkeit der Zahnhälse weiterhin akzeptiert, so konnten die Implantate sofort nach der Zahnextraktion im selben Akt ohne weitere operative Maßnahmen gesetzt und nach entsprechender Adaptierung der Gingiva provisorische Brücken sofort noch am selben Tag eingesetzt werden. Bestand hingegen der Wunsch nach ästhetischer Rehabilitation oder war das Knochen- und Weichgewebsangebot für eine Implantation völlig unzureichend, so wurde im Regelfall die parodontal erkrankte Zahngruppe entfernt und im selben Akt der Aufbau des Alveolarkammes mit Knochentransplantaten entweder vom Mund oder vom Beckenkamm durchgeführt. Nach einer viermonatigen Wartezeit konnten dann die Implantate gesetzt werden. Um eine fixierte Gingiva zu erlangen, war in weiterer Folge vielfach im letzten Operationsakt noch die Transplantation von Gaumenschleimhaut an die Bukkalseite des Processus alveolaris erforderlich .
Sofortimplantation und Sofortrekonstruktion des Gesamtkiefers
Die Ergebnisse der Akademie für orale Implantologie zeigen im kurzfristig oder langfristig zahnlosen Ober- oder Unterkiefer, ohne Unterschied, ob die Implantate sofort belastet wurden oder nicht eine Erfolgsrate von 97,5 Prozent bei 3.511 gesetzten Implantaten für diese Indikation. Die Sofortbelastung noch am selben Tag war auch hier die Regelversorgung. In all diesen Fällen erfolgte präoperativ eine sorgfältige Status quo-Analyse hinsichtlich der Ästhetik, der Sprache, der Funktion und der gegebenen Kronenlänge sowie der Funktion bei gegebener vertikaler Dimension. Dies geschah durch entsprechende Sprachtests und Kontrolle der Ästhetik. Wurde die gegebene Funktion und Ästhetik als akzeptabel anerkannt, so erfolgte ein Transfer dieser Situation in einen entsprechenden Artikulator. Nach entsprechender Abdrucknahme und Modellherstellung wurde im Artikulator ein vertikal equilibrierter Abdrucklöffel hergestellt. Die Abdrucknahme erfolgte in biss-geschlossener Form, sodass die Übertragung der Ausgangshöhe gleichzeitig und standardisiert erfolgte. Hatte sich bei der präoperativen Analyse hingegen die Notwendigkeit einer Korrektur als erforderlich gezeigt, wurde zunächst in einem „Mock-up“ präoperativ das postoperativ angestrebte Ziel fixiert. Von dieser erarbeiteten Situation wurde ein Modell erstellt, das als Ausgangsprodukt der vorher beschriebenen standardisierten Vorgangsweise zur Herstellung der Abformlöffel diente.
Für die Operation selbst erfolgte die Planung der Position, der Länge und der Inklination der Implantate im Processus alveolaris mittels Planung am Computer, sodass im Regelfall ein völlig inzisionsfreies Vorgehen möglich war. Nach der Operation erübrigte sich jegliche Verwendung einer herausnehmbaren Prothese. Mithilfe des vor der Operation bereits angefertigten Abdrucklöffels konnte die präoperativ geplante Bisskorrektur unmittelbar postoperativ durch eine Abdrucknahme in biss-geschlossener Form fixiert werden.
Dieses beschriebene Vorgehen war auch durchführbar zum gleichzeitigen Sofortersatz der Zähne des Ober- und Unterkiefers, kombiniert mit einer Sofortimplantation und -restauration des gesamten Gebisses innerhalb weniger Stunden. Dieses Vorgehen konnte aber auch, falls indiziert, mit einer Sinuslift-Operation beidseits oder mit einer Augmentation im Molarenbereich des Unterkiefers kombiniert werden. Dieses bimaxilläre Vorgehen zeigte eigentlich nur Vorteile. So war der emotionale Stress durch das einzeitige Vorgehen reduziert, beide Zahnbögen konnten in einer einzigen Narkose saniert werden, das Infektionsrisiko war durch die komplette Elimination aller Infektionsquellen im Mund reduziert und die Gesamtbehandlungszeit war für den betroffenen Patienten stark verkürzt. Der Patient hatte nur eine sehr geringe postoperative Komfortbeeinträchtigung, die Erfolgsrate war gleich hoch, wie bereits beschrieben, und nicht zuletzt wurde wegen all dieser Vorteile diese Methode vom Patienten in hohem Maße akzeptiert.