Cosmetic Dentistry 15.10.2020
Ästhetische Versorgung nach Frontzahntrauma
share
Anwendung der Socket-Shield-Technik
Die ästhetisch und funktionell zufriedenstellende sowie zeitnahe Rehabilitation nach einem Frontzahntrauma stellt für die meisten Zahnärzte und auch Patienten eine Herausforderung dar. Kann der Zahn nicht mithilfe konservierender Therapieoptionen erhalten werden, wird als Ideallösung häufig die Sofortimplantation mit direkter provisorischer Versorgung in Betracht gezogen. In der ästhetischen Zone stellt der Verlust der vestibulären Knochenlamelle und somit auch des vestibulären Niveaus mit Veränderungen der vestibulären Kammkontur eine gefürchtete Komplikation dar. Die Socket-Shield-Technik ist eine Methode zur Primärprävention von Gewebeverlust und wurde 2010 von Hürzeler et al.1 etabliert.
Ein harmonisches Weich- und Hartgewebsprofil steht bei der ästhetischen Implantatversorgung im Vordergrund und wird durch den möglichst vollständigen Erhalt des periimplantären Gewebes erreicht.2,3 Im Frontzahnbereich hat der Operateur jedoch bei einer Implantation mit Komplikationen zu rechnen. Dazu zählen z. B. Weichgewebsrezessionen und der Verlust der vestibulären Kammkontur, die mit massiven ästhetischen Einbußen einhergehen.4,5 Besonders im koronalen Anteil der Alveole kommt es zu einer horizontalen und vertikalen Dimensionsänderung.6 Eine Untersuchung von Roe et al. ergab, dass innerhalb eines Jahres nach Sofortimplantation mit einem Verlust von 0,82 mm vertikalem Knochenangebot zu rechnen ist.6 Beim Verlust des periimplantären Weichgewebes zwölf Monate nach Sofortimplantation geben verschiedene Autoren einen Rückgang von 0,25 bis 0,7 mm abhängig von der Operationsmethode an.4,7
Eine dünne bukkale Knochenlamelle und der Verlust des Parodonts nach einer Zahnextraktion sind entscheidende ätiologische Faktoren bei Weich- und Hartgewebsrezessionen.2,8 Um ein stabiles und ästhetisch ansprechendes Ergebnis bei der Sofortimplantation im Frontzahnbereich zu erreichen, wurden verschiedene Techniken entwickelt und beschrieben: Das Setzen des Implantats nahe der palatinalen Alveolenwand in Kombination mit dem Einbringen von Knochenersatzmaterial im Leerraum zwischen Implantat und bukkaler Lamelle,2,7,9 Bindegewebstransplantate zur Harmonisierung der Weichgewebskontur10 oder die Augmentation von Knochen auf der vestibulären Seite der Extraktionsalveole.11
Die Socket-Shield-Technik ist ein Verfahren, bei dem das vestibuläre Wurzelfragment in der Alveole belassen wird, um den Bündelknochen zu erhalten.1 In diesen (auf dem Röntgenbild auch als „Lamina dura“ sichtbar) inserieren parodontale Fasern. Diese gehen bei der Zahnextraktion verloren. Daraus folgend induziert die Zahnextraktion die Resorption des Bündelknochens, was die Ausdünnung der bukkalen Knochenlamelle und letztendlich des vestibulären Weichgewebes mit sich bringt.12 Diese Resorptionsvorgänge und das damit verbundene ästhetisch nicht zufriedenstellende Ergebnis, versuchen Behandler mit der Socket-Shield-Technik zu vermeiden.
Fallbericht
Der 66-jährige Patient stellte sich mit einer traumatischen Wurzelfraktur und palatinaler Dislokation der Zähne 11 und 21 vor. Zur Erstversorgung wurden die Zähne reponiert und geschient (Abb. 1). Auf dem Einzelzahnfilm von 11 und 21 ist die intraalveoläre Querfraktur gut zu erkennen (Abb. 2). Laut aktueller Leitlinie ist bei einer solchen Fraktur zunächst keine endodontische Behandlung erforderlich, wenn ausgeschlossen werden kann, dass der Frakturspalt über den gingivalen Sulkus bzw. den parodontalen Spalt mit der Mundhöhle kommuniziert.13
Da dies an Zahn 21 nicht auszuschließen war, erfolgte in den Folgesitzungen eine Wurzelkanalaufbereitung bis zum Frakturspalt mit anschließender Wurzelkanalfüllung mit MTA (Abb. 3). Aufgrund des ästhetischen Wunsches vom Patienten wurde die Schienung von palatinal mittels eines PMMA-Retainers durchgeführt (Abb. 4). Nach drei Monaten zeigte sich eine zunehmende Verfärbung des Zahns 21 und ein weiterhin bestehender Lockerungsgrad II (Abb. 5). Behandler und Patient entschieden sich nach ausführlicher Aufklärung über verschiedene Behandlungsoptionen für eine implantatprothetische Versorgung. Das DVT, welches im Zuge der Implantatplanung angefertigt wurde (Abb. 6), zeigte eine enge Lagebeziehung zur vestibulären Knochenlamelle (Klasse I-Wurzelstellung).14 Um ein stabiles Weich- und Hartgewebsprofil zu generieren und dem Patienten zeitnah ein gutes ästhetisches Ergebnis zu gewährleisten, entschied sich der Behandler für die Sofortimplantation mithilfe der Socket-Shield-Technik.
Chirurgisches Vorgehen
Im Oktober 2019 fand die Sofortimplantation in Lokalanästhesie statt. Zunächst wurden die Zahnkronen 11 und 21 mittels eines grünen Diamanten auf Gingivaniveau abgetrennt und anschließend die bukkale Zahnlamelle vom übrigen Anteil der Wurzel getrennt, sodass bukkal nur eine dünne Zahnscherbe (Shell) zurückbleibt. Die restlichen Wurzelanteile wurden vorsichtig extrahiert und die verbleibende Zahnscherbe so präpariert, dass sie sich c-förmig und etwa 2 mm apikal des gewünschten Mukosarandes darstellte. Anschließend wurde die Alveole kürettiert und gereinigt.
Nach korrekter Aufbereitung des Implantatbetts erfolgte das Einsetzen von zwei Straumann BLT SLActive Implantaten der Größe 3,3 x 12 mm. Zum Knochenaufbau zwischen Implantat und Zahnscherbe kam Eigenknochen aus der Implantatbohrung zum Einsatz. Für ein gutes ästhetisches Endergebnis wurde der Mindestabstand zwischen den Implantaten von 3 mm bzw. zwischen Implantat und natürlichem Zahn von 1,5 mm eingehalten. Dadurch kann sichergestellt werden, dass trotz der physiologischen Resorptionsvorgänge des Knochens ausreichend periimplantäres Hartgewebe erhalten bleibt, um die Papille zu stabilisieren.15
Im Anschluss an die Implantation wurde direkt ein laborgefertigtes Provisorium eingesetzt, das mithilfe von provisorischen Abutments auf den Implantaten und mit der Adhäsivtechnik an 12 und 22 befestigt wurde. Auf dem postoperativ angefertigten OPG sind die korrekte Position der gesetzten Implantate zu erkennen (Abb. 7). Einen Tag nach der Implantation stellte sich der Patient erneut zur Kontrolle vor. Es zeigten sich entzündungsfreie Wundverhältnisse ohne Beschwerden. In Abbildung 8 sieht man die Situation am ersten Tag postoperativ und die noch gut zu erkennende vestibuläre Zahnscherbe. Nach zwölf Tagen stellte sich schon eine recht stabile Mukosaarchitektur mit vestibulärem Shell ein (Abb. 9).
Definitive Versorgung
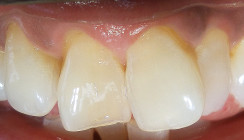
Zwei Monate nach Implantation erfolgte die Implantatabformung. Das periimplantäre Weichgewebe zeigte sich entzündungsfrei und wies ein schönes Emergenzprofil auf. Auf dem Einzelzahnfilm lässt sich die Zahnscherbe gut erkennen, und das interdentale Knochenniveau sowie die Implantatoberfläche lassen auf keine pathologischen Veränderungen schließen. Die Implantate sind stabil eingeheilt (Abb. 10). Die Implantatabformung wurde mit Impregum™ (3M™ ESPE™), Permadyne™ (3M™ ESPE™) und individuellem Abformlöffel durchgeführt. Als definitive Zahntechnik wurden zwei Monate nach Implantation Einzelzahnkronen aus vollverblendetem Zirkon auf Titanabutments eingesetzt (Abb. 11 und 12).
Diskussion
Das Belassen des vestibulären Wurzelfragments bei der Socket-Shield-Technik bietet Vorteile zum Erhalt der ästhetisch wichtigen vestibulären Kammkontur und des periimplantären Hart- und Weichgewebes. Der Bündelknochen und die Parodontalfasern bleiben erhalten,12,18 die Gefahr einer Minderperfusion des vestibulären Knochens nach Zahnextraktion wird verringert16 und die Implantatposition kann nahezu identisch zur vorherigen Zahnposition gewählt werden.
Im vorliegenden Fall wurden zur Veranschaulichung vor und nach der Implantation Intraoralscans mit dem TRIOS (3Shape) durchgeführt (Abb. 13a und b 14). Im Vorher-Nachher-Vergleich erkennt man einen kaum veränderten Weichgewebsverlauf und damit ein ästhetisches und natürliches Endergebnis. Auch die Achsneigung der Frontzähne konnte harmonisiert werden. Das vorgestellte Verfahren erhöht die Vorhersagbarkeit des ästhetischen Outcomes, birgt jedoch einige Schwierigkeiten: Bei langen Wurzeln kann die Limitation der Länge des rotierenden Diamanten zu Problemen bei der Präparation des vestibulären Wurzelfragmentes führen. Roe et al. umgehen dies, indem von vestibulär auf Höhe der Wurzelspitze diese durch eine Fensterung dargestellt wird.17 Da hierfür ein Mukoperiostlappen gebildet werden muss und eine Naht unumgänglich ist, kommt es zu einer vestibulären Narbenbildung. Das Verfahren ist sinnvoll, wenn stattdessen die Präparation des Wurzelfragments und damit die Socket-Shield-Technik nicht möglich ist. Allgemein sollte der Behandler möglichst minimalinvasiv vorgehen.
Die klinischen und histologischen Untersuchungen dieser Technik weisen vielversprechende Ergebnisse sowohl in Hinsicht auf die Komplikationslosigkeit als auch auf das ästhetische Outcome1,18-21 auf. Studien mit hohem Evidenzlevel und bezüglich der Langzeitstabilität stehen allerdings noch aus.
Offenlegung und Danksagung
Die Autoren sind nicht finanziell an den in diesem Artikel erwähnten Produkten beteiligt. Großer Dank geht an Alexander Folz für die zahntechnische Anfertigung der gezeigten definitiven Versorgung.
Die Literaturliste gibt es hier.
Dieser Beitrag ist in der cosmetic centistry erschienen.
Foto Teaserbild: Autoren