Cosmetic Dentistry 28.02.2011
In-Office-Bleaching
share
Der Einfluss verschiedener Bleaching-Produkte auf die Zugfestigkeit von Haftvermittlersystemen
Wir alle kennen die sprichwörtlichen Äußerungen „sich Durchbeißen“ oder „dem anderen die Zähne zeigen“. In einer vom Wettbewerb in nahezu allen Lebenslagen geprägten Welt sind schöne und gesunde Zähne mittlerweile ein wichtiger Faktor. Ein schönes, naturgesund aussehendes Gebiss vermittelt Attribute wie Stärke, Durchsetzungskraft und Erfolg. Schöne Zähne geben ein schönes Lächeln, ein schönes Lächeln gibt Selbstbewusstsein und erzeugt nicht zuletzt Sympathie. Der Wunsch nach schönen, weißen Zähnen und einem sympathischen Lächeln ist daher nur verständlich. Ästhetisch störende Probleme im sichtbaren Bereich der Zähne bedürfen einer modernen, hochwertigen aber vor allem zeitnahen zahnärztlichen Therapie, um den betroffenen Patientinnen und Patienten ein dauerhaft unbeschwertes, natürliches und gewinnendes Lächeln zu ermöglichen. Daher ist es in der heutigen Zeit nicht nur die Aufgabe des Zahnarztes Patienten von Schmerzen zu befreien, Zähne zu extrahieren, Restaurationen einzugliedern und Lücken zu versorgen, sondern auch die Herausforderung anzunehmen, sich um die ästhetischen Probleme im Bereich der Zähne zu kümmern. Die Bleichtherapie bietet hier umfangreiche Möglichkeiten, das Erscheinungsbild der Zähne zu verbessern.1 Allerdings kommt immer wieder die Frage auf, welche Nebenwirkungen mit der Bleichtherapie verbunden sind.2 Neben Hypersensibilitäten und Schädigungen oraler Strukturen wird in der Literatur der Einfluss der Bleichtherapie auf die Haltekraft adhäsiver Restaurationen diskutiert. Dieser Aspekt wird in zahlreichen Studien beleuchtet und zeigt durchaus interessante Ergebnisse. Jedoch muss beachtet werden, dass sich eine Vielzahl der Studien lediglich mit Mikrohärteveränderungen und Haftkraftverlusten von adhäsiven Restaurationen am Zahnschmelz beschäftigen.3 Jedoch kommt in der Praxis nicht ausschließlich Schmelz mit Bleichmitteln in Kontakt, sondern auch Dentin kann kontaminiert werden. Dieser Beitrag soll einen Überblick über die Thematik geben und in Kombination mit einem Fallbericht erste Ergebnisse einer In-vitro-Untersuchung aus unserer Abteilung vorstellen.
Gründe für Zahnverfärbungen
Es gibt zahlreiche Gründe, die über die Zeit zu Verfärbungen der Zähne führen und eine Bleichtherapie notwendig machen können. Sie variieren in Ätiologie, Erscheinung und nicht zuletzt auch im Schweregrad der Verfärbung. Ein wichtiger Grund ist das altersbedingte, meist sehr langsam stattfindende Dunkeln der Zähne. Verantwortlich hierfür sind die durch den täglichen Gebrauch und durch Mundhygienemaßnahmen bisweilen hervorgerufenen, nicht kariogenen Zahnhartsubstanzverluste (Attrition, Erosion, Abrasion), die in einer Reduktion des Schmelzmantels resultieren und somit der gelblichere Dentinkern stärker zur Geltung kommt. Dieser natürliche Vorgang wird durch die Auflagerung extrinsischer Verfärbungen verstärkt, deren Entstehung durch Zahnauflagerungen (Zahnstein, weiche Beläge) begünstigt wird. Diese Auflagerungen können Farbstoffe aus Nahrungsmitteln, Genussmitteln, Getränken sowie aus einigen Medikamenten und Desinfektionslösungen aufnehmen.4 Die oberflächlichsten extrinsischen Verfärbungen lassen sich mithilfe spezieller Zahnpasten beseitigen, während die hartnäckigen einer professionellen Zahnreinigung bedürfen. Intrinsische Verfärbungen werden durch eingelagerte Pigmente innerhalb des Dentins bzw. Schmelzes verursacht. Zu den präeruptiven Veränderungen gehören die Fluorose und die Verfärbung nach Tetrazyklingabe während der Zahnbildung.5 Posteruptive Verfärbungen treten nach Trauma oder auch infolge endodontischer Behandlungen auf. Grund hierfür ist oftmals das Infiltrieren des Dentins mit Blutabbauprodukten, Medikamenten und Wurzelfüllungsmaterialien.6–8 Auch Füllungsmaterialien wie Amalgam können zu intrinsischen Verfärbungen führen,9 genauso wie der regelmäßige und langjährige Genuss von Tabak, Rotwein, Kaffee oder schwarzem Tee.10 Diese tiefer in der Zahnhartsubstanz liegenden Verfärbungen stellen eine klassische Indikation für das Bleichen von Zähnen dar.11
Möglichkeiten des Bleichens
Um den Wunsch nach „weißen“ Zähnen zu realisieren, stehen Zahnärzten und Patienten heute mehrere Verfahren zur Aufhellung der Zähne zur Verfügung. Die Auswahl hängt nicht nur mit den Wünschen der Patienten zusammen; vielmehr ist sie auch von wirtschaftlichen Überlegungen, dem zuerwartenden Zeitaufwand und der beabsichtigten Veränderungsintensität abhängig. Hinsichtlich der Therapie wird zwischen externem und internem Bleaching sowie dem In-Office- und dem Home-Bleaching unterschieden.12,13 Beim externen Bleaching wird das Bleichmittel von außen auf den Schmelz des Zahnes aufgetragen. Hingegen wird beim internen Bleaching das Bleichmittel in das Pulpakavum des Zahnes eingebracht, um devitale Zähne, die sich nach Wurzelbehandlungen verfärbt haben, koronal aufzuhellen. Das externe Bleaching kann sowohl in der Praxis direkt vom Zahnarzt (In-Office-Bleaching) als auch nach vorheriger Indikationsstellung durch den Zahnarzt zu Hause vom Patienten mit speziellen Home-Bleaching-Produkten durchgeführt werden. Vor dem Home-Bleaching sollte neben einer gezielten Befunderhebung zunächst eine professionelle Zahnreinigung durchgeführt werden. Die Bleichtherapie findet mit meist individuell angefertigten Bleichschienen zu Hause statt. Regelmäßige Kontrollen in der Praxis sichern den Behandlungserfolg. Zahlreiche Produkte unterschiedlicher Konzentration stehen für diesen Zweck zur Auswahl.
Bleichmittelwirkung
Wasserstoffperoxid und Carbamidperoxid sind, wie man der Tabelle entnehmen kann, die derzeit am häufigsten verwendeten Bleichmittel. Sie kommen in nahezu allen Home- und In-Office-Produkten vor. Natriumperborat wird dagegen in der Regel nur im Rahmen interner Bleichmethoden zum Aufhellen endodontisch behandelter Zähne benutzt. Die für Verfärbungen verantwortlichen Farbstoffe, auch Chromophore genannt, besitzen zahlreiche Doppelbindungen, diese absorbieren Licht und bestimmen dadurch die Farbgebung des Zahnes. Die genannten Bleichmittel spalten Sauerstoff ab, brechen diese Doppelbindungen auf und es entstehen ungesättigte, lineare Kohlenwasserstoffverbindungen, die in menschlichen Augen als helles Farbpigment erscheinen. Somit werden die eingelagerten Farbmoleküle zu farblosen Substanzen umgesetzt. Die natürliche Zahnfarbe kommt wieder zum Vorschein.14
Wasserstoffperoxid hat ein vergleichsweise niedriges Molekulargewicht und ist deshalb in der Lage, durch die Zahnhartsubstanzen (Schmelz und Dentin) zu penetrieren und freie Radikale unter der Zahnoberfläche wirksam zu produzieren.15 Allerdings muss Wasserstoffperoxid relativ lange und häufig in situ einwirken können, um Verfärbungen durch Oxidation zuverlässig zu bleichen. Carbamidperoxid ist eine wasserstoffperoxidhaltige Verbindung; sein Wirkungsmechanismus ist daher dem des Wasserstoffperoxids identisch. Etwa ein Drittel der Carbamidperoxidkonzentration zerfällt nach Applikation in Wasserstoffperoxid und zwei Drittel in Harnstoff. Der Harnstoff zerfällt in die Produkte Ammonium und Kohlendioxid. Natriumchlorid setzt in Anwesenheit von Säuren Chlordioxid frei, welches ebenfalls eine aufhellende Potenz hat.16 Die Mehrzahl wissenschaftlicher Studien belegt, dass zehnprozentiges Carbamidperoxid zum Bleichen vitaler Zähne sicher ist.15 Die Dauer des Bleicherfolgs kann durchaus lange anhalten, wird aber andererseits in der Literatur mit ein bis drei Jahren beschrieben.17,18
Nebenwirkungen der Bleichmittel
Neben den guten Ergebnissen der Bleichtherapie, die bei vielen Patienten zu einer Verbesserung der Situation führt,1 werden in der Literatur auch Nebenwirkungen, die im Zusammenhang mit der Anwendung der Bleichmittel auftreten, beschrieben.19 Bis zu 66% der behandelten Patienten berichten von Nebenwirkungen, die allerdings innerhalb der ersten 24 bis 48 Stunden wieder abklingen.2 Zu den häufigsten Nebenwirkungen der Bleichtherapie gehört eine temporäre, reversible Überempfindlichkeit der Zähne auf Wärme oder Kälte.20,21 Diese Hypersensibilität wird möglicherweise durch Penetration des Bleichmittels in die Pulpa verursacht.22,23 Eine weitere Nebenwirkung können Irritationen im Bereich der marginalen Gingiva sein,20,24,25 welche meist durch eine unzureichende Gestaltung der Bleichschiene verursacht werden.26 Diese sind jedoch ebenfalls reversibel. Darüber hinaus können ein unangenehmer Geschmack und Gaumenbrennen auftreten.11 In seltenen Fällen kann es durch das Bleichen zu internen Resorptionen oder zu Wurzelresorptionen kommen.27,28 Ein viel diskutiertes Thema ist die Wirkung der unterschiedlichen Bleichmittel auf die Zahnhartsubstanz an sich. Zahlreiche Studien belegen, dass Bleichmittel basierend auf Wasserstoffperoxid keine Gefahr für die Zahnstruktur darstellen.29–31 Lediglich weisen Schmelz und Dentin unmittelbar nach einer Bleichbehandlung eine reversible Reduktion der Mikrohärte auf, die infolge von Remineralisationsprozessen wieder auf ihren Ausgangswert zurückgeht.32–34 In weiteren Studien wurden chemische Analysen durchgeführt, bei denen höher konzentrierte Carbamidperoxidgele zu einem Herauslösen von Kalzium und einer teilweisen Umwandlung des Hydroxylapatits zu Kalziumorthophosphat führten.35 Absorptionsspektroskopische Analysen zeigten, dass hoch konzentrierte (35-prozentige) Carbamidperoxide zu strukturellen Alterationen des Schmelzes führen können.34
Bei Wasserstoffperoxidgelen mit Konzentrationen von 30–38%, welche nur für die Anwendung in der Zahnarztpraxis bestimmt (In-Office) und zusätzlich durch Licht oder Wärme aktivierbar sind, konnten Autoren eine Erhöhungen der Pulpatemperatur von 5 °C bis 8 °C nachweisen, was möglicherweise Risiken für Pulpairritationen darstellen könnte.36 Die meisten Bleichgele enthalten Farbpartikel, um die Lichtabsorption zu verbessern und gleichzeitig die Erhitzung des Zahnes zu minimieren. Theoretisch ist die Reduktion des Temperaturanstiegs in der Pulpa durch Verkürzung der Bestrahlungszeit, erhöhte Schichtdicke des Bleichgels oder Verstärkung der Lichtabsorption durch das Bleichgel möglich.37 Der größere Bleicheffekt des Power-Bleachings wird immer noch kontrovers diskutiert und konnte in Studien nicht eindeutig nachgewiesen werden.38,39 Bleichgel und Art der Lichtquelle (Halogen, LED, Laser) sollten dabei genau aufeinander abgestimmt sein und in der vom Hersteller empfohlenen Art und Weise angewendet werden. Damit Absorptionsspektrum der Farbpartikel und Aktivatoren des Gels zur Wellenlänge der Lichtquelle passen und somit Wärmeentwicklungen minimiert werden können.

Bleichgele mit geringem pH-Wert und hoher Bleichmittelkonzentration können zu einer deutlichen Zunahme der Oberflächenrauigkeiten sowie Mineralverlusten führen. Weisen die Schmelzflächen jedoch erosive Vorschädigungen auf, so können durch nachfolgende Bleichverfahren deutlich erhöhte Schädigungen der Zahnhartsubstanzen auftreten.40,41 Patienten mit nachweislich vorliegenden erosiven Defekten und dem Wunsch nach Bleichverfahren sollten folglich auf mögliche Komplikationen und Zahnschäden hingewiesen werden. Da die meisten Bleichprodukte Peroxide enthalten, könnten diese nach langer Anwendung eine Veränderung der Mundflora verursachen und z.B. das Wachstum von Candida albicans fördern.42 Einige Studien an Tiermodellen weisen auf einen möglichen karzinogenen Effekt des Wasserstoffperoxides hin.43,44 Bereits vor dem Bleichvorgang vorhandene Restaurationen werden nicht aufgehellt und können daher aus ästhetischer Sicht nicht mehr zum gebleichten Zahn passen. Neben dem Effekt der Bleichmittel auf die Zahnhartsubstanz, Pulpa und Mundflora wurde ebenso die Wirkung auf adhäsive Restaurationen untersucht. In einigen Studien zeigte sich eine Erweichung von Kompomeren nach der Bleichbehandlung.3,45 Andere zeigten, dass die Mikrohärte von vorhandenen zahnfarbenen Restaurationen durch das Bleichen nicht beeinflusst wird.46 Dagegen konnten weitere Studien nach der Applikation von Bleichgelen eine gewisse Reduktion der Oberflächendruckfestigkeit bei Hybridkompositen und mikrogefüllten Kompositen feststellen.47 Andere aktuelle Veröffentlichungen beschreiben Mikrohärteveränderungen und Haftkraftverluste von adhäsiven Restaurationen am Zahnschmelz.3 Aufgrund einer reduzierten Haftkraft von adhäsiven Kompositen an gebleichten Schmelzoberflächen direkt nach der Bleichbehandlung48–50 wird empfohlen, die definitive Versorgung erst nach zwei bis drei Wochen nach Abschluss des Bleichens vorzunehmen.51
Jedoch kommt in der Praxis nicht ausschließlich Schmelz mit Bleichmitteln in Kontakt, sondern auch Dentin kann kontaminiert werden. Dies ist vor allem im Bereich von freiliegenden Zahnhälsen oder Putzdefekten denkbar. Deshalb war es Zielstellung einer In-vitro-Untersuchung, die Zugfestigkeit von drei verschiedenen Dentinhaftvermittlersystemen (Syntac, XP Bond und Futurabond NR) auf extern gebleichten Dentin (Perfect Bleach 17%, Opalescence Xtra Boost) in Klasse V-Kavitäten zu ermitteln und mit einer ungebleichten Kontrollgruppe zu vergleichen.
Die Versuche wurden mit zervikalen Dentinproben von 135 frisch extrahierten, retinierten Weisheitszähnen durchgeführt. Alle Dentinproben wurden zufällig in drei Gruppen eingeteilt. Die 45 Proben der Kontrollgruppe wurden nicht gebleicht, sie wurden sieben Tage in Kochsalzlösung gelagert. Weitere 45 Proben wurden über einen Zeitraum von sieben Tagen jeweils acht Stunden mit Perfect Bleach 17% gebleicht. Zwischen diesen Intervallen erfolgte eine 16-stündige Lagerung in isotoner Kochsalzlösung. Adäquat wurde mit den 45 Proben der Opalescence Xtra Boost-Gruppe verfahren. Nun wurden jeweils 15 Proben der Bleichgruppen mit jeweils einem der drei Dentinhaftvermittler kombiniert, sodass neun Reihen entstanden: Gr. 1: Syntac/ungebleicht; Gr. 2: Syntac/Perfect Bleach 17%; Gr. 3: Syntac/Opalescence Xtra Boost 38%; Gr. 4: XP Bond/ungebleicht; Gr. 5: XP Bond/Perfect Bleach 17%; Gr. 6: XP Bond/Opalescence Xtra Boost 38%; Gr. 7: Futurabond NR/ungebleicht; Gr. 8: Futurabond NR/Perfect Bleach 17%; Gr. 9: Futurabond NR/ Opalescence Xtra Boost 38%.
Die Verarbeitung der Dentinhaftvermittlersysteme erfolgte exakt nach Herstellerangaben. Unter ständiger Dentinperfusion wurden die Mikro-Haftkräfte im axialen Mikro-Zugversuch 15 Minuten nach Polymerisation mit einer Universalprüfmaschine ermittelt. In unserer Untersuchung konnte bei allen Proben eine Zugfestigkeit registriert werden. Folgende mittlere Mikro-Zugfestigkeiten (in MPa) und Standardabweichungen wurden ermittelt (s. Tabelle). Die Varianzanalyse zeigte signifikante Unterschiede zwischen den einzelnen Dentinhaftvermittlersystemen und Bleichmethoden (p<0,001, ANOVA). Im Falle von Syntac und XP Bond führt die Anwendung der beiden verschiedenen Bleichmittel jeweils zu einer signifikanten Reduktion der Mikro-Zugfestigkeit (p<0,05, Tukey-Test). Bei den Gruppen, die mit Futurabond NR durchgeführt wurden, reduzierten beide Bleichmittel zwar die Zugfestigkeit signifikant gegenüber der ungebleichten Gruppe (p<0,05, Tukey-Test), dagegen konnte zwischen den beiden unterschiedlich konzentrierten Bleichmitteln kein Unterschied nachgewiesen werden.
Zusammenfassend kann festgestellt werden, dass unter Berücksichtigung der eingeschränkten Aussagekraft einer In-vitro-Untersuchung die Anwendung der Bleichmittel im Falle von Syntac und XP Bond die Zugfestigkeit konzentrationsabhängig signifikant reduzierte. Im Falle von Futurabond NR konnte der Effekt der benutzten Bleichmittelkonzentrationen nicht statistisch nachgewiesen werden. Diese Ergebnisse führen zu der Schlussfolgerung, dass das Bleichen von zervikalem Dentin in vitro zu einer Mikro-Zugfestigkeitsreduktion von bis zu 33% führt und den adhäsiven Verbund zwischen Dentin und Kompositrestaurationen signifikant beeinträchtigt. Demzufolge unterstreichen unsere Resultate die klinische Forderung, infolge einer Bleichtherapie auch am Dentin nicht sofort mit adhäsiven Therapien zu beginnen.
Falldokumentation
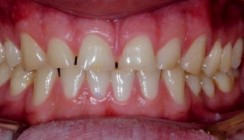
Die 21-jährige Patientin stellte sich mit dem Wunsch einer Einzelzahnaufhellung in der Klinik vor. Nach einer erfolgten endodontischen Therapie am Zahn 22 war dieser stark koronal verfärbt (Abb. 1). Die allgemeine Anamnese war unauffällig. Die eingehende intraorale Befunderhebung zeigte ein saniertes kariesfreies Gebiss. Die Patientin ist Nichtraucherin. Es wurde in Absprache mit der Patientin folgender Behandlungsplan aufgestellt. Als primäre Therapie wurde das interne Bleaching ausgewählt. Als Alternative folgt das externe Bleaching, die Veneer- oder Kronenversorgung. Das interne Bleaching wurde in zwei Sitzungen durchgeführt (OpaleSence Quick). Es konnte eine deutlich sichtbare Verbesserung der Situation erzielt werden (Abb. 2 und 3). Danach konnte die definitive Füllung folgen.
Nach dem Reinigen des Zahnes mit einer fluoridfreien Paste (Klint) erfolgte die Farbbestimmung (i-shadelabel, Ceram∙XTM duo, Dentsply). Der Zahn und seine Nachbarzähne wiesen die Farbe D2/E1 auf. Unter Kofferdam wurde die provisorische Deckfüllung mit einem Diamantschleifkörper entfernt. Am präparierten Zahn zeigte sich vestibulär eine nur hauchdünne Schmelz-Dentin-Schicht (Abb. 4). Nach Anschrägen der Schmelzränder erfolgte die Konditionierung der gesamten Kavität mit Xeno® V (selbstätzendes Einschritt-Adhäsiv, Dentsply). Die Schichtung mit dem nanokeramischen Füllungsmaterial (Ceram∙XTM duo, Dentsply) wurde zuerst an den nach vestibulär „durchschimmernden“ Schmelzarealen mit einer dünnen Schicht Schmelzmasse (E1) durchgeführt, um optische Effekte des Schmelzes zu imitieren. Anschließend wurde mit Dentinmasse (D2) ein Dentinkern geschichtet, wobei bereits morphologische Besonderheiten beachtet wurden (Abb. 5). Um eine Charakterisierung der natürlichen Zahnfarbe besser zu simulieren, erfolgte eine dünne Überschichtung mit Schmelzmasse (Abb. 6). Nach Entfernung des Kofferdams wurde die Kompositrestauration finiert und poliert (Abb. 7). Abschließend folgte eine Fluoridapplikation (Bifluorid 12). Durch die guten ästhetischen Eigenschaften des Restaurationsmaterials ist es möglich geworden, den Zahn 22 – im sichtbaren Frontzahnbereich – durch eine direkte Kompositfüllung optimal zu restaurieren. Die Patientin war mit dem Ergebnis sehr zufrieden. Der fotografisch dokumentierte Abschlussbefund zeigt eine deutliche Verbesserung gegenüber der Ausgangssituation (Abb. 7). Für die Patientin wurde durch die Kompositrestauration eine preisgünstige Alternative zur indirekten Restauration gefunden, die den ästhetischen und funktionellen Ansprüchen vollkommen gerecht wird.
Schlussfolgerungen
Gerade in den letzten Jahren hat das Bleichen von Zähnen seinen festen Platz in der ästhetischen Zahnheilkunde eingenommen. Klinische Langzeitstudien52, 53 berichten über Bleichergebnisse nach einem Home-Bleaching mit 10% Carbamidperoxid, welche nach vier Jahren in 82% der untersuchten Fälle und nach zehn Jahren noch in 43% der Fälle stabil waren. Man kann daher durchaus sagen, dass heute wirksame Methoden zur Verfügung stehen. Die Haftkaft von Dentinadhäsiven im Zusammenhang mit Bleichen ist bis heute nicht intensiv erforscht.51 Die wenigen Studien, die darüber Auskunft geben, kommen alle einstimmig zu der Erkenntnis, dass die Haftkraft am Dentin durch Bleichen mit 30- bis 35-prozentigen Wasserstoffperoxid und 10- bis 20-prozentigen Carbamidperoxid reduziert ist.54,55 Dabei spielt es keine Rolle, welche Adhäsivsysteme in der Untersuchung angewendet wurden. Demzufolge ist für den klinischen Erfolg adhäsiver Restaurationen nach einer Bleichtherapie unter Umständen eine ausreichende Wartezeit auch im Falle des Dentins wichtig. Auf diese Art und Weise können in der Praxis mögliche unerwünschte Effekte in der Regel vermieden werden.
Autoren: Priv.-Doz. Dr. Christian R. Gernhardt, Anja Rother, Karolin V. Brandt
Eine ausführliche Literaturliste finden Sie hier.