Cosmetic Dentistry 06.12.2016
Rekonstruktion nicht kariesbedingter Zahnhartsubstanzdefekte
share
Die Prävalenz nicht kariesbedingter Zahnhartsubstanzdefekte nimmt kontinuierlich zu. Minimal- bis noninvasive Verfahren bieten hier die Möglichkeit, diese mit möglichst wenig iatrogenen Zahnsubstanzschäden erfolgreich zu behandeln. Folgende Kasuistik zeigt die Versorgung nicht kariesbedingter Zahnsubstanzdefekte mittels Non-Prep-Onlays und -Veneers.
Der Verlust von Zahnhartsubstanz aufgrund von Attrition (unphysiologischer Substanzverlust durch direkten Zahnkontakt), Abrasion (mechanische Abnutzung ohne direkten Zahnkontakt) und Erosion (direkte Säureeinwirkung auf Zahnoberflächen) wird immer häufiger zur Ursache für eine zahnmedizinische Behandlung.1,2 Selbst bei Patienten ohne Parafunktionen und erhöhte Säureeinwirkungen ist der Substanzverlust schon im mittleren Alter gut zu sehen. Zwar werden ausgeprägte Zahnsubstanzverluste häufiger im höheren Alter diagnostiziert, sind aber mittlerweile auch bei jüngeren Patienten zu beobachten.3,4
Auftreten und Ausmaß der Zahnsubstanzdefekte hängen von verschiedenen, Parametern, wie z. B. Parafunktionen, Ernährung, berufsbedingte Säureexposition und (Allgemein-)Erkrankungen, die sich auf die Speichelfunktion auswirken, ab. Eine gründliche Befundaufnahme und eine genaue Anamnese zeigen mögliche Risikofaktoren auf und bieten die Möglichkeit zur Reduktion oder Beseitigung. Falls dies nicht erfolgt, können langjährige Einflüsse zu einem Verlust der Bisshöhe führen. Restaurative Maßnahmen zur Rekonstruktion werden erforderlich, wenn die Integrität des stomatognathen Systems oder das ästhetische Aussehen des Patienten beeinträchtigt ist.5–7 Letzteres gewinnt in unserer Gesellschaft immer mehr an Aufmerksamkeit. Heutige Patienten haben vermehrt spezielle Vorstellungen vom Aussehen ihrer Zähne, wobei minimal- bis noninvasive Behandlungsmöglichkeiten gefordert werden. Verfahren, die kein Beschleifen der verbleibenden Zahnstruktur erfordern, treten immer mehr in den Vordergrund der modernen Zahnmedizin.
Indirekte Versorgungen mit Keramiken haben schon längst Einzug in die Praxis genommen, sind jedoch gewöhnlich an eine zusätzliche Präparation gesunder Zahnhartsubstanz gebunden. Vor allem in okklusionstragenden Bereichen. Non-Prep-Veneers finden eher im Frontzahnbereich ihre Anwendung und sind in ihrer Indikation auf ausgewählte Fälle eingeschränkt. Mehrere klinische Variablen, wie Zahnposition, -farbe, -form, -lücke, -volumen und Gründe für den Zahnhartsubstanzverlust müssen berücksichtigt werden. Neben den klinischen Variablen bestimmen die Fähigkeiten des Zahntechnikers den Erfolg maßgeblich. Aus den oben genannten Gründen sind Non-Prep-Versorgungen im Seitenzahnbereich sehr selten in der Literatur beschrieben.Dieser minimalinvasive Ansatz sollte jedoch auch im Seitenzahngebiet verfolgt werden. Kürzlich veröffentlichte positive Ergebnisse einer Fallserie zeigen, dass vor allem die direkte Versorgung zahntragender Bereiche mittels moderner Komposite im Seitenzahngebiet gut und effizient möglich sind.8,9 Die heute angebotenen Kompositmaterialien bieten die geforderte Abrasionsstabilität für eine gute Langzeitperspektive. Weitere Studien konnten zeigen, dass die Misserfolgsquoten keinen signifikanten Unterschied zu Keramikrestaurationen aufweisen.10–12 Vollkeramiken (Feldspat- und Glaskeramiken) hingegen ermöglichen eine optimale Ästhetik, sehen natürlich aus und sind klinisch zuverlässig.13,14 Optimal wäre die noninvasive Versorgung im Seitenzahngebiet aus vollkeramischen Onlays. Eine Möglichkeit einer solchen Versorgung soll im folgenden Patientenbeispiel erörtert werden.
Kasuistik
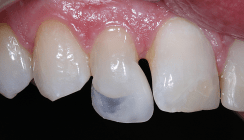
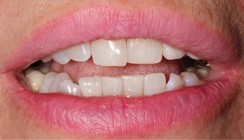
Eine 20-jährige Patientin (Abb. 1) stellte sich mit zunehmenden Schmerzen im Bereich des rechten Kiefergelenkes und einer allgemeinen Unzufriedenheit über die Ästhetik ihrer Zähne vor. In der speziellen Anamnese gab die Patientin an, mit den Zähnen tagsüber zu pressen und nachts zu knirschen. Im weiteren klinischen Funktionsstatus zeigten beide Masseteren rechts und links sowie der Mundboden eine Hypertonie und bei Palpation leichte Druckdolenz. Die lateralen Pole beider Kiefergelenke zeigten sich ebenfalls druckempfindlich. Schmerzen zeigten sich bei Druck in der bilaminären Zone des rechten Kiefergelenks und unter Belastung am rechten Kiefergelenk. Es lag eine beidseitige Klasse I-Verzahnung mit beidseitiger „locked occlusion“ im Prämolaren- und Molarenbereich vor (Abb. 2–4). Zusätzlich zeigten sich Attritionen/Erosionen an den palatinalen Flächen der Oberkieferfrontzähne mit Dentinexposition (Abb. 5). Im Oberkiefer war der Frontinzisalkantenverlauf gerade und im Unterkiefer hatte dieser schon eine negative Tendenz (Abb. 6). Der Overbite lag bei 1,5 mm. In der dynamischen Okklusion war eine reine Eckzahnführung nicht mehr vorhanden. Bei Laterotrusion lag links eine vollständige Gruppenführung vor und rechts eine auf Eckzahn und ersten Prämolaren. Alle Eckzähne zeigten einen starken Grad der Attrition auf (Abb. 7 und 8). Die dentale Analyse zeigte ebenfalls eine insuffiziente Füllung an Zahn 21, die nach Angaben der Patientin dreimal in den letzten sechs Monaten erneuert wurde. Alle Sondierungstiefen und Indices lagen im physiologischen Bereich und ließen auf eine gute Motivation zur Mundhygiene schließen. In den röntgenologischen Aufnahmen (Bitewings) waren stabile parodontale Verhältnisse und keine pathologischen Auffälligkeiten sichtbar.
Vorbehandlung
Aufgrund der vorhandenen funktionellen Störungen und strukturellen Beschwerden wurde eine individuell adjustierte Schiene (FTG n. Reusch) mit dem Ziel der Zentrikfähigkeit ohne Beschwerden eingegliedert. Nach einer viermonatigen Tragezeit lagen die folgenden klinischen Kriterien vor:
- Keine subjektiven Beschwerden (entzündlicher oder limitierender Art) während bzw. nach belastenden Unterkieferbewegungen im Sinne von schnellen maximalen Öffnungs-/Schließbewegungen des Kiefers.
- Keine Einschränkung der Kondylenbewegung nach ventral bei Kieferöffnungsbewegungen aus maximaler Protrusionsstellung des Unterkiefers.
- Keine Hyperaktivitäten der Kaumuskeln im Sinne von fühlbaren Aktivitäten bei bewusst entspannter Muskulatur.
- Keine Koordinationsstörung der orofazialen Muskeln bei horizontalen Unterkieferbewegungen.
Therapieplanung
Nach erfolgter instrumenteller Funktionsanalyse (Axiograph II, SAM, Abb. 9) wurde eine Diagnosewachsung (Abb. 10) im individuell programmierten Artikulator hergestellt, um die durchgeführten Änderungen bei der prothetischen Rehabilitation zu planen. Ästhetische Parameter wurden mit einer digitalen Software (SmileDesigner Pro, Tasty Tech, Kanada) erfasst und die digitale Planung mit in die Diagnosewachsung einbezogen.
Bei der Auswahl der therapeutischen Ansätze lag der minimalinvasive Anspruch an vorderster Stelle. Nicht nur das Alter der Patientin war ausschlaggebend, es sollte auch die Integrität der Zähne im Hinblick auf eventuell erforderliche spätere Eingriffe möglichst zu bewahren sein.
Klinisches Vorgehen
Die Auswertung des diagnostischen Wax-ups ergab die prothetische Versorgung der Zähne 13–23 und des gesamten Unterkiefers. Die Zielsetzung war der Wiederaufbau der Vertikaldimension mit funktionsgerechter Gestaltung der Front- und Seitenzähne nach dem Prinzip der gegenseitigen Schutzfunktion (mutual protective occlusion). Dabei waren folgende Maßnahmen erforderlich:
Oberkieferfront:
- Verlängerung der Frontzähne/Aufbau der Inzisalkanten und Eckzahnspitzen
- flachere und längere Frontzahn- und Eckzahnführungen
- interkoronalen Freiraum etablieren
Unterkieferfront:
- Wiederaufbau der Frontzähne
- positive Frontzahnlinie
Unterkieferseitenzähne:
- Stampfhöcker im Unterkiefer etwas nach lingual
- flache laterotrusive Führungen etablieren
- gelenkprotektive Abstützung
Die neue Oberkieferfront wurde zur Analyse der Funktion, Sprache und Ästhetik in ein direktes Mock-up mittels Tiefziehschiene des Wax-ups überführt. Zur Anwendung kam ein Komposit der Firma Ivoclar Vivadent (Empress). Die Dokumentation durch Foto- und Videoaufnahmen erfolgte mit einem Smartphone und wurde von Patient, Zahntechniker und Zahnarzt ausgewertet (Abb. 11a und 11b).
Zuerst sollten die Non-Prep-Veneers in der Oberkieferfront, mit gleichzeitiger Bisshebung des Unterkiefers mit durchgehenden Table Tops (Telio, Ivoclar Vivadent) je Sechstant, eingesetzt werden. Neben den klinisch bedingten Einschränkungen von Non-Prep-Veneers ist der tastbare Sondierungsrand ein weiterer Kritikpunkt. Der Verzicht auf eine Präparation bedeutet eine Überkonturierung der Ränder und begünstigt eine vermehrte Plaqueanlagerung mit zusätzlicher Verfärbung. Selbst unter perfekten Bedingungen in In-vitro-Versuchen konnte ein Rand von unter 75–100 μm nicht realisiert werden.15 Im Folgenden wurde eine leichter Rand auf den Zähnen 12, 11, 22 und 23 angedeutet. An Zahn 21 wurde aufgrund der größeren Füllung ein zirkulärer Rand an der vestibulären Fläche angelegt (Abb. 12). Da es zu keiner Aufhebung der Kontaktpunkte kam, wurden vor Abdrucknahme (Doppelmisch, Honigum, DMG) kurze Metallstreifen in diese platziert (Abb. 13). Die Zähne wurden nicht temporär versorgt bis auf den 21.
Die Non-Prep-Veneers (e.max, Ivoclar Vivadent) wurden im zahntechnischen Labor auf feuerfesten Stümpfen hergestellt und im Randbereich bis auf 100 μm reduziert (Abb. 14). Die Eingliederung erfolgte klassisch nach Schmelzätzung (Phosphorsäure) und Keramikkonditionierung (Flusssäure, Silan) mit einem lichthärtenden Befestigungskomposit (Variolink Esthetic LC trans, Ivoclar Vivadent) unter Verwendung eines Kofferdams einzeln und nacheinander. Die Seiten wurden, wie oben erwähnt, mit Table Tops gehoben (Abb. 15). Alle Veneers und Onlays für den Unterkiefer wurden ebenfalls auf feuerfesten Stümpfen hergestellt (Abb. 16–18).
In der nächsten Sitzung wurden die Onlays und Veneers der Unterkieferfront nach dem selben Protokoll eingegliedert (Abb. 19). Die statische und dynamische Okklusion wurden kontrolliert und an einigen Stellen nachjustiert (Abb. 20). Es wurde eine voll adjustierte Schiene für das nächtliche Tragen angefertigt. Die Abbildungen 20 bis 23 zeigen die fertige prothetische Umsetzung mit Etablierung einer Front-Eckzahn-Führung.
Diskussion
Sollte eine Erhöhung der vertikalen Dimension bei einem kiefergelenkgesunden Patienten ohne kraniomandibuläre Dysfunktion erforderlich sein, so kann diese ohne Vorbehandlung mit einer Aufbissschiene erfolgen. Die Muskultur gewöhnt sich schnell an eine Erhöhung, die in der arbiträren Scharnierachsposition aufbaut wird.16 Liegen jedoch Beschwerden vor, sollten diese mit einer individuell adjustierten Schiene behandelt werden. Nach Etablierung der Zentrikfähigkeit in therapeutischer Bisslage ohne funktionelle und strukturelle Anomalien kann die prothetische Umsetzung beginnen. Generell hat eine Erhöhung der Vertikalen bei stabilen okklusalen Verhältnissen eine gute Prognose.17 Zusätzlich konnte bei Patienten mit Bruxismus eine Reduktion von Kopf- und Muskelschmerzen festgestellt werden.17
Der noninvasive Ansatz macht diese Behandlungsform sehr techniksensitiv. Die Herausforderung im Labor besteht in der Sicherstellung der extrem dünnen Ränder, mit gleichzeitig guter ästhetischer Wirkung. Für uns ist Lithiumdisilikat derzeit das Material der Wahl. Es lassen sich Ränder unter 0,2 mm und ein gutes ästhetisches Ergebnis realisieren. Schwächen zeigen sich in der adhäsiven Befestigung, da ein hohes Geschick erforderlich ist. Die reine Adhäsion auf dem Zahnschmelz ist natürlich ein großer Vorteil, bringt jedoch bei falscher Indikation die Gefahr der Überkonturierung. Dies kann jedoch bei der Modell-/Wachsanalyse des vorhandenen und idealen Volumens verhindert werden. Des Weiteren wird die Adhäsion auf unpräpariertem Zahnschmelz, der unter Umständen keine Schmelzprismen aufweist (aprismatischer Schmelz), kontrovers diskutiert. Es wird empfohlen, zwischen 90 und 120 Sekunden, auf keinen Fall aber weniger als 60 Sekunden, die Phosphorsäure einwirken zulassen.
Der letzte, aber keineswegs unwichtige Aspekt ist die Patientenakzeptanz. Der non-/minimalinvasive Ansatz ohne ein Beschleifen von gesunder Zahnhartsubstanz wird sehr positiv von unseren Patienten angenommen. Trotzdem sollten keine falschen Erwartungen geweckt werden. Einmal verklebte Veneers können nicht ohne den Einsatz rotierender Instrumente entfernt werden. Eine Rückkehr zum Status vor der Behandlung ist nicht mehr noninvasiv möglich. Der vorgestellte Fallbericht macht deutlich, dass die Versorgung mit Keramiken auch im Seitenzahnbereich ohne ein Beschleifen der Zähne möglich ist. Während für die direkte Anwendung von Komposit bereits erfolgreich laufende Studien vorliegen, stehen diese im Hinblick auf den Einsatz von Lithiumdisilikat noch aus.
Danksagung: Alle zahntechnischen Arbeiten wurden von Michel Rohleder (Lennestadt) erstellt.
Eine vollständige Literaturliste finden Sie hier.