Endodontologie 24.02.2025
Die Therapie von Frontzahntraumata – Teil 2: Dislokationsverletzungen
share
Dislokationsverletzungen treten je nach Richtung und Schwere der Krafteinwirkung in unterschiedlichem Ausmaß und unterschiedlicher Auswirkung auf. Dabei betrifft die Schädigung alle Bestandteile des Zahnhalteapparates. Je stärker die Wurzelspitze bei dieser Art von Trauma bewegt und/oder ausgelenkt wird, desto wahrscheinlicher sind auch Verletzungen der Pulpa bis hin zum Abriss des Gefäß-Nerven-Bündels.
Oberste Ziele der Therapie sind der langfristige Zahnerhalt und die Vermeidung posttraumatischer Komplikationen. Hierbei stellen die Resorptionen aufgrund der Beteiligung des Wurzelzementes das größte Risiko dar. Je nach Schweregrad werden die Dislokationsverletzungen in Konkussion mit einer diskreten Traumatisierung des Parodontalligamentes, über Lockerung, laterale Dislokation, Extrusion und Intrusion bis hin zur Avulsion mit Abriss der Pulpa sowie des Parodontalligamentes, ggf. in Kombination mit weiteren Verletzungen des Alveolarknochens und/oder der Weichgewebe, eingeteilt.1
Diagnostik
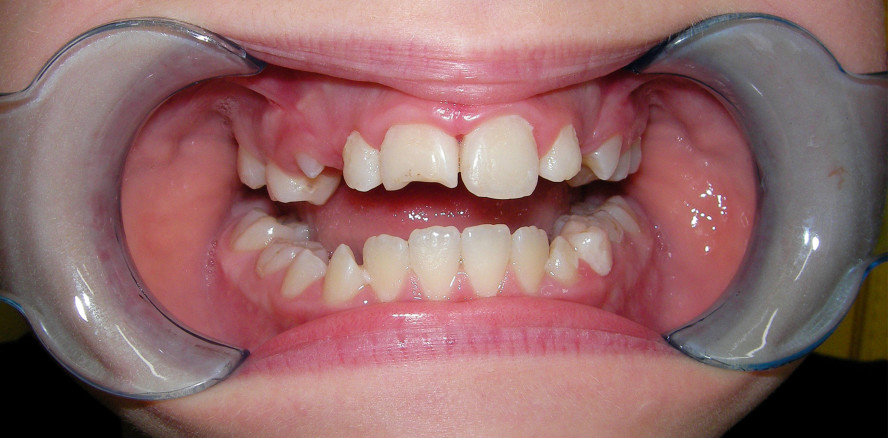
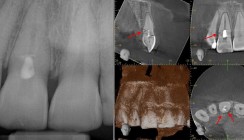
Anamnese, klinische und radiologische Diagnostik sowie Befunddokumentation decken sich mit denen der Zahnfrakturen (Teil 1, siehe Endodontie Journal 4/24). Zusätzlich sind bei den Dislokationsverletzungen die Art und der Umfang der Zahnauslenkung, daraus resultierend das Ausmaß der Wurzelzementverletzung sowie die Wahrscheinlichkeit der Schädigung des Pulpakomplexes zu beurteilen und ggf. zeitnah Behandlungsschritte einzuleiten. Bei dem Sonderfall der Avulsion sind zusätzlich Zeitraum und Art der extraalveolären Lagerung zu erheben, da dies Auswirkungen auf Therapie und Prognose hat. Um das Gesamtausmaß der Verletzung und alle betroffenen Zähne und Strukturen zu detektieren, kann neben den bekannten und konventionellen radiologischen Untersuchungsmethoden die dentale Volumentomografie (DVT) zur erweiterten Diagnostik herangezogen werden. Insbesondere Frakturen des Alveolarknochens sind auf diesem Wege zuverlässiger zu diagnostizieren als in konventionellen Röntgenaufnahmen (Abb. 1–3).
Für die Behandlung der Dislokationsverletzungen werden neben den Instrumenten und Materialien zur Therapie der Frakturverletzungen aus Teil 1 je nach Schweregrad zusätzlich benötigt:
- Titan-Trauma-Splint® zur Schienung,
- Lokalanästhetikum,
- chirurgisches Instrumentarium zur Reposition des Zahnes, Säuberung der Alveole, Nahtmaterial.
Dislokationen – Konkussion
Befunde
Klinisch zeigen sich häufig eine diskrete Lockerung des Zahnes sowie ein Perkussionsschmerz. Die Sensibilität des Zahnes ist aufgrund der nur minimalen Verlagerung des Zahnes ohne gravierende Verletzung des Gefäß-Nerven-Bündels nicht beeinträchtigt. Radiologisch sind keine Veränderungen zu erkennen. Therapie: Im Regelfall ist keine Therapie erforderlich. Die Prognose hinsichtlich der Pulpavitalität und des Zahnerhaltes ist sehr gut. Bei ausgeprägter Perkussionsempfindlichkeit mit Beeinträchtigung der Nahrungsaufnahme kann die ein- bis zweiwöchige Schienung der verletzten Zähne an den jeweils benachbarten Zähnen sinnvoll sein. Die flexible Schienung gelingt mit dem Titan-Trauma-Splint® (Medartis) am einfachsten und lässt den Zähnen sowie dem Parodont einen Teil der physiologischen Belastung. Starre Schienungen mit Draht oder Komposit gelten heute als nicht mehr indiziert. Zum einen ist die Drahtschienung mit Ligaturen sehr zeitaufwendig, Kompositschienungen sind frakturanfällig; zum anderen verhindern beide eine physiologische Belastung des parodontalen Faserapparates.
Dislokationen – Lockerung
Befunde
Am verletzten Zahn/Parodont kommt es durch die stärkere Krafteinwirkung zu einer Auslenkung des Zahnes mit Quetschung, ggf. Zerreißung und Einblutung in das Parodontalligament sowie daraus resultierend zu einer Dehnung der Alveole. Die Lockerung des Zahnes ist ausgeprägter als bei der Konkussion. Der betroffene Zahn kann in der Zahnstellung verändert sein. Die Sensibilität ist häufig initial negativ und nachfolgend sind aufgrund intrakoronaler Blutungen rötliche Diskolorationen des Zahnes möglich. Diese können reversibel sein und stellen allein keine Indikation zur endodontischen Therapie dar; geht die Verfärbung anschließend ins Gräuliche über, ist dies ein Hinweis auf eine Pulpanekrose. Diese tritt, wie auch die Resorption, bei dieser Art der Verletzung selten auf.2 Radiologisch imponiert oft eine Aufdehnung der Alveole (Abb. 4–6). Im engmaschigen Recall mit klinischen und radiologischen Nachkontrollen nach vier Wochen, drei, sechs und zwölf Monaten ist die Wiederkehr einer Reizantwort der Pulpa auf Temperatur zu beobachten.
Therapie
Betroffene Zähne sind wegen der Perkussionsempfindlichkeit und der damit einhergehenden Behinderung der Nahrungsaufnahme schnellstmöglich zu schienen. Die flexible Schienung sollte für ein bis drei Wochen belassen werden. Ob und inwieweit eine endodontische Therapie erfolgen muss, wird mit einem engmaschigen klinischen wie radiologischen Recall kontinuierlich kontrolliert. Am Unfalltag ist bei einer Lockerung keine endodontische Therapie durchzuführen.
Dislokationen – laterale Dislokation
Befunde
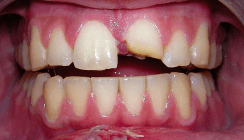
Durch die Stärke der Krafteinwirkung kommt es zusätzlich zur Fraktur von Teilen der Alveolenwand. Die bukkale Knochenlamelle ist anatomisch am dünnsten und somit am häufigsten betroffen. Klinisch zeigt sich eine deutliche Änderung der Zahnstellung und – je nach Richtung der Krafteinwirkung – eine Behinderung der Okklusion. Unter Umständen lässt sich die Fraktur durch Palpation des Knochens diagnostizieren, da sich der Knochen bei vorsichtiger Mobilitätsuntersuchung des Zahnes simultan mitbewegt. Der Zahn ist klinisch gelockert oder auch durch Verkantung in der geänderten Position blockiert. Der Sensibilitätstest fällt in aller Regel als Folge der Quetschung/Dehnung des Gefäß-Nerven-Stranges negativ aus. Radiologisch erscheint der Zahn in der Achsrichtung und/oder in der Länge verändert (Abb. 7–10).
Therapie
Der betroffene Zahn ist schnellstmöglich zu reponieren sowie zu schienen. Sollten der Zahn/die Zähne verkeilt sein, kann es erforderlich sein, diese Verkeilung in Lokalanästhesie zu lösen. Dies gelingt mit Fingerdruck, ggf. muss mit einer Extraktionszange der Zahn nach leichter Extrusion (zur Lösung der Blockade) wieder in die alte Position gebracht werden. Die meist bukkal frakturierte Knochenlamelle ist mit Fingerdruck wieder zu formen. Die flexible Schienung sollte für zwei bis vier Wochen belassen werden. Inwieweit eine endodontische Therapie erfolgen muss, zeigt sich in engmaschigem klinischen wie radiologischen Recall.
Am Unfalltag ist bei einer lateralen Dislokation primär keine endodontische Behandlung durchzuführen. Wenn durch das erlittene Trauma die Pulpa am Foramen apicale massiv gequetscht oder gedehnt wurde, kann eine Pulpanekrose die Folge sein. In der Literatur wird eine Auslenkung von mehr als 1 mm als Grenzwert für das Überleben angegeben. Dieser Grenzwert ist im praktischen Alltag schwer einzuschätzen, sodass den Nachkontrollen eine große Bedeutung zukommt. Bei Zähnen mit abgeschlossenem Wurzelwachstum stellt die Pulpanekrose die häufigste Komplikation dar. Bei Zähnen mit offenem Foramen apicale kommt es im weiteren Verlauf häufig zu Obliterationen des Wurzelkanals.2, 3 Diese führen in aller Regel zu einem negativen Sensibilitätstest, stellen aber bei fehlendem radiologischen Befund der apikalen Osteolyse und fehlenden Beschwerden keine Indikation zur endodontischen Behandlung dar (Abb. 11).
Dislokationen – Extrusion
Befunde
Der betroffene Zahn erscheint gelockert und verlängert. Röntgenologisch ist der Parodontalspalt apikal verbreitert. Die Perkussion ist schmerzhaft und der Klopfschall dumpf.
Therapie
Die Therapie erfolgt analog zur lateralen Dislokation. Die Reposition kann bei verspäteter Vorstellung erschwert sein, wenn die apikal eingetretene Blutung bereits zur Koagelbildung geführt hat.
Dislokationen – Intrusion
Befunde
Die intrusiv verletzten Zähne erscheinen klinisch verkürzt oder sind komplett in den Kieferknochen verlagert. Radiologisch ist kein Parodontalspalt zu erkennen. Typisch ist ein metallischer Klopfschall, verursacht durch die Verkeilung des Zahnes im Knochen.
Therapie
Bei der Intrusionsverletzung kommt es zu einer massiven Verletzung des Wurzelzementes. Dadurch können Toxine aus nekrotischem Pulpagewebe ungehindert zum Parodont gelangen. Damit einhergehend steigt das Risiko einer infektionsbedingten Resorption,4 daher kommt der initialen Therapie eine große Bedeutung zu. Ab dem Unfalltag erfolgt die antibiotische Abschirmung für sieben Tage. Zähne mit abgeschlossenem Wurzelwachstum sind zeitnah endodontisch zu behandeln. Als erste medikamentöse Einlage hat sich eine kortikoidhaltige Paste zur Resorptionsprophylaxe bewährt. Die Einlage sollte nach sieben Tagen entfernt und durch Kalziumhydroxid zur Desinfektion ersetzt werden. Nach ein bis zwei Wochen kann dann die definitive Wurzelfüllung erfolgen. Für die Durchführung der Wurzelkanalbehandlung kann es erforderlich sein, den betroffenen Zahn chirurgisch zu reponieren. Die Spontaneruption ist im engmaschigen klinischen und radiologischen Recall zu überwachen. Bei Milchzähnen und Zähnen mit nicht abgeschlossenem Wurzelwachstum und offenem Foramen apicale gelingt dies in aller Regel.2, 5 Bei abgeschlossenem Wurzelwachstum muss bei fehlender Spontaneruption an die Komplikation der Ankylose gedacht werden.6 Da bei ankylosierten Zähnen das Kieferwachstum gehemmt wird, müssen die betroffenen Zähne häufig entfernt werden.7 Die Chance auf die Vitalerhaltung der Pulpa ist äußerst gering, eine Wurzelkanalbehandlung daher zeitnah einzuleiten. Bei weit offenem Foramen apicale ist die Prognose etwas besser. Resorptionen treten in unterschiedlichem Ausmaß bei fast allen intrusionsverletzten Zähnen auf (Abb. 12–17).
Dislokationen – Avulsion
Befunde
Bei der Avulsion kommt es zum kompletten Herauslösen des Zahnes aus der Alveole. Sollte ein Patient mit dieser Art von Dislokationsverletzung angekündigt werden, muss auf die Suche und anschließende adäquate Lagerung des Zahnes hingewiesen werden. Optimal ist die Lagerung in einer sogenannten Zahnrettungsbox, da die Inhaltsstoffe der Nährlösung das Überleben der Zellen bis zu 24 Stunden sichern und die Regeneration der geschädigten Zellen anregen.10 Steht eine solche Box nicht zur Verfügung, ist die Lagerung in Frischhaltefolie oder H-Milch möglich.11 In Sachsen sind Schulen, Kindergärten, Schwimmbäder sowie Sportvereine mit Zahnrettungsboxen ausgestattet. Die Prognose des betroffenen Zahnes ist direkt von der Lagerung nach der Avulsion, der extraalveolären Verweildauer sowie bei Zähnen mit abgeschlossenem Wurzelwachstum von der Qualität der endodontischen Therapie abhängig. Klinisch fehlt der Zahn. Radiologisch müssen die Alveole und die betroffene Region untersucht werden, um Zahn- und Knochenfragmente sowie Fremdkörper in der Alveole auszuschließen. Diese könnten die Replantation in die ursprüngliche Position sowie den Heilungsverlauf verhindern.
Therapie
Der avulsierte Zahn wird idealerweise bereits am Unfallort, spätestens aber mit Eintreffen in der Praxis in einer Zahnrettungsbox gesichert. Vor der Replantation sollte der Zahn 30 Minuten in der Nährlösung verbringen. Die Zugabe von Tetracyclin und Dexamethason in diese Nährlösung mit dem avulsierten Zahn wirkt sich positiv auf die Regeneration von Wurzelzement sowie die Vitalität der Pulpa bei Zähnen mit offenem Foramen apicale aus.12 Vor der Replantation ist der Zahn auf Frakturen, Risse und Beschädigungen durch den Unfall zu untersuchen. Bei suboptimaler Rettungskette kann es sinnvoll sein, die Wurzeloberfläche mit Emdogain® (Straumann) vorzubehandeln. So kann die Heilung kleinerer Wurzelzementdefekte unterstützt werden.13 Dies sollte unter maximaler Schonung der Wurzeloberfläche erfolgen. Nach Lokalanästhesie und Säuberung der Alveole (Spülung mit Kochsalzlösung) wird der Zahn in Position gebracht und replantiert. Anschließend erfolgen die flexible Schienung an den Nachbarzähnen mithilfe eines Titan-Trauma-Splints® für ein bis drei Wochen und die röntgenologische Kontrolle der regelrechten Position des replantierten Zahnes. Bei Patienten über acht Jahren ist die systemische Antibiose mit Doxycyclin für sieben Tage einzuleiten. Sollte kein Tetanusschutz bestehen, ist der Patient für die Aktivierung des Impfschutzes zum Hausarzt zu überweisen. Bei abgeschlossenem Wurzelwachstum (Durchmesser des Foramen apicale < 2 mm) erfolgt idealerweise bereits am Unfalltag, spätestens am Folgetag die endodontische Behandlung des Zahnes. Diese sollte erst nach der Replantation durchgeführt werden, um die Wurzeloberfläche nicht mit Spüllösungen zu kompromittieren. Wenn aufgrund der Rahmenbedingungen die Wurzelkanalbehandlung mehrzeitig erfolgen muss, wird in der ersten Behandlungssitzung eine kortikoidhaltige medikamentöse Einlage zur Resorptionsprophylaxe eingebracht.14 Ein Medikamentenwechsel mit Kalziumhydroxid zur Desinfektion kann vor der Wurzelkanalfüllung erfolgen (Abb. 18–23). Bei weit offenem Foramen apicale (> 2 mm) besteht eine geringe Chance auf Revaskularisation, sodass initial keine Wurzelkanalbehandlung durchgeführt wird (Abb. 24–28). Hierbei ist insbesondere darauf zu achten, dass eine Pulpanekrose rechtzeitig erkannt wird, um infektionsbedingte Resorptionen zu vermeiden. Klinische und radiologische Kontrollen erfolgen nach einer Avulsion und Replantation engmaschig nach vier Wochen, drei, sechs und zwölf Monaten. Für weitere vier Jahre erfolgen jährliche Verlaufskontrollen.
Schlussfolgerungen
Die Primärtherapie nach einem Frontzahntrauma entscheidet maßgeblich über die Vitalerhaltung der Pulpa und den langfristigen Zahnerhalt.
Die genaue extra- und intraorale, klinische und paraklinische Diagnostik sind für die Findung der Diagnose, die Ableitung der Therapie sowie die Einschätzung der Prognose unabdingbar.
Zeitgemäße digitale Nachschlagewerke, wie zum Beispiel die TraumaApp „AcciDent“15 sowie der Dental Trauma Guide,16 helfen nach Abgleich der erhobenen Befunde vor Behandlungsbeginn, die richtige Diagnose und die empfohlene Therapie sowie Nachsorgeintervalle zu finden. Außerdem kann eine Abschätzung der Prognose hinsichtlich Vitalerhaltung und Zahnerhalt getroffen werden.
In der zahnärztlichen Praxis sollten alle für die Erstbehandlung nach Zahntrauma nötigen Instrumente, Medikamente und Hilfsmittel vorgehalten werden. Reicht die Ausstattung für einen komplexen Traumafall nicht aus, kann die Behandlung in einer auf zahnärztliche Traumatologie spezialisierten Praxis sinnvoll sein.
In jeder Zahnarztpraxis sollte eine Zahnrettungsbox vorgehalten werden. Selbst wenn die Primärversorgung nicht in der Praxis erfolgt, können avulsierte Zähne darin optimal transportiert werden.17
Unfälle im Kieferbereich sind häufig Kombinationsverletzungen. Es können Zahn- und/oder Knochenfrakturen und/oder Weichteilverletzungen auftreten. Bei der Diagnostik ist an Kollateralschäden und übergeordnete Verletzungen des Schädels zu denken.Klinische und radiologische Verlaufskontrollen nach einem Frontzahntrauma sind unabdingbar, um Komplikationen, wie Pulpanekrosen und Wurzelresorptionen, zeitnah zu erkennen und der adäquaten Therapie zuzuführen.
Durch Verlaufskontrollen müssen mögliche Komplikationen nach Frontzahntrauma frühzeitig detektiert und der adäquaten Therapie zugeführt werden. Die Prüfung der Sensibilität der betroffenen Zähne ist wichtig, muss aber radiologisch überprüft werden, da die Reizantworten nach Trauma ggf. eingeschränkt zu werten sind. Zusätzlich beinhaltet die klinische Verlaufskontrolle die Messung der Sondierungstiefen, die Suche nach Fistelöffnungen sowie Perkussionstests der betroffenen Zähne.17
Die Vermeidung von Zahn-Traumata sollte Teil des Prophylaxekonzeptes sein. So können beispielsweise in den entsprechenden Risikoaltersgruppen die Kinder und deren Eltern über Zahnschutz beim Sport, Tragen von Schutzhelmen gegebenenfalls auch mit Kinnschutz beim Fahrradfahren und Skaten im Rahmen der zahnärztlichen Vorsorgeuntersuchung aufgeklärt werden.
Dieser Beitrag wurde im Zahnärzteblatt SACHSEN 5+6/20 erstveröffentlicht.
Die Literaturliste können Sie hier herunterladen.
Dieser Fachbeitrag ist im EJ Endodontie Journal erschienen.