Endodontologie 22.05.2026
Perforation des Pulpabodens eines Brückenpfeilerzahns
share
Die Präparation der Zugangskavität stellt einen entscheidenden initialen Schritt jeder endodontischen Behandlung dar, da sie die Grundlage für alle weiteren therapeutischen Maßnahmen bildet. Ziel ist es, einen geradlinigen Zugang zum Wurzelkanalsystem zu schaffen, die vollständige Darstellung aller Kanaleingänge zu ermöglichen und gleichzeitig unnötigen Substanzverlust zu vermeiden.1 Eine korrekt angelegte Zugangskavität erleichtert nicht nur die mechanische Aufbereitung und chemische Desinfektion, sondern reduziert auch das Risiko technischer Fehler im weiteren Behandlungsverlauf. Trotz ihrer grundlegenden Bedeutung birgt die Präparation der Zugangskavität ein erhebliches Komplikationspotenzial. Insbesondere bei eingeschränkter Übersicht, atypischer Anatomie oder durch prothetische Versorgungen veränderter Zahnmorphologie kann es zu Fehleinschätzungen kommen. Eine der häufigsten iatrogenen Komplikationen in diesem Zusammenhang ist die Perforation des Pulpabodens. Diese entsteht häufig durch eine zu tiefe oder fehlgerichtete Präparation, insbesondere wenn die Lage der Kanaleingänge nicht korrekt eingeschätzt wird. Solche Perforationen können die Prognose des Zahns erheblich beeinträchtigen, da sie eine Verbindung zum parodontalen Gewebe schaffen und somit eine bakterielle Kontamination begünstigen.2
Die sichere Identifikation der Kanaleingänge basiert daher auf einem fundierten Verständnis der Zahnanatomie. Hierzu zählen unter anderem die Orientierung an der Schmelz-Zement-Grenze, die Berücksichtigung der pulpalen Anatomie sowie die Analyse präoperativer Röntgenaufnahmen. Ergänzend tragen moderne Hilfsmittel wie das Operationsmikroskop wesentlich zur Verbesserung der Sichtverhältnisse und damit zur Vermeidung von Fehlern bei. Der vorliegende Fall verdeutlicht die Bedeutung einer präzisen Planung und Durchführung der Zugangskavität unter Berücksichtigung anatomischer Besonderheiten und zeigt, wie selbst bei initialer Komplikation durch ein strukturiertes Vorgehen und den Einsatz moderner Materialien ein erfolgreiches Therapieergebnis erreicht werden kann.
Fallbericht
Der Patient stellte sich eigenständig zur weiterführenden endodontischen Behandlung des Zahns 17 vor. Vorausgegangen war eine länger bestehende Beschwerdesymptomatik seit Eingliederung einer Brückenversorgung in Regio 15–17. Etwa ein Jahr nach Eingliederung der Brücke erfolgte aufgrund der persistierenden Beschwerden die Einleitung der Wurzelkanalbehandlung am Zahn 17. Die Wurzelkanäle konnten jedoch nicht aufgefunden werden, und die Zugangskavität blieb in der Folge unverschlossen. Eine anschließende Untersuchung bei einem weiteren Zahnarzt ergab unter dem Dentalmikroskop den Verdacht auf zwei Wurzelkanäle mit möglicher Via falsa, woraufhin eine Extraktion empfohlen wurde. Der Patient wünschte jedoch ausdrücklich den Zahnerhalt sowie den Erhalt der bestehenden Brücke.
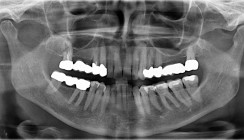
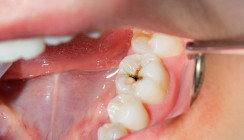
Zum Zeitpunkt der Erstvorstellung imponierte am Zahn 17 eine unverschlossene, fehlerhaft angelegte Trepanationsöffnung (Abb. 1). Die klinische Untersuchung ergab eine positive Perkussion, eine nicht eindeutig interpretierbare Sensibilitätsprobe sowie physiologische Sondierungstiefen und keine Lockerung. Radiologisch zeigte sich keine apikale Pathologie, jedoch eine erschwerte Beurteilbarkeit der Wurzelanatomie (Abb. 2). Aufgrund des Verdachts auf eine iatrogene Perforation wurde die Prognose als fraglich eingeschätzt. Nach ausführlicher Aufklärung wurde im Therapieplan eine intrakoronale Diagnostik und ggf. ein Perforationsverschluss mit anschließender Wurzelkanalbehandlung in zwei Sitzungen anvisiert.
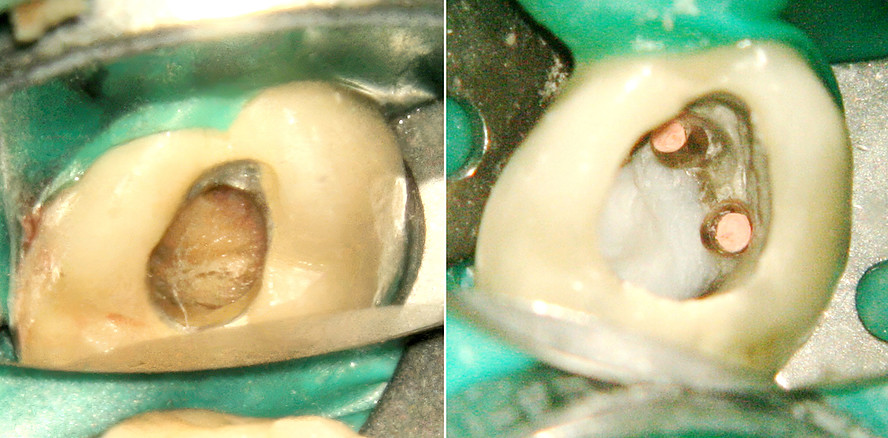
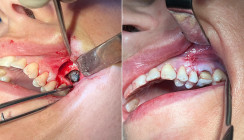
In der ersten Sitzung erfolgten nach Lokalanästhesie und Kofferdamisolation die Freilegung der Zugangskavität unter dem OP-Mikroskop sowie die Darstellung einer Perforation im mesiopalatinalen Bereich des Pulpabodens (Abb. 3). Anschließend wurden drei Wurzelkanäle (mesiobukkal, distobukkal, palatinal) dargestellt, sondiert und die Arbeitslängen endometrisch und radiologisch bestimmt. Die mechanische Aufbereitung erfolgte mittels Crown-Down-Technik unter kontinuierlicher Spülung mit Natriumhypochlorit und Zitronensäure. Nach chemomechanischer Desinfektion wurde die Perforation mit Biodentine (Septodont) verschlossen und adhäsiv überdeckt (Abb. 4+5). Abschließend wurde eine medikamentöse Einlage mit Calciumhydroxid eingebracht und
der Zahn provisorisch verschlossen. In der zweiten Sitzung erfolgte nach erneuter Desinfektion die definitive Obturation mittels thermoplastischer Guttapercha in modifizierter Schilder-Technik (Abb. 6+7). Die abschließende Röntgenkontrolle zeigte eine dichte, homogene Wurzelkanalfüllung mit leichter Sealerüberpressung. Der koronale Verschluss wurde adhäsiv durchgeführt.
Die klinischen und radiologischen Nachkontrollen nach fünf, 16 und 29 Monaten zeigten stabile Verhältnisse ohne Anzeichen einer apikalen Pathologie. Der Zahn war nicht perkussionsempfindlich und wies physiologische Sondierungstiefen auf. Insgesamt zeigt der vorliegende Fall, dass selbst bei initial fraglicher Prognose und iatrogener Komplikation durch den Einsatz moderner endodontischer Techniken und Materialien ein langfristiger Zahnerhalt möglich ist.
Fazit
Perforationen des Pulpabodens stellen eine nicht seltene Komplikation bei der Darstellung von Wurzelkanaleingängen im Rahmen der Präparation der Zugangskavität dar. Als wesentliche Ursachen gelten insbesondere eingeschränkte Sichtverhältnisse – vor allem ohne optische Vergrößerung – sowie eine unzureichende Kenntnis der anatomischen Gegebenheiten. Im vorliegenden Fall ist die Entstehung der Perforation plausibel dadurch erklärbar, dass eine Rotation des Zahns 17 nicht erkannt wurde. Diese war durch die prothetische Versorgung maskiert und somit klinisch nicht unmittelbar ersichtlich. Die präoperative Röntgenaufnahme lieferte jedoch Hinweise auf die atypische Wurzelstellung. Da sich die Kanalsuche an der scheinbaren, durch die Brücke vorgegebenen Zahnachse orientierte, kam es zur Perforation im mesialen Bereich der palatinalen Wurzel. Tatsächlich lag der palatinale Kanal infolge der Rotation weiter distal als erwartet.
Für die Präparation der Zugangskavität und das Auffinden der Wurzelkanäle existieren etablierte Orientierungshilfen. So befinden sich die Kanaleingänge bei mehrwurzeligen Zähnen typischerweise auf Höhe der Schmelz-Zement-Grenze. Eine zu weit apikale Präparation erhöht das Risiko einer Perforation erheblich. Zudem entspricht die Form der Pulpa auf dieser Höhe einer verkleinerten Abbildung der äußeren Zahnkontur, wobei die Dentinwände zirkulär eine gleichmäßige Stärke aufweisen. In Fällen, in denen prothetische Restaurationen die Beurteilung der Zahnform erschweren, sollte in Erwägung gezogen werden, diese vor der Trepanation zu entfernen. Darüber hinaus liegen die Kanaleingänge häufig am Übergang zwischen Pulpaboden und -wand sowie entlang von Fusionslinien, die sich auf dem Pulpaboden als schwarze Linien erkennen lassen.3
Unter Berücksichtigung dieser Prinzipien konnten im vorliegenden Fall drei Wurzelkanäle sicher identifiziert werden. Der zuvor geäußerte Verdacht auf eine Via falsa aus einem Kanaleingang heraus in das Parodont bestätigte sich nicht. Die iatrogene Perforation des Pulpabodens wurde erfolgreich mit dem Kalziumsilikat-basierten Material Biodentine versorgt. Dieses bietet gegenüber klassischen MTA-Zementen entscheidende klinische Vorteile, insbesondere durch seine deutlich verkürzte Abbindezeit von etwa 15 Minuten. Dadurch ist eine zeitnahe adhäsive Überdeckung und Fortführung der endodontischen Therapie möglich, was die Kontrolle und Prognose der Perforationsdeckung verbessert. Zusätzlich fördert die Freisetzung von Kalziumhydroxid während der Abbindephase die Hartgewebsbildung, während die Ausbildung einer Kalzium-Hydroxylapatit-Schicht an der Materialoberfläche die Biokompatibilität unterstützt und eine Gewebeintegration begünstigt.4
Klinisch zeigte sich ein rasches Abklingen der Beschwerden unmittelbar nach der Perforationsdeckung. Im weiteren Verlauf über einen Zeitraum von mehr als zwei Jahren blieb der Zahn 17 sowohl klinisch als auch radiologisch unauffällig. Es zeigten sich stabile parodontale Verhältnisse ohne Hinweis auf entzündliche Prozesse im Furkationsbereich. Trotz der initial unsicheren Prognose kann die Behandlung somit als erfolgreich bewertet werden.5 Ergänzend wurde der Patient über die insuffiziente Wurzelkanalfüllung an Zahn 15 aufgeklärt und eine Revision empfohlen. Da jedoch weder klinische Symptome noch radiologische Anzeichen einer apikalen Pathologie vorlagen, entschied sich der Patient gegen eine sofortige Therapie. Auch im weiteren Beobachtungszeitraum blieb der Befund stabil, sodass keine Intervention erforderlich wurde.