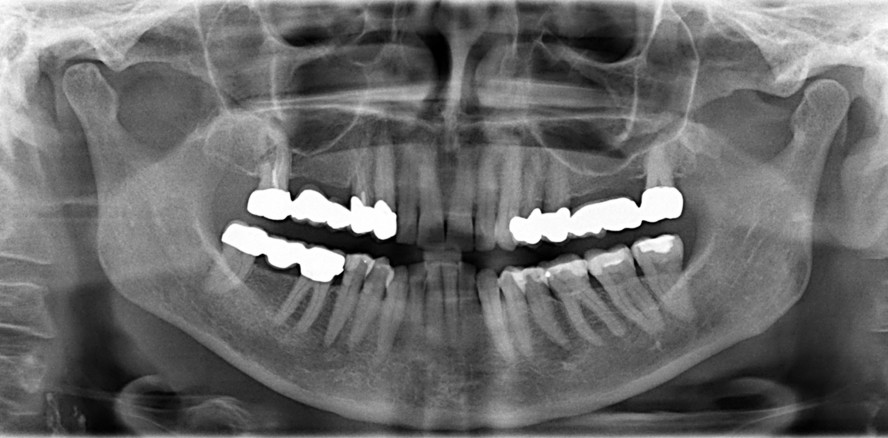
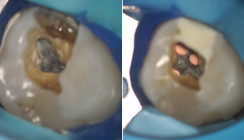
Endodontologie 19.03.2026
Die Entwicklung von Biokeramiken – Teil 1
share
Die Funktion des Wurzelkanalsealers besteht darin, die Hohlräume zwischen dem Kernfüllmaterial und den Dentinwänden zu füllen und eine dichte Verbindung herzustellen.14 Insbesondere die Penetration des Sealers in die Dentintubuli und anatomische Komplexitäten des Kanalsystems ist für eine suffiziente Versiegelung von entscheidender Bedeutung. Zu den Anforderungen zählen eine exzellente Versiegelungsfähigkeit, dimensionale Stabilität, Biokompatibilität, Unlöslichkeit gegenüber Gewebsflüssigkeiten, eine gute Adhäsion an den Kanalwänden sowie eine adäquate Verarbeitungszeit und einfache Handhabung.9, 10
Die Entwicklung der MTAs
Lange Zeit galten epoxidharzbasierte Sealer – wie AH Plus – aufgrund ihrer ausgezeichneten physikalisch-chemischen Eigenschaften als Goldstandard. Der wesentliche Nachteil dieser Materialklasse liegt jedoch im Fehlen bioaktiver Eigenschaften. Bioaktive Materialien sind per Definition in der Lage, mit dem umgebenden biologischen Gewebe zu interagieren und den periapikalen Heilungsprozess aktiv zu unterstützen.9 Ein entscheidender Durchbruch in der Entwicklung bioaktiver endodontischer Materialien war die Einführung des Mineral-Trioxid-Aggregats (MTA). MTA ist ein hydraulischer Zement, der aus Modifikationen des Portlandzements hervorging und von Torabinejad und White für zahnmedizinische Anwendungen patentiert wurde.18 Aufgrund seiner nachgewiesenen Biokompatibilität und hervorragenden Versiegelungseigenschaften etablierte sich MTA als Goldstandard für diverse endodontische Reparaturverfahren wie die Deckung von Perforationen und die Apexifikation.17, 18, 13 Damit legte MTA den Grundstein für die Entwicklung der Kalziumsilikatzemente als neue Materialklasse. Trotz seiner klinischen Erfolge wies MTA auch Nachteile auf. Dazu zählten eine schwierige Handhabung, eine verlängerte Abbindezeit, das Risiko von Zahnverfärbungen und die Freisetzung geringer Mengen an Schwermetallen.
Die ersten Biokeramiken
Die Limitierungen von MTAs motivierten die Weiterentwicklung von Materialien, die auf dem Kalziumsilikat-Prinzip basieren, aber verbesserte Eigenschaften aufweisen.17 Die ersten speziell als Wurzelkanalsealer konzipierten Kalziumsilikat-zemente wurden im Jahr 2007 vorgestellt. Diese Materialien, zusammenfassend als Biokeramiken bezeichnet, werden nach ihrer Interaktion mit dem Gewebe als bioinert, biokompatibel oder bioaktiv klassifiziert.9 Moderne biokeramische Formulierungen basieren auf Kalziumsilikaten, Kalziumphosphat und Kalziumhydroxid, wobei als Röntgenkontrastmittel häufig Zirkoniumoxid anstelle von Bismutoxid verwendet wird, um Verfärbungen zu vermeiden. Ihr wesentlicher Vorteil ist die Bioaktivität: Bei Kontakt mit Gewebsflüssigkeiten initiieren sie die Bildung von Hydroxylapatit, was zu einer chemischen Anbindung an die Dentinstruktur führt.17 Zudem schaffen sie durch die Freisetzung von Kalziumionen und Hydroxidionen ein hochalkalisches Milieu, das den periapikalen Heilungsprozess begünstigt.9 Diese Weiterentwicklungen führten zur Verfügbarkeit verschiedener Konsistenzen, darunter fließfähige Sealer und formbare Putty-Materialien für spezielle Reparaturindikationen. Insbesondere die hydraulischen Kalziumsilikat-Sealer haben zudem vereinfachte Obturationstechniken, z. B. die Single-Cone-Methode, wieder in den Fokus der klinischen Anwendung gerückt.10
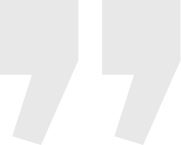
„Damit legte MTA den Grundstein für die Entwicklung der Kalziumsilikatzemente als neue Materialklasse.“
Eigenschaften von Biokeramiken
Die fundamentalen Eigenschaften biokeramischer Materialien sind in ihrer chemischen Zusammensetzung und der daraus resultierenden Abbindereaktion verankert. Moderne Formulierungen basieren vorwiegend auf Kalziumsilikaten wie Trikalzium- und Dikalziumsilikat, häufig ergänzt durch Kalziumaluminat, Kalziumoxid und Kalziumphosphat.1, 17 Eine wesentliche Weiterentwicklung gegenüber dem ursprünglichen MTA ist der Ersatz von Bismutoxid als Röntgenkontrastmittel durch Zirkoniumoxid oder Tantaloxid, wodurch das Risiko von Zahnverfärbungen, eine signifikante Einschränkung früherer Kalziumsilikatzemente, minimiert wird.17 Als hydraulische Kalziumsilikatzemente (HCSCs) benötigen diese Materialien für ihre Aushärtung die Anwesenheit von Feuchtigkeit, was im endodontischen Milieu von erheblichem Vorteil ist.12 Bei Kontakt mit Gewebsflüssigkeiten oder der im Dentin vorhandenen Feuchtigkeit wird eine Hydratationsreaktion initiiert. Dieser Prozess führt zur Bildung eines Kalziumsilikathydrat-Gels sowie zur Freisetzung von Kalziumionen (Ca2+) und Hydroxidionen (OH−), was zur Entstehung von Kalziumhydroxid als Nebenprodukt führt. Dieser zentrale Mechanismus bildet die Grundlage für nahezu alle weiteren physikalischen und biologischen Eigenschaften des Materials.9, 17 Die physikalisch-chemischen Eigenschaften sind für die klinische Handhabung und die Langzeitstabilität der endodontischen Versorgung von entscheidender Bedeutung.
Die Partikelgröße des Zements beeinflusst die Abbindekinetik maßgeblich; kleinere Partikel vergrößern die reaktive Oberfläche, was die Hydratation beschleunigt und die Abbindezeit verkürzt. Gleichzeitig verbessert eine feine Partikelverteilung die Penetration des Sealers in mikroanatomische Strukturen wie die Dentintubuli, was für einen hermetischen Verschluss essenziell ist. Studien belegen, dass biokeramische Sealer (z. B. Komet BioSeal) eine signifikant tiefere Penetration in die Dentintubuli erreichen als der Goldstandard AH Plus.17 Moderne, vorangemischte Formulierungen bieten zudem gegenüber MTA eine deutlich verkürzte Abbindezeit und eine erheblich vereinfachte Handhabung, was die klinische Effizienz und Standardisierung verbessert.17, 1 Ein idealer Sealer sollte unlöslich in Gewebsflüssigkeiten sein, um die Integrität des apikalen Verschlusses dauerhaft zu sichern.9 Einige Studien berichten für bestimmte vorangemischte Biokeramiken über eine höhere initiale Löslichkeit im Vergleich zu den ISO-Normen oder zu AH Plus.
Diese Beobachtung ist jedoch im Kontext der Bioaktivität zu interpretieren: Die anfängliche Freisetzung von Ionen ist ein integraler Bestandteil des bioaktiven Mechanismus. Mikro-CT-Analysen belegen, dass diese massenbasierte Löslichkeit nicht mit einer klinisch relevanten volumetrischen Instabilität korreliert, was auf eine hohe Formstabilität des ausgehärteten Materials hindeutet.1 Eine adäquate Röntgenopazität zur radiologischen Beurteilung der Füllungsqualität wird von allen kommerziellen Biokeramiken erfüllt, die den von der ISO-Norm geforderten Grenzwert von 3 mm Aluminium-Äquivalenz übertreffen.16 Die Freisetzung von Kalzium- und Hydroxidionen während der Hydratation führt zu einem stark alkalischen Milieu (pH 12).1 In Anwesenheit von Phosphationen aus den Gewebsflüssigkeiten fördert diese chemische Umgebung die Präzipitation von Hydroxylapatit an der Grenzfläche zwischen Material und Dentin. Da Hydroxylapatit die mineralische Hauptkomponente des Dentins darstellt, entsteht durch diesen als Biomineralisation bezeichneten Prozess eine chemische Anbindung, die einen nahtlosen Übergang zwischen Füllungsmaterial und Kanalwand schafft.17 Dieser Mechanismus versiegelt nicht nur die Dentintubuli, sondern bildet auch eine physikochemische Barriere, die Mikroleakages effektiv verhindert. Die Bildung von Hydroxylapatit, nachweisbar durch Methoden wie die von-Kossa-Färbung, dient als direkter Indikator für das bioaktive Potenzial eines Materials.5 Die biologischen Eigenschaften der Biokompatibilität und der antimikrobiellen Wirkung sind direkt mit der Bioaktivität verknüpft. Zahlreiche Studien belegen, dass Kalziumsilikat-basierte Sealer eine exzellente Biokompatibilität aufweisen, eine geringere Entzündungsreaktion und Zytotoxizität als Epoxidharz-Sealer induzieren und die Proliferation sowie Adhäsion von Stammzellen des parodontalen Ligaments und der Pulpa fördern.17, 5 Die antimikrobielle Wirkung resultiert primär aus dem hohen pH-Wert, der während und nach dem Abbindeprozess aufrechterhalten wird. Dieses stark alkalische Milieu ist für die meisten endodontopathogenen Bakterien schädlich.3 Im Gegensatz zu vielen anderen Sealern, deren antimikrobieller Effekt transient ist, sorgt der langanhaltend hohe pH-Wert der Biokeramiken für eine nachhaltige bakteriostatische oder bakterizide Wirkung.3
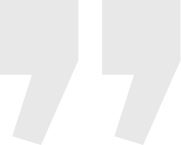
„Ein idealer Sealer sollte unlöslich in Gewebsflüssigkeiten sein, um die Integrität des apikalen Verschlusses dauerhaft zu sichern.“
Zusammenfassung
Die klinische Leistungsfähigkeit biokeramischer Materialien beruht auf einer Kaskade von miteinander verknüpften Eigenschaften, die ihren Ursprung in der chemischen Zusammensetzung haben. Die hydraulische Reaktion führt nicht nur zur Aushärtung, sondern initiiert auch die Freisetzung von Ionen. Dies erzeugt ein hochalkalisches Milieu, welches die exzellente Biokompatibilität und die nachhaltige antimikrobielle Wirkung bedingt und zugleich als Katalysator für die Bioaktivität – die Bildung von Hydroxylapatit – fungiert. Dieser Prozess gipfelt in einer chemischen Anbindung an das Dentin und einem hermetischen Verschluss. Parallel dazu gewährleisten optimierte physikalische Eigenschaften eine zuverlässige klinische Anwendung.
Teil 2 wird diese Eigenschaften im Detail analysieren und die wissenschaftliche Evidenz bewerten, um ein umfassendes Verständnis der Stärken und potenziellen Limitationen moderner biokeramischer Werkstoffe zu vermitteln.
Dr. Stöckl ist Referent der EndoFIT-Kurse von Komet.Dental.