Implantologie 03.06.2022
Sicherstellung einer ausreichenden gingivalen Breite um Implantate
share
Für eine langfristige periimplantäre Gesundheit und einen ebensolchen Implantaterfolg ist neben der optimalen Positionierung des Implantats selbst und den ausreichenden Knochendimensionen darum vor allem eine ausreichende Zone keratinisierter Schleimhaut entscheidend. Diese kann gerade nach augmentativen Eingriffen und den dafür notwendigen Lappenmobilisationen verschmälert sein. Zur Verbreiterung der keratinisierten Schleimhaut wurden in der Vergangenheit vor allem freie Schleimhauttransplantate und apikale Verschiebelappen beschrieben. Diese klassischen Techniken stoßen, insbesondere bei ausgedehnten Versorgungsregionen, schnell an ihre Grenzen.
Dass die Breite der keratinisierten Schleimhaut entscheidend für ein entzündungsfreies periimplantäres Weichgewebe ist, ist seit Längerem bekannt.1 Ein Review aus dem Jahr 2013 konnte bereits zeigen, dass eine inadäquate Breite der keratinisierten Mukosa mit einer erhöhten Plaqueakkumulation, einer erhöhten Entzündungsneigung, marginalen Rezessionen und Attachmentverlust in signifikantem Zusammenhang steht.2 Dies wurde auch in jüngerer Zeit bestätigt.3
Eine schmale oder nicht vorhandene keratinisierte Schleimhaut führt auch bei optimaler Mundhygiene zu stärkerem Bluten auf Sondieren.4 Hingegen führt eine Vergrößerung der Breite der keratinisierten Schleimhaut zu einer signifikant verbesserten periimplantären Gesundheit und eine Augmentation der Dicke der periimplantären Weichgewebe zu einem signifikant geringeren Knochenabbau um die betreffenden Implantate.5, 6 Insbesondere der Effekt der Dicke dieser Gewebe ist beachtenswert, da sie bei der Präparation apikaler Verschiebelappen zur Verbreiterung der keratinisierten Mukosa, je nach Ausgangsstärke der Gewebe, verringert werden kann.
Neben den Effekten auf die periimplantäre Gesundheit und den Knochenverlust führt eine schmale oder nicht vorhandene keratinisierte Schleimhaut zu einem signifikanten Anstieg von frühen Implantatverlusten,7 was aus Sicht des Praktikers sicher bedeutsam ist.
Auch aus direkter Patientensicht ist eine ausreichend breite keratinisierte Schleimhaut wünschenswert, denn eine gingivale Breite, kleiner als 2 mm, führt zu einem erhöhten Diskomfort bei der häuslichen Mundhygiene.8 Auch das Periimplantitisrisiko steigt bei einer Gingivabreite unter 2 mm signifikant an.9
Als Techniken zur Verbreiterung der keratinisierten Schleimhaut stehen vor allen Dingen freie Schleimhauttransplantate und apikale Verschiebelappen, die aber, wie oben beschrieben, negative Effekte auf die Dicke der periimplantären Gewebe haben können, zur Verfügung.
Fallbeschreibung
Der vorliegende Fall kombiniert eine Hartgewebeaugmentation mit einer Augmentation der Dicke der gingivalen Gewebe, um im zweiten Schritt eine Vestibulum- und Mundbodenplastik unter Verwendung einer Kollagenmatrix in Kombination mit einem freien Schleimhauttransplantat zu ermöglichen. Die Verwendung der Kollagenmatrix in Kombination mit einem schmalen freien Schleimhauttransplantat reduziert die Verwendung von autologem Gewebe und ermöglicht so die Therapie größerer Areale.
Zur Versorgung einer beidseitigen Freiendsituation des Unterkiefers planten wir für die zum Therapiebeginn 61 Jahre alte Patientin (Nichtraucherin) eine beidseitige Augmentation von Hart- und Weichgeweben zur Optimierung des Implantatlagers. Nach einer Einheilzeit von vier Monaten war die Insertion der Implantate geplant. Sechs Wochen später erfolgte die kombinierte Mundboden- und Vestibulumplastik. Die Implantateröffnung konnte nach weiteren sechs Wochen minimalinvasiv ausgeführt werden. Nach einer letztmaligen Wartezeit von zwei Wochen erfolgte die prothetische Versorgung.
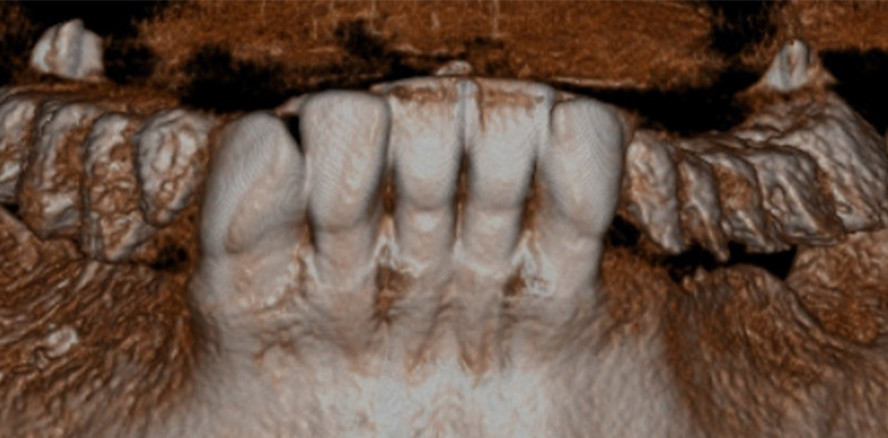
Abbildung 1 zeigt die 3D-Rekonstruktion des präoperativen Zustandes, Abbildungen 2 und 3 die Knochensituation im Detail. Die Ausgangssituation vor der Hartgewebeaugmentation im vierten Quadranten ist exemplarisch auf Abbildung 4 erkennbar. Für die kombinierte Augmentation des Hart- und Weichgewebes wurde eine mittkrestale Inzision zentral in der keratinisierten Schleimhaut ausgeführt und der Knochen dargestellt (Abb. 5). Für die Hartgewebeaugmentation wurde eine Mischung aus bovinem Hydroxylapatit (Bio-Oss, Geistlich) und autologem Knochen, gewonnen von der Linea obliqua, im Verhältnis eins-zu-eins, hergestellt.
Eine Kollagenmembran (Bio-Gide, Geistlich) wurde mit resorbierbaren Pins (Inion GTR Tack, Inion) vestibulär fixiert. Nach Befüllung mit dem vorbereiteten Augmentationsmaterial erfolgte die linguale Fixation der Membran unter leichter Spannung, ebenfalls mit resorbierbaren Pins (Abb. 6). Über diesem Hartgewebeaufbau wurde eine Kollagenmatrix (FibroGide, Geistlich) mittels Naht zur Weichgewebeaugmentation und Vermeidung von Dehiszenzen fixiert (Abb. 7). Für einen unproblematischen Verlauf der Wundheilung sollte auf eine ausreichende Mobilisation der Gewebe geachtet werden (Abb. 8).
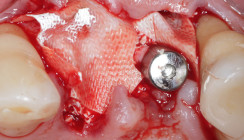
Da sich passager eine Schleimhauthöhe einstellen kann, die das okklusale Niveau der unteren Dentition überschreitet, sollte eine Aufbissschiene zur Vermeidung von Bissverletzungen der Wunde vorbereitet werden. Diese kann, nach Bedarf, bei der postoperativen Kontrolle, einen Tag nach dem Eingriff eingegliedert werden. Abbildung 9 und 10 veranschaulichen das Ergebnis des augmentativen Eingriffs und Abbildung 11 zeigt exemplarisch die eingesetzten Implantate (Xive-System, Dentsply Sirona) im vierten Quadranten.
Abbildung 12 und 13 zeigen die gingivalen Ausgangssituationen nach Augmentation. Es ist nur noch eine geringe Restbreite keratinisierter Schleimhaut vorhanden. Die primäre Inzision für die kombinierte Mundboden- und Vestibulumplastik wurde gemäß unseres Schemas (Abb. 14) auf der vestibulären Seite minimal innerhalb der keratinisierten Schleimhaut gewählt (Abb. 15). Vestibulär wird die Mukosa zunächst unter-minierend in 2 mm Stärke präpariert (Abb. 16) und die Schnittrichtung nach einer Strecke von 4 bis 5 mm, unter Schonung der lokalen Nerven und Blutgefäße (va. N. mentalis), in Richtung Periost geändert (Abb. 17). So bleibt ein Bindegewebekissen auf dem Kieferkamm zurück, das sich nicht durch Zug an dem vestibulären Bindegewebe bewegen lässt (Abb. 18).
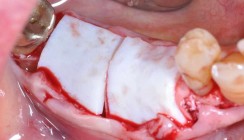
Es folgte die Präparation der Gingiva und der Mukosa der Mundbodenseite streng epiperiostal. Bei der Präparation ist darauf zu achten, dass die Fasern des M. mylohyoideus nicht durchtrennt werden dürfen. Insgesamt ist eine genaue Kenntnis der Lage der lingualen Nerven und Blutgefäße von großer Bedeutung. Abbildung 19 zeigt das Ergebnis der Präparation. In Abbildung 20 ist die Fixierung der Gewebe und des vom Gaumen zu entnehmenden freien Schleimhauttransplantats sowie der Kollagenmatrix schematisch zu erkennen. Die transpositionierte keratinisierte Restschleimhaut des Kieferkammes ist auf der lingualen Seite fixiert (Abb. 21). Abbildung 22 zeigt das vestibulär lückenlos adaptierte freie Schleimhauttransplantat. Im Zentrum der behandelten Region wird eine Kollagenmatrix (MucoGraft®, Geistlich) mit Naht fixiert. Der Wundschluss auf der vestibulären Seite erfolgt mit Einzelknopfnähten zwischen der mobilisierten Mukosa und dem Bindegewebe der Wange. Abbildung 23 zeigt das Behandlungsergebnis im vierten Quadranten.
Abbildung 24 zeigt den Keratinisierungszustand nach einer Woche bei Nahtentfernung. Die Eröffnung erfolgte nach sechs Wochen minimalinvasiv. Zwei Wochen später wurde ein Intraoralscan (Primescan, Dentsply Sirona) erstellt und Zirkonoxidabutments und vollkeramische Brückenversorgungen CAD-technisch hergestellt. Die Breite der keratinisierten Schleimhaut neben den Restaurationen ist gut zu erkennen (Abb. 25).
Schlussfolgerung
Die Notwendigkeit eines ausreichenden Bands keratinisierter Schleimhaut (größer 2 mm) um Implantate ist unstrittig. In der Praxis zeigen sich Nachteile der etablierten Techniken, wie dem freien Schleimhauttransplantat aufgrund der begrenzten Fläche des Gaumens und dem apikalen Verschiebelappen wegen der Ausdünnung des krestalen Gewebes und der damit im Zusammenhang stehenden Gefahr einer krestalen Knochenresorption. Darüber hinaus ist eine Präparation der lingualen Mukosa ohne vorherige Verdickung der Schleimhaut mitunter diffizil.
Durch die präoperative Weichgewebeaugmentation wird nicht nur die krestale Dicke der Schleimhäute verbessert, sondern auch die Möglichkeit der lingualen Präparation erleichtert.
Die Kombination von schmalen freien Schleimhauttransplantaten und der Mucograftmatrix ermöglicht die Etablierung einer breiten Zone keratinisierter Schleimhaut.
Eine Literaturliste steht hier für Sie bereit.
Dieser Fachbeitrag ist im Implantologie Journal erschienen.
Bitte beachten Sie, dass CME-Artikel nach zwei Jahren ihre Gültigkeit verlieren .