Kieferorthopädie 23.06.2021
Protokoll für die digitale Alignerplanung bei frontal offenem Biss
share
Anhand des im folgenden Artikel gezeigten klinischen Beispiels eines Erwachsenenfalls mit frontal offenem Biss wird detailliert der Planungsablauf einer Invisalign®-Therapie dargestellt. Dabei wird im Besonderen auf einzelne Bewegungsprotokolle sowie die Anwendung diverser Tools der ClinCheck®-Software eingegangen und die Kommunikation zwischen dem behandelnden Kieferorthopäden und planenden Techniker dargestellt.
Der 24-jährige Patient stellte sich nach Überweisung des Hauszahnarztes in der kieferorthopädischen Praxis vor. Sein primärer Wunsch lag in der Verbesserung der Kaufunktion. Anamnestisch ist hervorzuheben, dass der Patient im Kindes- und Jugendalter bereits funktionskieferorthopädisch sowie mittels einer Multibracketapparatur behandelt wurde. Jedoch konnte der frontal offene Biss laut Patientenangaben nicht vollends geschlossen werden. Retiniert wurde zu jener Zeit mit einem Lingual- sowie Palatinalretainer.
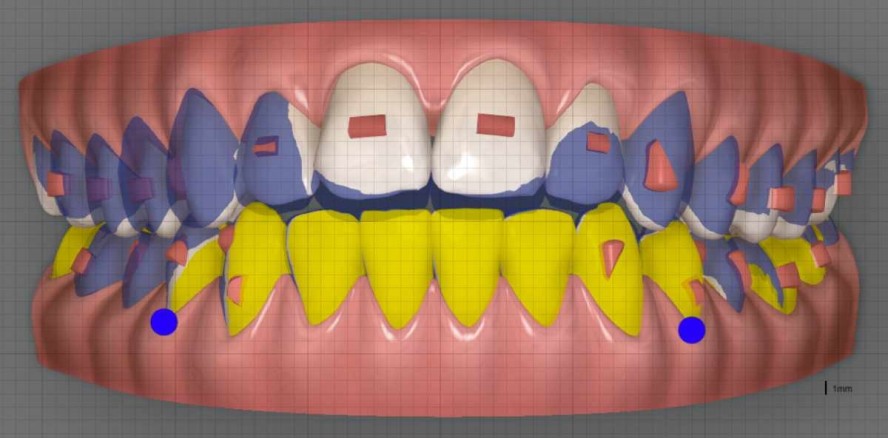
Der extraorale Befund ergab ein gerades Durchschnittsgesicht mit leicht vergrößertem Nasolabialwinkel (122,8˚), ein symmetrisches Gesicht mit schmaler Oberlippe bei potenziell inkompetentem Lippenschluss sowie einen dolichofazialen Gesichtstyp mit vergrößertem unteren Gesichtsdrittel (Abb. 1a–c). Intraoral lag beidseits eine Angle-Klasse I mit frontal offenem Biss (–2,5 mm) sowie ein dental transversal zu schmaler Oberkiefer vor, woraus ein Kopfbiss zwischen 13/44 und 23/34 resultierte. Des Weiteren zeigte sich ein persistierendes viszerales Schluckmuster. Zudem waren Entkalkungen durch eine unzureichende Mundhygiene während der Multibrackettherapie im Jugendalter sichtbar.
Die klinische und radiologische Analyse ergab eine basal sagittal neutrale (WITS 0,8 mm) sowie eine basal vertikal offene (ML-NL 19,1˚) Konfiguration mit orthognather Maxilla und Mandibula (SNA 84,6˚; SNB 81,6˚). Im Orthopantomogramm zeigte sich ein vollbezahntes Gebiss mit einem retinierten, nach anterior gekippten Zahn 48 mit der Empfehlung zur Extraktion durch den Hauszahnarzt (Abb. 2a–e, 3a–e sowie 4a und b). Das CMD-Screening nach Ahlers und Jakstat (2015)1 ergab zum Zeitpunkt der Erstvorstellung in unserer Praxis keine Auffälligkeiten. Es imponierte eine Zungendysfunktion und dem Patienten wurde eine logopädische Therapie angeraten.
Nach entsprechender Auswertung der Anfangsunterlagen wurde der Patient über unterschiedliche Behandlungsmöglichkeiten in Form von bukkaler oder lingualer Multibandbehandlung sowie Alignertherapie mit einer Behandlungszeit von ungefähr zwei Jahren aufgeklärt. Zudem wurde erläutert, dass bei einer ungenügenden Gewebereaktion mögliche kombiniert kieferorthopädisch-kieferchirurgische Maßnahmen zum Tragen kämen. Der Patient entschied sich für eine Alignerbehandlung (Invisalign®).
Digitale Behandlungsplanung
Die grundlegende Frage, die vor jedem weiteren Behandlungsplanungsaspekt geklärt werden muss, ist: Wann sollten Bewegungen sequenziell programmiert werden und wann ist es möglich, simultane Bewegungen durchzuführen? Die Entscheidung wurde hierbei von unterschiedlichen Faktoren beeinflusst, wobei das Hauptaugenmerk wie immer auf der ausreichenden Verankerung lag.
Im vorliegenden Fall sollte der anterior offene Biss (Abb. 5 und 6) zu 35 Prozent durch posteriore Intrusion und zu 65 Prozent durch anteriore Extrusion geschlossen werden. Im Prämolaren- und Eckzahnbereich waren starke Frühkontakte vorhanden, welche durch transversale Erweiterung des Oberkiefers aufgelöst werden sollten (Abb. 7).
All diese Bewegungen wurden im vorliegenden Fall simultan angefragt. Das war nur möglich, da die Gesamtverankerung diese Strategie zuließ. Es bedurfte also reziproker Gegenkräfte innerhalb des Aligners. Um die Kräfteübertragung zu optimieren, eignete sich hierbei folgendes Protokoll: Während der Expansion der Zähne 15, 16, 24, 25 und 26 wurden die Zähne 17, 27 sowie 28 simultan um ca. 0,75 bis 1 mm nach lingual bewegt. Zeitgleich wurden die Oberkieferfrontzähne um 1,2 mm extrudiert, während posterior im Oberkiefer um 0,8 mm intrudiert wurde. Auch hier traten wieder gegenläufige Kräfte auf (Abb. 8).
Es ist empfehlenswert, die Einstellung dieser Bewegungen mithilfe der 3D-Tools in der ClinCheck®-Software vorzunehmen. Somit ergab sich die im Folgenden vorgestellte Vorgehensweise der Behandlungsplanprogrammierung.
Programmierung des ersten ClinCheck®-Plans
Bevor mit der Einzelzahneinstellung begonnen werden konnte, musste zunächst der Sprung genau definiert werden, da eine genaue Zuordnung der Zähne erst dann möglich ist, wenn die genaue Position von Oberkiefer zu Unterkiefer festgelegt wurde. Hierzu verwenden wir die dentale Überlagerung und die Überlagerung der Simulation der Bisskorrektur.
Technikerkommunikation
Die Anweisung an den Techniker lautete in diesem Fall: „Bitte 0,8 mm vertikalen Jump in Kombination mit 1,6 mm sagittalem AP-Jump einplanen, um die Autorotation im Unterkiefer realistisch darzustellen.“ Selbst wenn hier kein virtueller Artikulator zur Verfügung stand, sollte das Ideal zumindest angestrebt werden. „Entsprechend die Frühkontakte im Prämolarenbereich auflösen durch Expansion und 0,8 mm Intrusion; den verbleibenden anterioren Biss durch 1,2 mm Extrusion der Oberkieferfront schließen.“ Die erste Änderung diente hierbei lediglich zur Einstellung des für diesen Patienten optimalen Sprunges, da es sich unserer Erfahrung nach erst anbietet, mit den 3D-Tools zu arbeiten, wenn der Sprung klar im ClinCheck® definiert worden ist.
Programmierung des zweiten ClinCheck®-Plans
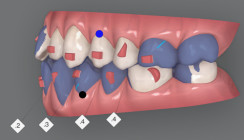
Sobald der zweite Plan zur Verfügung stand, musste erst einmal der Sprung vermessen werden. Hierzu wurde das Raster auf Zehntelmillimeter eingestellt (Abb. 9 bis 12). Es folgte die genaue Vermessung, welche Bewegungen als tatsächliche Zahnbewegungen und welche als Sprung einprogrammiert worden waren. Anschließend wurden die Sprünge aus bukkaler und aus anteriorer Sicht kontrolliert.
Einstellungen mit 3D-Tools
Als die Sprünge den genauen Werten entsprachen, konnten die Zahnendpositionen mithilfe der 3D-Tools in der ClinCheck®-Software eingestellt werden. Die Bewegungen stellten sich dabei wie folgt dar:
a) exakte Kontrolle der anterioren Extrusionswerte
b) exakte Kontrolle der posterioren Intrusionswerte
c) Einstellen der Expansion der Zähne 13, 23, 14, 24, 15, 25, 16, 26 bei gleichzeitiger Kompression der Zähne 17, 27 sowie 18 (Abb. 14). Um die Kräfte bei Expansionsbewegungen optimaler zu übertragen, hat es sich als hilfreich erwiesen, gleichzeitig einen verstärkten bukkalen Wurzeltorque von ca. 4 Grad pro Millimeter Expansionsbewegung einzuplanen.
d) Einstellen der anterioren Extrusion und posterioren Intrusion (Abb. 15)
e) Eliminierung aller unnötigen Mikrobewegungen. Dafür wurde jeder Zahn mit den 3D-Tools begutachtet und nicht notwendige Rotationen und Wurzelbewegungen wurden minimiert.
f) Kontrolle der Interkuspidation in der Anfangs- und Endposition (Abb. 16).
Programmierung des dritten ClinCheck®-Plans
Hier wurden nun die Bewegungsgeschwindigkeiten angepasst; für diesen komplexen Fall 0,125 mm Intrusion/Extrusion/Expansion. Es empfiehlt sich, diesen Schritt erst durchzuführen, wenn die Sprünge und die Endpositionen aller Zähne genau definiert wurden. Wenn in einem zu frühen Behandlungsplan die Geschwindigkeitsparameter individualisiert werden, kann dies dazu führen, dass bei weiteren Veränderungen des Behandlungsplans die Algorithmen der Software den Plan in Bezug auf einzelne Parameter wieder verändern. Die verbleibenden optimierten Attachments wurden in der Programmierung belassen, um die erforderlichen Einzelzahnbewegungen zu gewährleisten (Abb. 17 und 18).
Klinisches Ergebnis vor dem Refinement
Der Patient wechselte die ersten vier Schienen jeweils nach 14 Tagen. Er zeigte ab dem ersten Tag eine exzellente Compliance und das Trageintervall wurde ab Schiene fünf auf zehn Tage reduziert.
Generell scheint die Therapie des frontal offenen Bisses mit Alignern eine durchaus praktikable Behandlungsmöglichkeit darzustellen, da eine Kombination der reziproken Kräfte im Aligner sowohl für die Einstellung der Vertikalen (Intrusion der Seitenzähne versus Extrusion der Frontzähne) als auch für die Ausformung der Zahnbögen in der Transversalen (leichte Kompression im Bereich der 7er versus Expansion im anterioren Bereich) genutzt werden konnte. Hierdurch fand im vorliegenden Fall eine gute Kraftübertragung vom Aligner auf die Zahnreihen statt.
Generell ist es im Vorfeld der Behandlung schwierig abzuschätzen, wie ausgeprägt der tatsächliche vertikale Sprung nach Behandlungsende sein wird. Deshalb wurde dem Patienten bereits im Vorfeld der Behandlung kommuniziert, dass mit hoher Wahrscheinlichkeit (mindestens) ein Refinement nötig sein wird, da die Okklusion in der Regel nochmals feinjustiert werden muss. Zudem wurden eine leichte Überkompensation und Feineinstellung der okklusalen Kontakte eingeplant.
Digitale Behandlungsplanung des Refinements
Wesentlich bei der Refinement-Planung ist die richtige Prioritätensetzung. Es wurde also genauestens definiert, welche Zähne bewegt werden und welche ausschließlich der Verankerung dienen sollten. Des Weiteren wurde überprüft, in welchem Bereich die größte Abweichung zwischen ursprünglicher Planung und initialer Refinement-Situation lag. Zusätzlich wurde mit Up-and-down-Gummizügen im Bereich der Zähne 14/15 zu Zahn 45 und 24/25 zu 35 unterstützt.
Wie in Abbildung 19 deutlich zu erkennen, war der Biss im Bereich der Zähne 14, 15, 44, 45 und 46 offen, während im Frontzahnbereich Frühkontakte bestanden. Mithilfe der 3D-Software wurden die Kontakte optimal eingestellt. Die Inklination der Oberkieferfront wurde ebenfalls verbessert. Hierzu wurden die Zähne 11, 12, 21 und 22 direkt aktiviert und als Gruppe bewegt (Abb. 20).
Die Interkuspidation im Molarenbereich wurde aus palatinal-oraler Sicht überprüft (Abb. 21). Die Zähne sollten ausschließlich bei einer idealen Interkuspidation als „unbeweglich“ mit der 3D-Software eingestellt werden. Mithilfe der 3DTools wurden die Achsen der Frontzähne sorgfältig eingestellt (Abb. 22). Das Refinement bestand aus neun aktiven Alignern und drei C-Chain-Alignern (Abb. 23). Hiermit bestand nach Abschluss der aktiven Phase die Möglichkeit, die sagittale Stufe bei zu starken anterioren Kontakten noch feinzujustieren.
Behandlungsergebnis
Nach Abschluss des Refinements lag eine gleichmäßige Okklusion mit einem kompetenten Lippenschluss vor (Abb. 24a–c, 25a–e und 26a und b). Es wurden sowohl im Oberkiefer als auch im Unterkiefer Sechs-Punkt-Retainer geklebt und zusätzlich mit Retainerschienen (Vivera®) retiniert. Hierbei konnte der Effekt genutzt werden, dass durch die Anwendung von Retainerschienen leicht intrusive Kräfte im Molarenbereich wirken, um einem möglichen Rezidiv (sprich einer erneuten anterioren Bissöffnung) entgegenzuwirken.
Dieser Beitrag ist in KN Kieferorthopädie Nachrichten erschienen.